Уход за кожей ног после операций
Пересадка кожи после ожога и других повреждений кожного покрова имеет определенные показания и противопоказания, определяющие то, какому пациенту она может быть выполнена. Перед проведением пластики больного осматривает врач, определяет подходящий тип пересадки, объем вмешательства и назначает вспомогательную лечение.

Общая информация
Дерматопластика — это хирургическое вмешательство, в процессе которого больному проводят замену кожного материала на его собственные или донорские ткани. Чаще вмешательство применяют при лечении ожогов и обширных ран.
Существует несколько основных видов кожной пластики, основными из которых является свободная и несвободная пересадка. Методики отличаются друг от другом техникой выполнения, а также показаниями к своему проведению.
Вмешательства выполняются больным любого возраста. Материал для пересадки получают из трех источников:
- кожа человека, в том числе самого пациента;
- дермальный покров животных, после его предварительной подготовки;
- искусственные материалы, сочетающие в себе биологические полимеры и клеточные элементы.
Тип материала выбирают в зависимости от клинических показаний и доступности методов. Наиболее часто дерматопластика ран основывается на свободной пересадке кожи.
Основные показания и противопоказания
К показаниям для пересадки относят следующие состояния:
- ожоговые и другие термические повреждения кожного покрова;
- травматические раны;
- дефекты после хирургического удаления рубцовых образований, опухолей и пр.;
- диабетическая стопа, сопровождающаяся язвенными дефектами, плохо поддающимися лечению консервативными методами;
- операции по поводу лечения пороков развития рук и ног, а также слоновости.
Кожная пластика — «золотой стандарт» лечения ожоговых повреждений. Своевременная пересадка кожного покрова или использование искусственного раневого покрытия позволяет предупредить инфицирование раны, потерю плазмы, а также улучшить долгосрочные результаты терапии.
Хирургические вмешательства противопоказаны в случаях наличия у больного декомпенсации соматических болезней, повышения температуры тела или инфицирования раны. Операцию откладывают до устранения указанных состояний.
Классификация вмешательств
В клинической практике используют несколько видов классификаций проводимых операций. Основной из них является выделение типов пересадки в зависимости от материала:
- Аутодермопластика, т. е. использование тканей самого больного. Проводят у пациентов, имеющих дефекты кожи до 35-50% от общей площади тела. Со здорового участка спины или ноги с помощью дерматома срезают тонкий слой кожного покрова, который и используют для закрытия раны.
- Аллодермопластика основывается на применении донорских материалов другого человека, животного или синтетического происхождения. Операция может проводится пациентам, имеющим повреждения кожи более 50% или при наличии противопоказаний к аутодермопластике.
- Применение клеточных продуктов, состоящих из биологических материалов и клеток самого больного. Выполняется в небольшом количестве лечебных заведений, имеющих крупные научные подразделения.
По срокам проведения выделяют первичную и вторичную пересадку кожи. В первом случае трансплантацию осуществляют при госпитализации больного, не дожидаясь начала регенеративных процессов в дерме. Вторичная пластика проводится через 5-7 дней лечения, когда в ране начинается формироваться грануляционная ткань, представленная незрелыми соединительнотканными структурами.

Искусственная кожа
В хирургии выделяют два типа дерматопластики: свободную и несвободную.
- При свободной, кожный лоскут полностью переносят с донорского места на рану.
- При несвободной — участок кожи имеет питающую ножку, позволяющую улучшить лечебный эффект.
В зависимости от техники проведения хирургического вмешательства и формы донорского фрагмента врачи различают несколько десятков операций.
Подготовка пациента
Улучшить эффективность лечения возможно с помощью правильной подготовки больного и кожного дефекта. Пациента обследуют на предмет сопутствующих заболеваний внутренних органов, а также инфекционных очагов. Перед проведением оперативного вмешательства необходимо устранить острые инфекционные процессы и декомпенсированные болезни сердца, сердечно-сосудистой и других систем.
Раневой дефект на коже очищают от поврежденных и разрушенных тканей. Хирурги тщательно удаляют нежизнеспособные тканевые элементы. Это снижает риск отторжения трансплантатов и улучшает прогноз на выздоровление. Иссечение некротизированной ткани осуществляют хирургическим методом.
В процессе подготовки к свободной или несвободной кожной пластике назначают общеукрепляющее лечение: физиотерапевтические процедуры, применение витаминов и др. Используют антибактериальную терапию для профилактики раневой инфекции и гнойных осложнений. Предпочтение отдают антибиотикам широкого спектра действия из группы пенициллинов, цефалоспоринов и т. д.
Проведение операции
Выбор метода хирургические вмешательства для лечения кожных повреждений осуществляет лечащий врач после обследования пациента.
Свободная пластика
Может проводится полнослойным или расщепленным кожным лоскутом. К преимуществам относят хороший косметический эффект, в связи с чем операцию проводят на лице и открытых участках тела. Также полнослойные лоскуты пересаживают на кожу в области крупных суставов или большой механической нагрузки.
Говоря о том, как делают пересадку кожи свободным методом, врачи упоминают пластику по Джанелидзе. При данной процедуре у пациента со здорового участка тела (наружная поверхность бедра, спина) срезают фрагменты кожи до 0,5 см в глубину. Отделив их от подкожной клетчатки, производят разрезы до 1 см в длину в шахматном порядке. Это позволяет использовать небольшие по площади донорские лоскуты для закрытия больших кожных дефектов. Фиксацию трансплантатов проводят с помощью временных швов.
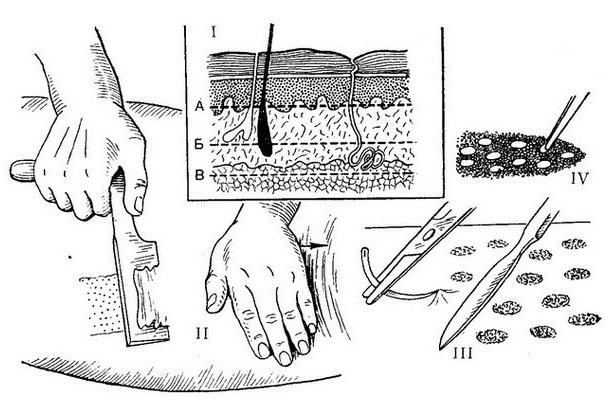
Методы свободной пересадки кожи: I — схема показывает толщину срезов кожи (А — тонкий срез; Б — срез средней толщины или расщепленный; В — срез во всю толщу); II — взятие лоскута по Тиршу; III и IV — пластика кожи по Янович-Чайнскому
Если от момента скальпирующей травмы прошло 3-8 часов, кожный лоскут может быть помещен на место дефекта. Его очищают от попавшей грязи, а со стороны эпидермиса обрабатывают йодом. Хирург фиксирует края лоскута хирургическими швами. Этот метод получил название кожной пластики по Красовитову.
Помимо указанных видов операций с применением полнослойного лоскута, возможна его трансплантация с ампутированных частей тела или с одновременной пластикой донорского ложа.
Пластика расщепленным кожным лоскутом проводится по Тиршу. Операция начинается с того, что участок кожных тканей берут с помощью дерматома, бритвы или ножа Гамби. При этом лоскут состоит не из цельной кожи, а из эпидермиса с тонким слоем дермы. Для увеличения площади полученного трансплантата в нем делают отверстия через каждые 2-3 см. Донорское место после пересадки обрабатывают дезинфицирующим раствором и покрывают покрытием на основе биологических полимеров, например, коллагена.
Несвободная пластика
Выделяют два варианта: местными тканями или участками кожи, расположенными на удалении от первичной раны. В первую группу входит несколько десятков типов операций, отличающихся друг от друга техникой взятия донорского кожного покрова. Второй вариант подразумевает создание лоскутов на питающей ножке, которые предотвращают некроз и отторжение участка трансплантата. Несвободный вариант пластики имеет ряд преимуществ — высокий уровень приживления донорского материала и возможность выполнения пациентам различных возрастных групп. К недостаткам относят длительность госпитализации больного и невозможность проведения операции при обширных дефектах кожи.
Кожная пластика местными тканями включает в себя следующие варианты оперативных вмешательств:
- При частичном отторжении участка трансплантата в результате травматического воздействия, хирург возвращает его на место и пришивает временными швами.
- К операциям с перемещением кожного лоскута относят вмешательства по Шимановскому, по Лимбергу и индийскую пластику при вращении лоскута. Эти варианты применяются при кожных дефектах небольших размеров.
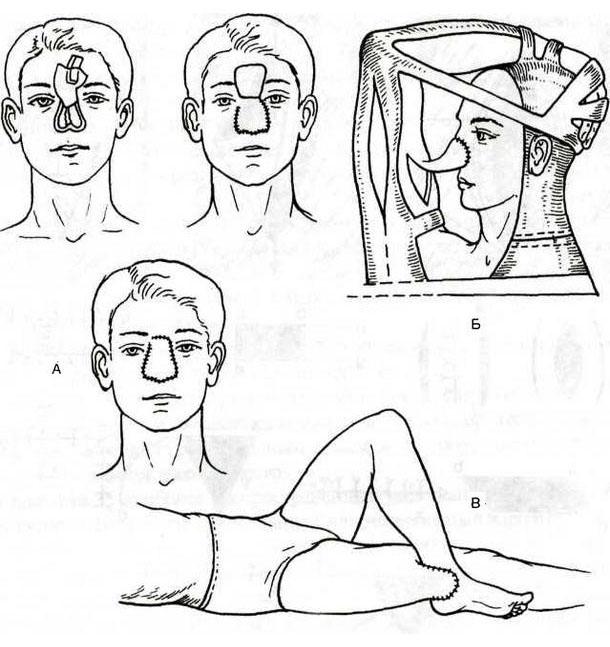
В отдельную группу хирурги выделяют методы с перемещением лоскута. Классический пример операции — пересадка кожи по Филатову. В этом случае фрагмент ткани со здорового участка тела частично отделяется при сохранении питающей сосудистой ножки. Врач переносит его на очищенную от некротизированных тканей рану и пришивает. К методам с перемещением лоскута относят итальянский способ, применяемый для пластики носа. Откуда берут кожу в этом случае? Дермальный фрагмент с ножкой отделяют на плече. Аналогичной процедурой является перекрестная кожная пластика, используемая для лечения ожогов на кистях.

Пластика кожным лоскутом на ножке индийским (А) и итальянским (Б, В) методами
Комбинированные методы основываются на использовании свободного и несвободного способа. Их проводят при сложных дефектах кожи: термических ожогах различной глубины, химических ожогах и др.
Реабилитационный период
Процессы регенерации кожи после пересадки зависят от качества проводимой реабилитации. Специалисты отмечают, что восстановление дермы и эпидермиса проходит 3 последовательных этапа:
- Адаптивные изменения в пересаженной ткани. Фрагменты, полностью или частично лишенные кровоснабжения, адаптируются к новым условиям и начинают контактировать с раневым дефектом. Этот этап продолжается 2-3 дня.
- Период регенерации. Продолжается до 3 месяцев. Пересаженные ткани полностью адаптированы и начинают заменяться на новые. Клетки активно размножаются и синтезируют белки соединительной ткани.
- Этап стабилизации характеризуется восстановлением нормальной структуры кожного покрова. Он приобретает физиологическую пигментацию и эластичность. В течение 6-18 месяцев участки с пересаженной кожей не отличить от соседних.
Сколько прирастает кожа после дермопластики?
Врачи отмечают срок в 7-10 дней. В этот период больному требуется специальный уход. Раневую повязку необходимо менять каждый день после стихания острого воспалительного процесса. Процедуру производит медицинская сестра или хирург в условиях стерильной перевязочной. Для ускорения приживления и профилактики осложнений используют ряд лекарственных препаратов:
- антибактериальные средства (Амоксициллин, Азитромицин, Цефепим и др.) уменьшают риск развития бактериальной инфекции в ране и снижают вероятность отторжения в раннем послеоперационном периоде;
- антиоксиданты (Токоферол, Дигидрокверцетин и пр.) улучшают состояние клеток в области раневого дефекта и ускоряют их регенерацию.
Любые медикаментозные препараты назначает только лечащий врач. Лекарственные средства имеют определенные показания и противопоказания к своему использованию, что необходимо учитывать в процессе лечения. Вне острого процесса и при отсутствии повышенной температуры тела, специалисты назначают физиотерапию. Местное воздействие электрическим током, магнитным полем и ультразвуком улучшает процессы восстановления.
Приживление донорской ткани
Сколько времени заживает кожный покров?
В среднем, на приживление пересаженного лоскута необходимо 1-2 недели. У некоторых пациентов с сопутствующими болезнями (при буллезном дерматите, сахарном диабете и др.) процесс приживления затягивается до нескольких месяцев.
В первую неделю после проведения операции с перемещением кожного лоскута перевязки не проводят. Это время необходимо для адаптации пересаженной ткани и начала процессов регенерации. Обработку раны при перевязках начинают с 7-10 дня при наличии показаний. Скопление экссудата является показанием к полной смене повязки. Если же экссудата и лихорадки нет, то проводят частичную перевязку с заменой верхних бинтов.
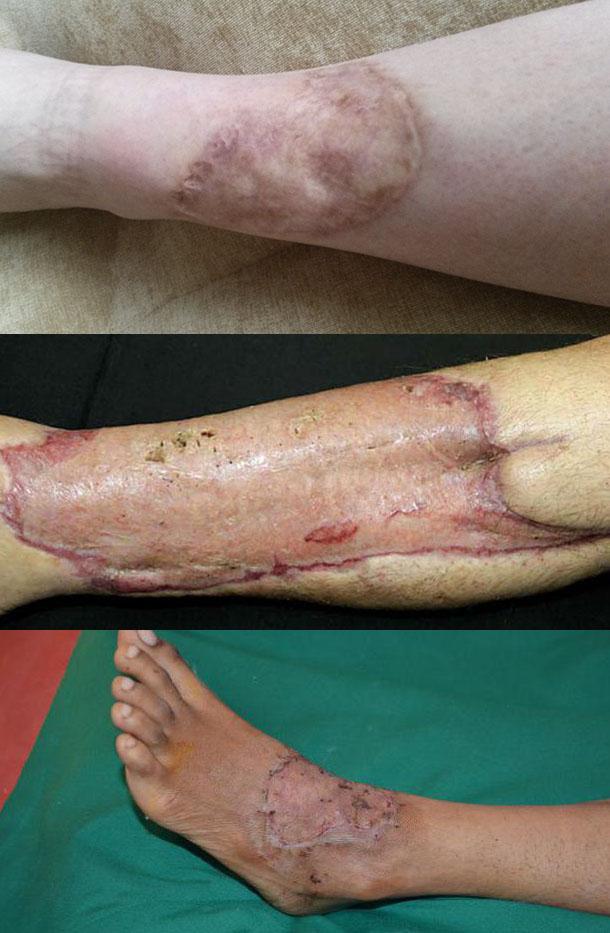
Прижившая кожа после пересадки
Через 12-14 дней от момента пересадки трансплантата он полностью срастается с кожным покровом.
Как выглядит кожа после пересадки?
Она имеет бледный оттенок и отличается от здоровых участков. В течение нескольких месяцев кожный покров приобретает нормальный цвет.
Повторная обработка раны проводится при наличии гноя. Гнойное отделяемое механически отодвигает трансплантат и создает неблагоприятные условия для процессов регенерации. Промывание раневого дефекта растворами антисептиков позволяет предупредить указанные осложнения.
Необходимый уход
При лечении обширных ран и небольших дефектов, для улучшения восстановления кожного покрова, пациенту следует придерживаться врачебных рекомендаций:
- регулярно приходить на перевязки и посещать врача для осмотра области пересадки трансплантата;
- исключить негативное термическое и механическое воздействие на раневой дефект, а также донорское ложе при аутотрансплантации;
- область раны не должна намокать (при проведении гигиенических процедур, место трансплантации закрывают водонепромокаемыми материалами);
- нельзя снимать повязку и самостоятельно использовать лекарственные средства;
- пациент должен пить большое количество жидкости, для взрослого человека — 2-2,5 л воды;
- питание обогащают продуктами с высоким содержанием белков, витаминами и микроэлементами, исключают жирные, острые, соленые и копченые блюда;
- отказ от вредных привычек — табакокурения и употребления спиртных напитков.
После того, как повязка снята, назначают дополнительные медицинские процедуры:
- прием обезболивающих препаратов из группы простых анальгетиков (Анальгин, Баралгин) или нестероидных противовоспалительных средств (Кеторол, Нимесулид и др.);
- использование мазей, устраняющих зуд на основе антигистаминных средств или глюкокортикоидов;
- область с пересаженным трансплантатом обрабатывают увлажняющими мазями и гелями.
Пациент находится под медицинским наблюдением весь период регенерации и стабилизации.
Возможные осложнения

Основное осложнение дерматопластики — отторжение кожного лоскута. Это возможно даже в тех случаях, когда донором был сам пациент. К основным причинам отторжения относят развитие гнойных изменений и массивного некроза. Лечение осложнения основано на удалении всех некротизированных тканей и повторной пересадки. При частичной гибели трансплантата возможно удаление его участков.
Помимо отторжения донорской ткани, возможны следующие негативные последствия вмешательства:
- кровотечения из раневого дефекта;
- в области соединения донорской и здоровой кожи возможен избыточный рост соединительной ткани и образование рубцов;
- ненадлежащая подготовка больного к операции и несоблюдении техники ее выполнения приводит к вторичному инфицированию раневого дефекта;
- септические осложнения, возникающие на фоне бактериального очага;
- дистрофические и язвенные дефекты трансплантата, возникающие из-за нарушения его трофики (подобные явления часто отмечаются в участках с высокой механической нагрузкой, например, в области суставов и др.);
- нарушения чувствительности.
При появлении неприятных ощущений в области пересадки, повышении температуры тела и возникновении рвоты, следует обратиться к лечащему врачу.
Источник
Вопросы-ответы
Нога ампутирована
Здравствуйте!
Моему брату в декабре 2019г ампутировали ногу в связи с атеросклерозом, после чего у него началась гангрена. В январе сделали реампутацию. Сейчас март, но рана не заживает. Делали Кт сосудов….
Ответ: Что делать? Восстанавливать кровоток. Пришлите ссылку на МСКТ сосудов.
Гангрена
Здравствуйте, у моего папы была гангрена на правой ноге на большом пальце, ему ампутировали палец, лечение которое назначил врач не помогает, есть боли, большая корка и был гной, мазали мази…
Ответ: Необходимо срочно выполнить УЗИ артерий н/конечностей и МС КТ с контратсированием, после получения результатов обследования, сможем предложить Вам оптимальный метод лечения.
Чем лечить трофические язвы и некроз пальцев.
Здравствуйте. После обследования в Донецком институте неотложной и восстановительной хирургии им. В К. Гусака (ДНР) моему мужу поставили диагноз: ИБС: атеросклеротический кардиосклероз. СН2а. ГБ 2ст. риск 3. Тромб левого желудочка.
…
Ответ: Добрый день. Левая нога страдает от ишемии, т.е. недостатка кровотока. Чтобы она не беспокоила, нужно восстановить кровоток. Нужна операция. Выполните КТ-ангиографию брюшного отдела аорты и артерий нижних конечностей (до стоп)….
Красные пятна.
Здравствуйте, сломала ногу в сентябре, а вот спустя 4 месяца на ноге появились красные пятна в виде синяков, и ни как не проходят. ЧТО МОЖЕТ БЫТЬ?
Ответ: Добрый день. Без осмотра ставить диагноз неправомочно. Покажитесь травматологу.
Влажная гангрена
Здравствуйте! У моего папы (70лет) влажная гангрена ноги, мы живем вместе в одной квартире с маленьким ребенком (2года), опасна ли для малыша эта ситуация? Спасибо!
Ответ: Добрый день. Гангрена опасна, если к ней присоединена инфекция. Покажите пациента хирургу.
Атеросклероз нижних конечностей.
Здравствуйте, у меня болен папа, 81 год ему. атеросклероз, кальциноз сосудов нижних конечностей. В Перми врачи сделали все, что могли (в т.ч. ангиопластика, которая результатов не принесла). На данный момент…
Ответ: Скорее всего можно, однако надо смотреть пациента очно. По переписке прогноз не установишь.
Окклюзия верхней конечности
Моей маме 68 лет,с августа 2019 года впервые появилась очень сильная боль в локте справа.Постепенно боль усилилась и распространилась ниже по всей руке,консервативное лечение без эффекта. Консультирована нейрохирургом ФЦН г…
Ответ: Выполните КТ-ангиографию артерий верхних конечностей. Ссылку на исследование пришлите по почте Angioclinic@yandex.ru
атеросклероз нижних конечностей
Нужна ли операция или терапевтическое лечение
Ответ: Все зависит от конкретной ситуации. В первую очередь клинических проявлений. Покажитесь сосудистому хирургу на личный прием.
Атеросклероз
Добрый день! Скажите пожалуйста, моему отцу сделали операцию на ноги, шунтирование. Как правильно было делать операцию сразу двух ног или поочередно?
Ответ: Добрый день. Все зависит от конкретной ситуации.
Облитерирующий эндартериит(атеросклероз) н/к
Добрый день. Моему отцу 80 лет, у него синюшно-красные ступни, почти не ходит, конечно есть проблемы с сердцем. Предлагали в прошлом году ампутацию (наша обычная медицина), он отказался. После ночи…
Ответ: Нужна очная консультация нашего сосудистого хирурга
Источник
Во время периода реабилитации пациент должен соблюдать рекомендации по уходу за послеоперационным швом, формированию культи, поддержанию подвижности суставов и укреплению сохранившейся мускулатуры.
Через три-четыре недели после ампутации конечности, при благоприятном течении послеоперационного периода, можно приступать к первичному протезированию. Как правило, процесс первичного протезирования сопряжен с большим физическим и психическим напряжением. Тем не менее, современные методы протезирования позволяют людям, перенесшим ампутацию, продолжить прежний образ жизни и сохранить социальный статус, несмотря на потерю конечности.
Уход за послеоперационным швом и кожей в послеоперационный период
Наблюдение за послеоперационным швом осуществляет врач и медсестра. Вам необходимо соблюдать все их предписания. В особенности это относится к пациентам с сахарным диабетом и сосудистой патологией, так как у них повышен риск развития инфекции.
После ампутации кожа культи очень чувствительная. При помощи мягкой щетки или массажного мячика можно уменьшить чувствительность, слгка массируя ими культю. Эффективно так же растирать культю жестким полотенцем или мочалкой из махровой ткани. Массажные движения всегда проводите от конца культи к ее основанию.
Для ежедневного ухода за кожей культи необходимо соблюдать гигиену — рекомендуется контрастный душ культи, затем вымыть ее детским мылом и насухо вытереть мягким полотенцем. Ежедневно осматривайте кожу культи на наличие каких-либ изменений состояния кожи и, в случае их появления, незамедлительно сообщайте лечащему врачу или технику-протезисту. Для осмотра культи удобно пользоваться небольшим ручным зеркальцем.
В большинстве случаев рана после ампутации заживает в течение трех-четырех недель, затем образуется послеоперационный рубец, который необходимо регулярно увлажнять. Ежедневно смазывайте его кремом без запаха.
Пациентам с диабетом или нарушением кровообращения требуется более длительное лечение, и у них повышен риск развития инфекции в операционной ране. Для данной группы пациентов, склонных в дальнейшем к развитию кожных осложнений, целесообразно использование специальных медикаментозных средств для ухода за культей.
Рекомендуем использовать средства компании ОТТО БОКК, специально разработанные для ухода за культей:
- Derma Repair — увлажняет и стимулирует восстановление сухой и раздраженной кожи, улучшает регенерацию кожи, ускоряет заживление, обладает антибактериальным действием.
- Derma Clean — обладает нейтральным PH, очищает кожу.
- Derma Prevent — защищает кожу от раздражения, обладает защитным действием, предотвращает запах пота.
Узнать, как приобрести набор по уходу за кожей культи Derma можно, позвонив в московский офис ОТТО БОКК по телефону +7(495) 564-83-60.
Противоотечная терапия
Важной проблемой, которую необходимо решить, является отек, возникающий после операции, как естественная реакция организма на хирургическое вмешательство. При нормальных условиях отек спадает через одну-две недели.
Пока не сняты швы, рана перевязывается не туго. В первое время на культю нельзя оказывать давление. для уменьшения отек в первые несколько дней после ампутации важно располагать культю выше уровня сердца. Затем наступает этап компрессионной терапии с целью снижения отека и подготовки культи к протезированию. Она способствует улучшению кровообращения в культе, снижает боль и ускоряет заживление шрама.
Для устранения отека рекомендуется использование эластичного бинта, компрессионного трикотажа, силиконового чехла, лимфодренирующего массажа, который делает специалист. Сначалавсе вышеуказанные действия выполняет медицинский персонал, обучая родственников и самого пациента. Затем эти процедуры пациент выполняет самостоятельно.
Повязка не должна быть свободной или тесной. Бинтование культи проводится утром после сна, снимается повязка перед сном: давление в дистальной (нижней) части культи должно быть максимальным, но не болезненным. Чем бинтование выше по культе, тем давление меньше. Это позволяет избежать ограничения циркуляции крови в культе.
Пациентам после ампутации выше уровня колена рекомендуется дважды в течение дня ложиться на живот на 30 минут. Голову нужно повернуть на здоровую сторону. Это обеспечивает легкое вытяжение мышц на культе.
Для определения эффективности противоотечной терапии производят измерение окружности культи утром и вечером в одних и тех же точках измерения. Мы рекомендуем записывать результаты измерений, чтобы было проще определить, как спадет отек.
Профилактика контрактур суставов
Контрактура сустава — ограничение пассивных движений в суставе, вызванное рубцовой деформацией кожи, мышц, сухожилий, сустава. Чаще возникают сгибательные контрактуры (т.е. состояния конечности, когда ее нельз разогнуть) в тазобедренном, коленном, локтевом суставах, препятствующие протезированию и удлиняющие сроки реабилитации.
Методы профилактики:
1. Обеспечение правильного положения конечности при ее иммобилизации. Культя должна располагаться в выпрямленном положении как можно больше времени. Нельзя долго держать культю в согнутом состоянии, т.к. мышцы будут укорачиваться и подвижность культи снижаться.
2. Своевременное устранение болей и отека. После ампутации рекомендуется пользоваться креслом-коляской со специальной подножкой для культи ноги, которое предотвращает деформацию позвоночника. Время от времени нужно изменять положение культи, чтобы суставы не потеряли подвижность. Сочетание правильного положения тела и движения — важнешее условие для лечения отека и болей.
3. Активная и пассивная лечебная гимнастика. При выполнении упражнений, избегайте движений, вызывающих боль. На первом этапе гимнастика проходит под наблюдением врача ЛФК, начиная с дыхательной гимнастики, упражнений на растяжку, укрепления мышц позвоночника, рук, здоровой ноги, равновесия и координации.
Рекомендуем через 1-2 недели после ампутации или при первой возможности показаться технику-протезисту и врачу-реабилитологу в отделение протезирования ОТТО БОКК.
Фантомные боли
Фантомной болью называется ощущение боли, возникающее в утраченной конечности. Например, продолжающееся ощущение повреждения тканей, возникшее в момент несчастного случая или зуд, чувство онемения в отсутствующей конечности. Снижению фантомной боли способствуют ранняя активизация пациента (сидячее и вертикальое положение). массаж и лимфодренаж культи, равномерное давление в культе, создаваемое за счет бинтования и компрессионного трикотажа, физиотерапия, раннее начало физических упражнений, как можно более раннее потезирование.
В редких и сложных случаях требуется блокада нервов и хирургическое вмешательство. Помимо участия и поддержки семьи и родственников не следует пренебрегать помощью профессиональных психологов. В первые месяцы после операции к усилению боли могут привести нарушение кровообращения в ампутированной конечности, длительная неподвижность, инфекции, нарушения сна.
Причиной появления боли в более поздний период является, в основном, небрежность при уходе за культей и неправильное ношение протезов. Для проверки правильности крепления протеза необходимо надеть протез и сделать несколько шагов. Если, несмотря на соблюдение всех правил его применения в культе возникает сильная боль, необходимо обратиться к врачу.
Очень эффективна зеркальная терапия. Мозг интегрирует сигналы как исходящие от ампутированной конечности. (Противопоказания — парная ампутация). Возможна помощь психотерапевта. В некоторых случаях по согласованию с врачом — использование медикаментов.
Источник
Источник
