Склероатрофический лишай и его лечение
Склероатрофический лишай — это кожное заболевание. Чаще всего он поражает генитальную и анальную области, но может проявиться и на других участках тела, вызывая сыпь, зуд, боль и рубцевание.
Что такое склероатрофический лишай?
Склероатрофический лишай — это кожное заболевание. Чаще всего он поражает генитальную и анальную области, но может проявиться и на других участках тела, вызывая сыпь, зуд, боль и рубцевание. Склероатрофический лишай намного чаще встречается у женщин после менопаузы. Тем не менее, мужчины и дети также могут с ним столкнуться.
У женщин часто развивается разновидность слероатрофического лишая под названием простой хронический лишай, поражающий вульву — наружную часть влагалища. При простом хроническом лишае кожа внутри и вокруг вульвы утолщается от постоянного зуда и чесания.
Каковы симптомы склероатрофического лишая?
У некоторых людей склероатрофический лишай не сопровождается никакими симптомами. У других симптомы присутствуют, и к таковым относятся:
- Гладкие блестящие белые пятна на коже.
- Тонкая сморщенная кожа, которую легко надорвать.
- Красная, отекшая, чешуйчатая или треснувшая кожа.
- Образование кровоподтеков или волдырей на пораженном участке.
- Зуд, боль или дискомфорт на пораженном участке.
- Болезненное мочеиспускание.
- Боль во время полового акта.
- Болезненное опорожнение кишечника и запоры при дислокации лишая в зоне анального отверстия.
К основным симптомам простого хронического лишая относятся:
- Зуд вокруг вульвы.
- Красная или темная кожа вокруг вульвы.
- Небольшие трещины на и вокруг вульвы.
Каковы причины развития склероатрофического лишая?
Врачи не знают точных причин развития склероатрофического лишая. К возможным причинам относят:
- Чрезмерную активность иммунной системы
- Гормональные нарушения
- Травмы пораженного участка тела.
Случаи заболевания склероатрофическим лишаем среди ближайших родственников могут также повысить ваш риск. В то же время, склероатрофический лишай не заразен. Им невозможно заразиться от другого человека.
Как диагностируется склероатрофический лишай?
При появлении симптомов склероатрофического лишая свяжитесь с врачом. Он проведет осмотр, а также расспросит о симптомах и перенесенных в прошлом заболеваниях. Врач может провести биопсию кожи. В ее рамках он возьмет небольшой образец кожи с пораженного участка для последующего изучения в лаборатории.
Можно ли предотвратить развитие склероатрофического лишая?
Склероатрофический лишай невозможно предотвратить, поскольку неизвестны причины его появления.
Как лечится склероатрофический лишай?
Не все случаи склероатрофического лишая поддаются лечению. Тем не менее, всегда есть способы ослабить проявление симптомов. Скорее всего, врач назначит мощный кортизоновый крем. Его нужно наносить на кожу пораженного участка согласно инструкциям. Крем помогает снизить боль и зуд, но не в состоянии избавить от рубцов. Поговорите с врачом насчет использования специальный мазей и кремов, позволяющих остановить или предотвратить формирование рубцовой ткани.
Часто многократное применение кортизонового крема дает результат. Но не забывайте регулярно консультироваться с врачом во время курса лечения. К примеру, длительное применение все того же кортизонового крема может иметь побочные эффекты. К таковым относится утончение или покраснение кожи, появление растяжек и развитие молочницы.
При наличии инфекции или аллергии на кортизон также существуют средства. К таковым относятся:
- Мазь Такролимус.
- Ретиноиды, такие как изотретиноин или ретинол. Эти средства идентичны добавкам с витамином А.
- Лечение ультрафиолетом показано для участков кожи, расположенных вне зоны гениталий.
Безрецептурные антигистаминные кремы могут помочь в снижении боли и зуда. Для тех же целей применяются сидячие теплые ванны.
Существуют и другие рекомендации для снижения дискомфорта.
- В дневное время носите свободное нижнее белье, а ночью вообще откажитесь от него.
- Не надевайте чулки, колготки и прочую обтягивающую одежду.
- Не оставайтесь длительное время в мокрых плавках или купальнике.
- Избегайте применения вагинальных спреев, способных вызвать раздражение.
- Используйте средства для мытья кожи средней жесткости. Отдавайте предпочтение продуктам для чувствительной кожи.
- Избегайте использования кондиционеров, размягчителей ткани и сушилок.
Последствия склероатрофического лишая
Склероатрофический лишай и простой хронический лишай зачастую поддаются лечению. В то же время, без должного лечения эти заболевания могут иметь серьезные последствия. Наиболее тяжелые случаи могут вызывать боль во время полового акта. Кроме того, часто люди стесняются и комплексуют из-за генитального проявления заболевания. Без лечения постоянное чесание, сопровождающее простой хронический лишай, может привести к развитию бактериальных кожных инфекций и шрамов.
Наконец, склероатрофический лишай является одним из факторов риска развития рака кожи и вульвы. Именно поэтому при появлении его признаков или симптомов крайне важно сразу же обратиться к врачу.
Вопросы, которые следует задать врачу
- Насколько у меня тяжелая форма склероатрофического лишая?
- Какой вариант лечения оптимален в моем случае?
- Как долго мне нужно применять крем или принимать препараты?
- Каковы побочные эффекты лечения?
- Как снизить болевые ощущения во время полового контакта?
- Насколько высока вероятность столкнуться с простым хроническим лишаем при наличии склероатрофического лишая?
- Высок ли риск развития рака кожи или вульвы?
- В каких случаях при ухудшении самочувствия следует обратиться за помощью?
(No Ratings Yet)
Loading…
Источник
Склероатрофический лишай — хроническое заболевание, характеризующееся очаговой атрофией кожи и слизистых. Scleroatrophia (scleros – твердый): сочетание склероза и атрофии, чаще всего атрофии эпидермиса и склероза дермы. В патогенезе заболевания основную роль отводят повышенному синтезу и отложению в коже и подкожной клетчатке коллагена и других компонентов соединительной ткани, иммунным нарушениями микроциркуляторным расстройствам. Некоторые отечественные и зарубежные дерматологи рассматривают склероатрофический лишай, бляшечную склеродермию и атрофодермию Пазини-Пьерини стадиями одного патологического процесса. У некоторых пациентов могут быть все три формы одновременно.
КЛИНИЧЕСКАЯ КАРТИНА.
Участки поражения представлены белыми или перламутрово-белыми папулами или бляшками с блестящей поверхностью, иногда сливающимися в очаги с фестончатыми очертаниями и четкими границами. Кожа в таких очагах атрофирована, легко собирается в складку по типу «смятой папиросной бумаги». В устьях волосяных фолликулов иногда появляются роговые пробки. Часто такие очаги появляются в области наружных половых органов. В этих случаях больные жалуются на зуд, сухость в области высыпаний. Обычно первый элемент появляется виде темно-коричневого пятна, которое увеличивается в размерах. Появляется зуд в области половых органов и перианальной области.
АЛГОРИТМ ОБСЛЕДОВАНИЯ
При сборе анамнеза необходимо по возможности выявить: предполагаемую причину заболевания; связь заболевания с избыточной инсоляцией, травмой, переохлаждением, стрессом, приемом лекарств, оперативным вмешательством, наличием контакта с растворителями, использованием силиконовых протезов, длительность заболевания и последнего обострения; наличие прогрессирования заболевания; наличие склеродермии у родственников; наличие других заболеваний соединительной ткани; наличие сопутствующих заболеваний (особенно аутоиммунной природы); наличие боррелиоза в настоящее время или в прошлом; наличие синдрома Рейно или дисфагии; проводимое лечение и его эффективность.
При физикальном обследовании особое внимание следует обратить на наличие следующих симптомов: очагов уплотнения или отека кожи; лилового венчика вокруг очагов; пятен красного, розового или розовато-лилового цвета; очагов поражения линейной (полосовидной) формы; очагов гипер- или гипопигментации; атрофии кожи; телеангиэктазий; гиперкератоза кожи; алопеции; пузырей; блеска кожи; побледнения, покраснения или синюшности кожи пальцев; уплотнения кожи вокруг рта; ограничения движения в суставах; уплотнения (отека) или атрофии подлежащих тканей (подкожной клетчатки, мышц, фасций, костей); деформации отдельных частей тела (лица, конечностей и др.); мышечной слабости; кальцификатов в коже.
Лабораторные исследования: общий клинический анализ крови; общий анализ мочи; биохимический анализ крови. Дополнительные лабораторные исследования: гистологическое исследование кожи (в сомнительных случаях) исследование содержания в сыворотке крови иммуноглобулинов IgA, IgM, IgG, ревматоидного фактора; анализ крови на антинуклеарные антитела; анализ крови на антитела к топоизомеразе I (анти-Scl 70) и антицентромерные антитела (для исключения системной склеродермии); обследование на боррелиоз; УЗИ кожи и УЗИ органов брюшной полости, почек, щитовидной железы. Для исключения системной склеродермии и других болезней соединительной ткани необходима консультация ревматолога. Для выявления сопутствующих заболеваний и противопоказаний к лечению необходимы консультации: терапевта (при назначении физиотерапии обязательна); эндокринолога (при назначении физиотерапии обязательна); гинеколога (при назначении физиотерапии обязательна); офтальмолога (при назначении физиотерапии обязательна); невропатолога; гастроэнтеролога; оториноларинголога; стоматолога.
ЛЕЧЕНИЕ
Лечение каждому больному необходимо подбирать индивидуально в зависимости от формы, стадии и тяжести течения заболевания, а также локализации очагов поражения. Диета: специальной диеты не требуется. При поражении конечностей необходимо избегать чрезмерной физической нагрузки, резких движений, ударов и толчков. Физиотерапевтическое лечение проводится под контролем врача-физиотерапевта. Критериями эффективности лечения являются прекращение прогрессирования заболевания, разрешение или уменьшение утолщения и уплотнения кожи, устранение или уменьшение субъективных ощущений.
ПРОФИЛАКТИКА
Необходимо избегать чрезмерного солнечного облучения, травм, переохлаждения и перегревания, простудных заболеваний, стрессовых ситуаций, необоснованного применения лекарственных средств. Рекомендуется проводить санацию очагов фокальной инфекции. Необходимо динамическое наблюдение врача-дерматовенеролога с целью контроля за течением заболевания и раннего выявления симптомов диффузных болезней соединительной ткани. При сопутствующих заболеваниях необходимо наблюдение и лечение у соответствующих специалистов — терапевта, эндокринолога, гинеколога, гастроэнтеролога, невропатолога, оториноларинголога.
Источник
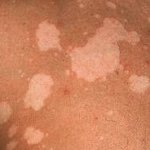
Отрубевидный лишай — длительно протекающее грибковое заболевание с поражением эпидермиса, которое проявляется появлением на коже пигментированных пятен различного оттенка: желтого, розового, бурого, коричневого и характерным отрубевидным шелушением. Признаки воспаления отсутствуют. Диагностируется отрубевидный лишай при помощи йодной пробы Бальцера, люминесцентного исследования и микроскопии отшелушивающихся чешуек. Лечение проводится противогрибковыми мазями и растворами. Отрубевидный лишай распространенной формы требуют общей антимикотической терапии.
Общие сведения
Отрубевидный лишай получил такое название в связи с типичным для него шелушением. Второе название — разноцветный лишай — возникло благодаря разнообразной окраске появляющихся при заболевании пятен. Встречающееся в народе название «солнечный грибок» также имеет отношение к отрубевидному лишаю. Оно связано с тем, что под воздействием солнечных лучей пораженные участки кожи становятся более яркими и заметными. Наиболее часто заболеванию отрубевидным лишаем подвержены мужчины и женщины молодого возраста, наиболее редко – дети до 7 лет.
Отрубевидный лишай
Причины возникновения отрубевидного лишая
Отрубевидный лишай относится к группе кератомикозов — грибковых заболеваний кожи, затрагивающих только роговой слой эпидермиса и волосяную кутикулу. Его возбудителями являются грибы Malassezia furfur, Pityrpsporum orbiculare и Pityrosporum ovale, причем эти виды отличаются способностью переходит один в другой. Обычно отрубевидный лишай характеризуется малой контагиозностью, то есть заражение происходит лишь в отдельных случаях при тесном и длительном контакте с больным. При этом вероятность заболеть отрубевидным лишаем в большей степени обусловлена предрасполагающими факторами.
Факторами, формирующими в организме благоприятный фон для развития отрубевидного лишая, являются: ослабление иммунной системы, повышенная потливость, эндокринные нарушения (сахарный диабет, синдром Иценко-Кушинга, ожирение), изменения в химическом составе пота, вегето-сосудистая дистония, нарушение барьерной функции кожи при частом использовании антибактериальных гелей и мыл, стрессовые воздействия на кожу (чрезмерный загар, солярий и т. п.). Авторы некоторых проводимых в дерматологии исследований указывают на то, что в ряде случаев отрубевидный лишай связан с лимфогранулематозом и туберкулезом легких.
Симптомы отрубевидного лишая
Отрубевидный лишай вызван размножением возбудителей в поверхностных слоях кожи, что приводит к нарушению функционирования меланоцитов — клеток, вырабатывающих пигмент меланин, придающий коже ту или иную окраску. В результате пораженный участок кожи приобретает цвет, отличающийся от остального кожного покрова. Процесс начинается в устье волосяного фолликула, затем пятно постепенной увеличивается в размерах.
При отрубевидном лишае типично образование множественных округлых пятен величиной до 1 см. По мере роста пятна сливаются друг с другом, образуя значительные по величине участки, достигающие размеров более ладони взрослого человека. Такие пятна не выступают над поверхностью кожи и не имеют признаков воспаления (отек, краснота, болезненность). Их цвет может быть желтым, кофейным, розовато-коричневым, темно-бурым. Края пятен отрубевидного лишая четко отграниченные, неровные, фестончатые. Характерно обусловленное разрыхлением рогового слоя эпидермиса шелушение пятен, легко обнаруживаемое при поскабливании кожи.
Чаще всего отрубевидный лишай появляется на коже спины и груди. Реже поражается шея, боковые части туловища и живот. У детей и подростков пятна могут локализоваться на коже конечностей, в подмышечных областях и на волосистой части головы. Симметричность отсутствует.
Пациент с отрубевидным лишаем, как правило, не отмечает каких-либо субъективных ощущений. В некоторых случаях на участках поражения кожи наблюдается небольшой зуд. Возникновение болезненность, жжения или других неприятных ощущений свидетельствует о вторичном инфицировании кожи бактериальной флорой.
Отрубевидный лишай отличается длительным (в течение несколько лет) течением. При отсутствии систематической терапии после лечения возможно возникновение рецидивов заболевания. Отрубевидный лишай часто излечивается под воздействием солнечных лучей. Участки, ранее пораженные лишаем, не загорают и остаются белыми на фоне загорелой кожи (псевдолейкодерма).
Диагностика отрубевидного лишая
Отрубевидный лишай часто сразу диагностируется на консультации дерматолога при осмотре и дерматоскопии участков кожи с измененной окраской. Для подтверждения диагноза проводится йодная проба Бальцера, заключающаяся в нанесении на кожу 5% спиртового р-ра йода. Из-за разрыхленности пораженных участков эпидермиса, кожа в этих местах лучше впитывает йод и окрашивается более интенсивно, чем на здоровых участках. С таким же успехом для проведения пробы можно использовать растворы анилиновых красителей: зеленку, йод, фукарцин. Определяется также наличие симптома Бенье или «феномена стружки»: шелушение кожи при легком соскабливании ее на поверхности пятен отрубевидного лишая.
Люминесцентная диагностика, проводимая в специальной затемненной комнате, выявляет красно-желтую или темно-коричневую флуоресценцию пятен. Микроскопическое исследование соскоба при отрубевидном лишае позволяет обнаружить элементы гриба в чешуйках эпидермиса.
Дифференцируют отрубевидный лишай от розового на основании клинической картины. Розовый лишай характеризуется продолговатой и ромбовидной формой очагов поражения, локализацией пятен вдоль линий натяжения кожи. Очаги псевдолейкодермы, остающиеся после того, как разрешается отрубевидный лишай, дифференцируют от витилиго, вторичных гипопигментаций, лепры.
Необходимо также отличать отрубевидный лишай от сифилитической розеолы, а участки псевдолейкодермы — от сифилитической лейкодермы. Сифилитическая розеола не шелушиться, имеет розовый цвет, пропадает при надавливании. Сифилитическая лейкодерма своим внешним видом напоминает кружевную сеточку, а не сливные пятна пониженной пигментации. Чтобы дифференцировать отрубевидный лишай от сифилитических проявлений, пациенту могут назначить следующие анализы: микроскопию соскоба на бледную трепонему, ПЦР-диагностику сифилиса или RPR-тест.
Лечение отрубевидного лишая
Лечение проводится амбулаторно до полного исчезновения проявлений отрубевидного лишая. Применяют местные противогрибковые средства: 5% салициловую мазь, 3-5% салициловый спирт, 5-10% серную мазь, 3-5% резорциновый спирт, тербинафин, бифоназол, клотримазол, циклоперокс, тербинафин, нафтифин и др. Распространенный отрубевидный лишай или его рецидивирующее течение являются показанием к общему противогрибковому лечению. Оно проводится приемом внутрь таких противогрибковых препаратов, как итраконазол, кетоконазол.
Профилактика
Профилактика рецидивов отрубевидного лишая включает повторный курс антигрибкового лечения, регулярные водные процедуры и терапию гипергидроза. Для предупреждения заражения близких пациента производят дезинфекцию одежды и белья больного. Людей, находящихся в постоянном контакте с пациентом осматривают с применением люминесцентной лампы.
Источник
