История болезни розовый лишай жибера
Министерство Здравоохранения Российской Федерации
Красноярская государственная медицинская академия
Кафедра кожных и венерических болезней
Зав. кафедрой: д. м. н.,
проф.
Ассистент:
История болезни
Ф.И.О. курируемого больного:
Возраст: 23 года
Диагноз: Розовый лишай Жибера
Куратор:
Дата курации:
Красноярск 2006г
Паспортная часть
1. Фамилия, Имя, Отчество: Васькова Наталья Николаевна
2. Возраст: 23 года (9.05.1983г)
3. Пол: женский
4. Национальность: русская
5. Семейное положение: не замужем
6. Образование: среднее техническое
7. Место работы: гостиница «Сибирь»
8. Детальная профессия: горничная
9. Домашний адрес: г.Красноярск, ул.Тотмина 10А-48
10. Дата поступления: 10.05.2006
11. Кем направлен: дежурным врачом
12. Диагноз при поступлении: токсидермия
13. Диагноз клинический: розовый лишай Жибера
14. Дата курации: 13.05.2006-16.05.2006
15. Исход заболевания: улучшение
Жалобы на момент поступления
(со слов больной):
на сыпь розового цвета, сопровождающуюся зудом, усиливающегося в ночное время, локализующуюся на животе, груди, на спине, в области поясницы, руках, внутренней поверхности бедер.
Anamnesis morbi:
Считает себя больной с 20-х чисел апреля 2006 года, когда впервые обнаружила зудящиеся высыпания на боковой стороне туловища; высыпаниям предшествовало общее недомогание в течении трех дней (насморк, температура 37,1-37,3°С, болезненность при глотании, увеличение подчелюстных лимфоузлов). Самостоятельно лечила высыпания мазью бензил бензоат натрия 10% в течении 4-х дней. Улучшения не наблюдалось, заметила усиление зуда. Обратилась к дежурному врачу 26.04.06., врач назначил глюконат кальция №10 и ларатодин по 1 таблетке. Состояние улучшилось, новых высыпаний не наблюдалось, появилось шелушение прежних высыпаний, начинающееся с центра пятна.
10.05.06. обратилась к врачу-дерматовенерологу в ККВД, кем была госпитализирована в данное лечебное учреждение с диагнозом: “Розовый лишай Жибера”.
Цель госпитализации-уточнение диагноза и подбор адекватной терапии.
Anamnesis vitae:
Родилась 9 мая 1983 года в г. Красноярске в полной семье вторым ребенком. Материально-бытовые условия в раннем детстве удовлетворительные. Росла и развивалась соответственно возрасту. В школу пошла с семи лет, окончила 11 классов, после чего окончила политехнический техникум. Mensis с 15 лет, безболезненные, установились сразу, шесть дней, умеренные, цикл 28 дней. Половой жизнь живет с 18 лет, не замужем, беременностей не было. Питание регулярное пятикратное, рациональное, сбалансированное. Работает с октября месяца в гостинице “Сибирь” горничной, воздействия на организм вредных веществ не отмечала, за время работы аллергических реакций и высыпаний на коже не возникало.
Вредных привычек не имеет.
Из детских болезней: ОРВИ редко (до одного раза в два года).
Туберкулез, венерические и онкологические заболевания у себя и близких родственников отрицает.
Аллергических реакций, гемотрансфузий и хирургических вмешательств не было.
Наследственность не отягощена.
Status praesens:
Общее состояние удовлетворительное, положение активное, сознание ясное. Рост 169 см., вес 62 кг.
Мышечная система развита хорошо. Костно-суставная система без деформаций.
ЧДД-16/мин, дыхание через нос свободное, тип дыхания-грудной, форма грудной клетки не изменена.
Перкуторный звук ясный легочный, высота стояния верхушек легких 3 см, ширина полей Кренига 5 см.
Нижние границы легких:
Правое Левое
L. parasternalis 5 м.р. —–
L. mediaclavicularis 6 м.р. —–
L. ax. anterior 7 м.р. 7 м.р.
L. ax. media 8 м.р. 8 м.р.
L. ax. posterior 9 м.р. 9 м.р.
L. scapularis 10 м.р. 10 м.р.
L. paravertebralis остистый отросток 11 грудного позвонка
Подвижность нижних краев легких по среднеключичным линиям-4 см слева и 4 см справа. При аускультации хрипы и патологические шумы невыявлены.
При пальпации сердечный горб не выявлен, верхушечный толчок положительный, локальный, определяется в 5 м.р. слева, на 1,5 см кнутри от левой среднеключичной линии.
При перкуссии границы относительной сердечной тупости:
Правая – в четвертом м.р. на 1 см кнаружи от правого края грудины;
Левая – на 1 см кнутри от левой среднеключичной линии в 5 м.р;
Верхняя – верхний край 3-го ребра.
Поперечник относительной тупости сердца 12 см.
Границы абсолютной тупости сердца:
Правая – 4 м.р. по левому краю грудины;
Левая – 5 м.р. на 1 см кнутри от границы ОТС;
Верхняя – 4 ребро по межгрудинной и левой окологрудинной.
Границы сосудистого пучка – 2 м.р. справа и слева от грудины(поперечник 6 см).
Сердечные тоны ясные, ритмичные, шумы отсутствуют, видимая пульсация артерий отсутствует, пульс 80 уд/мин, напряженный ритмичный. АД=120/70 мм.рт.ст.
Запах изо рта отсутствует, язык розовый с белым налетом в области корня языка. Зев спокоен.
Живот симметричный. Расхождения прямых мышц живота, грыж белой линии живота не выявлено.
Ориентировочная поверхностная пальпация живота безболезненна; паховых, пупочных грыж, расширения подкожных вен на животе не выявлено. Диаметр пупочного кольца 1,5 см.
Симптом Щеткина-Блюмберга отрицательный.
Результаты глубокой пальпации: в левой подвздошной области сигмовидная кишка пальпируется как плотный жгут толщиной 1,5 см, уплотнений, новообразований нет, пальпация безболезненна. Слепая кишка – в виде цилиндра толщиной 4,5 см с гладкой поверхностью, пальпация безболезненна, под пальцами выслушивается небольшое урчание, пальпируется в правой подвздошной области. Восходящая, поперечная, нисходящая ободочная кишка пальпируется как подвижный тяж, безболезненно для пациента.
При аускультации кишечника выслушиваются обычные перестальтические шумы.
Стул регулярный, оформленный.
Пальпация печени: край закругленный, плотный, по краю реберной дуги, безболезненный.
Желчный пузырь не пальпируется.
Симптомы Ортнера, Кера, Курвуазе и френикус-симптом отрицательные.
Перкуссия печени(размеры по Курлову):
по правой среднеключичной линии – 9 см;
по передне – срединной линии – 8 см;
по левой реберной дуге – 7 см.
Припухлости в поясничной области нет. Почки для пальпации недоступны в трех положениях, болезненности по ходу мочеточников нет. Мочевой пузырь не пальпируется. Симптом 12-го ребра отрицательный с обеих сторон. Мочеиспускание безболезненное, не учащено.
Щитовидная железа в размерах не увеличена, безболезненна при пальпации, плотно-эластической консистенции подвижная.
Вторичные половые признаки полу и возрасту соответствуют.
Состояние кожных покровов, незатронутых патологическим процессом:
кожные покровы бледно – розового цвета, имеют матовую поверхность, тургор сохранен. Подкожно – жировая клетчатка развита и распределена равномерно. Видимые слизистые розовые, влажные, без высыпаний и других изменений. Лимфатические узлы не увеличены, безболезненны при пальпации, с подлежащими тканями не спаены.
Status
localis
:
Кожный процесс носит диссеминированный характер с локализацией на груди, животе, спине, руках, внутренней поверхности бедер.
На пораженных участках кожи наблюдаются элливирующие над кожей, шелушащиеся, округлой или овальной формы пятна без четких границ, склонные к слиянию, бледно – розового цвета. Центральная часть высыпаний слегка западает, имеет желтоватый оттенок, а периферическая часть – розового оттенка.
Шелушение сопровождается умеренным зудом, который усиливается в вечернее и ночное время.
Лабораторные и инструментальные методы исследования.
1. RW(-), ВИЧ(-) (10.05.06.)
2. ОАК(10.05.06.)
СОЭ 12мм/ч
Гемоглобин 140 г/л
Лейкоциты 6,8
Палочкоядерных 11
Сегментоядерных 75
Эозинофилов 1
Моноцитов 4
Лимфоцитов 16
3. Биохимический анализ крови(10.05.06)
Белок 9,8 г/л
Билирубин 9,1 ммоль/л
4. ОАМ(10.05.06)
Удельный вес 1032
Лейкоциты 3-4
Эпителий 10-12
Диагноз и его обоснование.
На основании жалоб: появление высыпаний, на фоне перенесенного ОРВИ, на груди, спине, руках, внутренней поверхности бедер; умеренный кожный зуд; шелушение высыпаний.
Данных локального статуса: кожный процесс носит диссеминированный характер с локализацией на груди, животе, спине, руках, внутренней поверхности бедер.
На пораженных участках кожи наблюдаются элливирующие над кожей, шелушащиеся, округлой или овальной формы пятна без четких границ, склонные к слиянию, бледно – розового цвета. Центральная часть высыпаний слегка западает, имеет желтоватый оттенок, а периферическая часть – розового оттенка.
Шелушение сопровождается умеренным зудом, который усиливается в вечернее и ночное время.
Выставлен клинический диагноз: розовый лишай Жибера.
Дифференциальный диагноз.
Произведена дифференциальная диагностика с себорейной экземой, псориазом, вторичным сифилисом, корью, краснухой.
Себорейная экзема, в отличии от розового лишая Жибера, часто ассоциируется с наличием в очагах поражения Pityrosporumovale. Антигенную роль могут играть так же грибы рода Candidaи стафилококки. Поражается чаще волосистая часть головы, лоб, складки кожи за ушными раковинами, верхняя часть груди, межлопаточная область, сгибы конечностей. Границы очагов четкие, кожа гиперемированна, отечна, по периферии-желтые чешуйки или чешуйко – корки. В центре очагов – иногда мелкоузловые элементы. После снятия чешуек обнажается мокнущая поверхность.
Для высыпаний псориаза характерны следующие диагностические феномены – псориатическая триада: 1) феномен стеаринового пятна: усиление шелушения при поскабливании даже гладких папул, при этом появляется некоторое сходство со стеариновым пятном; 2) Феномен псориатической пленки – после полного удаления чешуек дальнейшим поскабливание отслаивается тончайшая нежная просвечивающая пленка, покрывающая весь элемент; 3) Феномен кровяной росы Полотебнова(Феномен Ауспитца): при дальнейшем поскабливании после отторжения терминальной пленки на обнажившейся влажной поверхности возникает точечное(капельное) кровотечение. Этой триады мы не наблюдаем при розовом лишае Жибера.
Высыпания при розовом лишае Жибера могут быть сходны с сифилитическими папулами, но в основании последних всегда имеется инфильтрация, гиперемия вокруг папул, имеет вид резко отграниченного от здоровой кожи узкого ободка. В материале, взятом при раздражении, с поверхности сифилитических папул легко обнаруживаются бледные трепонемы; реакция Вассермана, РИФ и ИФА при вторичном сифилисе положительные.
Этиология и патогенез заболевания.
Лишай розовый Жибера – инфекционно – аллергическое заболевание кожи, характеризующиеся пятнистыми высыпаниями.
Предполагается инфекционная этиология болезни на основании положительных внутрикожных реакций со стрептококковой вакциной, не исключается вирусный генез. Заболевание часто проявляется на фоне ОРВИ.
Лечение.
1. Детоксикация: дексаметазон 4 мг
Физ. раствор 200 мл
№3 через день
Rp.:Dexametazoni 4,0-200 ml
D.t.d №3
S. В вену капельно
2.Десенсибирующий: глюконат кальция 10% – 5,0
Два раза в день,№10
Rp.:Сalcii gluconatis 10%-5ml
D.t.d. №10
S.В мыщцу 2 раза в день
3.Антигитаминные: супрастин 1 мг
один раз в день,№5
Rp.: Sol. Suprastini 1 ml
D.t.d. №5
S. в мышцу по 1 мл на ночь
4. Наружно: мазь Элоком
Rp.: Ung. “Aelocom”
D.S. на пораженные участки
кожи 1 раз в день
5. Лакто – Фильтрум
Дневник курации.
13.05.06 Состояние удовлетворительное. Жалобы на шелушащиеся высыпания на коже, сопровождающиеся умеренным зудом. Аппетит не нарушен, температура 36,4°С, пульс 76 уд/мин, АД=120/70 мм.рт.ст.,ЧДД 17 раз/мин. Мочеиспускание и стул в норме. St. localis: Кожный процесс носит диссеминированный характер с локализацией на груди, животе, спине, руках, внутренней поверхности бедер. На пораженных участках кожи наблюдаются элливирующие над кожей, шелушащиеся, округлой или овальной формы пятна без четких границ, склонные к слиянию, бледно – розового цвета. Шелушение сопровождается умеренным зудом, который усиливается в вечернее и ночное время. | Назначения 1. Режим стационарный 2. Глюконат кальция 10% – 5,0 Два раза в день,№10 В/м 3. Супрастин 1 мг В/м один раз в день,№5 4. Наружно: мазь Элоком Один раз в день 5. Лакто – фильтрум. |
15.05.06 Состояние удовлетворительное. Жалобы на шелушащиеся высыпания на коже. Аппетит не нарушен, температура 36,7°С, пульс 80 уд/мин, АД=120/70 мм.рт.ст.,ЧДД 18 раз/мин. Мочеиспускание и стул в норме. St. localis: Кожный процесс носит диссеминированный характер с локализацией на груди, животе, спине, руках, внутренней поверхности бедер. На пораженных участках кожи наблюдаются элливирующие над кожей, шелушащиеся, округлой или овальной формы пятна без четких границ, склонные к слиянию, бледно – розового цвета. | Назначения 1. Режим стационарный 2. Глюконат кальция 10% – 5,0 Два раза в день,№10 В/м 3. Супрастин 1 мг В/м один раз в день,№5 4. Наружно: мазь Элоком Один раз в день 5. Лакто – фильтрум. 6. Физ. р-р 200мл Дексаметазон 4 мг, В/в капельно, №1. |
16.05.06 Состояние удовлетворительное. Жалобы на шелушащиеся высыпания на коже. Аппетит не нарушен, температура 36,5°С, пульс 78 уд/мин, АД=120/80 мм.рт.ст.,ЧДД 18 раз/мин. Мочеиспускание и стул в норме. St. localis: Кожный процесс носит диссеминированный характер с локализацией на груди, животе, спине, руках, внутренней поверхности бедер. На пораженных участках кожи наблюдаются элливирующие над кожей, шелушащиеся, округлой или овальной формы пятна без четких границ, склонные к слиянию, бледно – розового цвета. | Назначения 1. Режим стационарный 2. Глюконат кальция 10% – 5,0 Два раза в день,№10 В/м 3. Супрастин 1 мг В/м один раз в день,№5 4. Наружно: мазь Элоком Один раз в день 5. Лакто – фильтрум. |
Прогноз для жизни, излечения и трудоспособности.
Прогноз для жизни благоприятный.
Трудоспособность сохранена.
Этапный эпикриз
Васькова Наталья Николаевна,23 года, поступила в ККВД 10.05.06. с диагнозом: Токсидермия. Дата окончания курации 16.05.06.
В стационаре на основании жалоб: на умеренный кожный зуд, появление высыпаний на груди, спине, руках, внутренней поверхности бедер;
данных анамнеза: высыпаниям предшествовало вирусное заболевание, которое проявлялось насморком, субфебрильной температурой, болью в горле, увеличением подчелюстных лимфоузлов.
данных локального статуса: Кожный процесс носит диссеминированный характер с локализацией на груди, животе, спине, руках, внутренней поверхности бедер.
На пораженных участках кожи наблюдаются элливирующие над кожей, шелушащиеся, округлой или овальной формы пятна без четких границ, склонные к слиянию, бледно – розового цвета. Центральная часть высыпаний слегка западает, имеет желтоватый оттенок, а периферическая часть – розового оттенка.
Шелушение сопровождается умеренным зудом, который усиливается в вечернее и ночное время.
Выставлен клинический диагноз: розовый лишай Жибера.
Было назначено следующее лечение:
1. Дексаметазон 4 мг + физ. р-р. 200мл №3 в/вено капельно, ч/з день
2. Кальция глюконат 10%-5,0 – 2 раза в день №10 в/м.
3. Супрастин 1 мг 1 раз в день №5 в/м
4. Лакто-фильтрум 1 таб. 1 раз в день за 1,5 часа до еды
5. Элоком 1 раз в день втирать в кожу
На фоне проводимой терапии снизилась интенсивность прогрессирования симптомов, кожный зуд. Лечебные мероприятия переносятся хорошо.
Даны следующие рекомендации больной:
1. Наблюдение в ККВД
2. Правильный режим сна(не менее 9-10 часов в сутки)
3. Избегать переохлаждений, профилактика простудных заболеваний
4. Активный отдых
5. Исключить употребление алкоголя, копченостей, соленых и маринованных продуктов, кофе, шоколада, крепкого чая и других
6. Ограничить прием водных процедур(запрещение мытья в бане, пользование мочалкой, растирание жестким полотенцем)
7. Исключить ношение шерстяного и синтетического белья
Источник
Розовый лишай Жибера – заболевание неизвестной причины, проявляющееся розовыми округлыми высыпаниями на коже туловища, рук и ног.
Заболевание незаразное, то есть не передается от человека к человеку. Специфического лечения нет. Проходит самостоятельно. Обследование – у врача дерматолога.
Код по МКБ 10: L42 – Pityriasis rosea. По классификации лишай Жибера относится к папулосквамозным заболеваниям кожи.
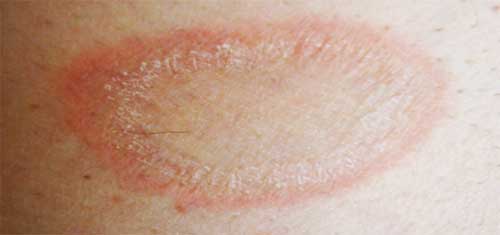
Так выглядит розовый лишай у человека
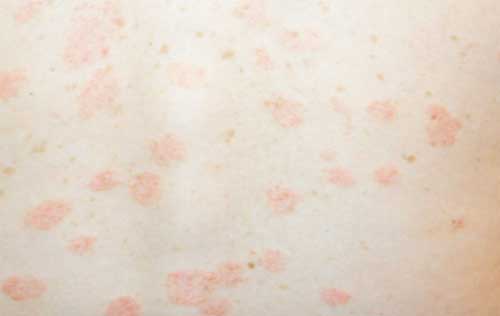
На фото: розовый лишай на груди
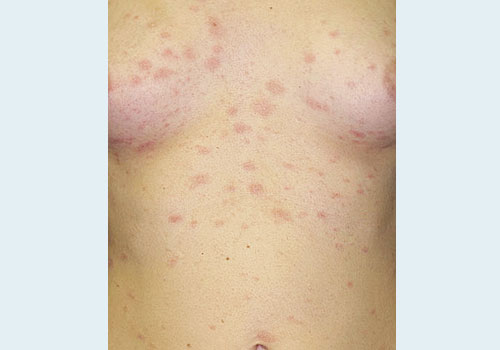
Причины
Этиология (причина) розового лишая у человека до сих пор неизвестна!
Существуют гипотезы возникновения данной кожной патологии у человека:
- вирусная природа (вирус герпеса, ОРВИ),
- инфекционно-аллергическая природа (аллергические процессы, запущенные после инфекционных болезней).
Предрасполагающие факторы:
- снижение иммунитета – главный фактор развития болезни,
- инфекционные заболевания,
- авитаминоз,
- голодание, недоедание,
- стрессы,
- переохлаждение,
- частое использование скрабов, жестких мочалок для тела.
Заболеваемость розовым лишаем отмечается преимущественно в холодный период года.
Симптомы и клиника
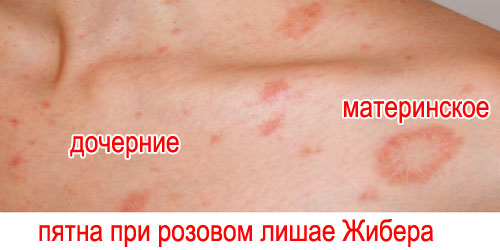
1) Материнская бляшка (см. на фото) – важный признак начальной стадии заболевания.
На фото: материнская бляшка

- На коже появляется округлое покраснение в виде пятна размером 3-5 см. Обычно за несколько дней до появления материнского пятна больные отмечают повышение температуры, недомогание, суставные боли, увеличенные шейные лимфоузлы – все симптомы, как при ОРВИ.
- Материнская бляшка слегка приподнята над кожей.
- Через несколько дней материнское пятно начинает шелушиться по всей своей поверхности.
2) Дочерние пятна – основной симптом розового лишая у человека.
На фото: дочерние пятна
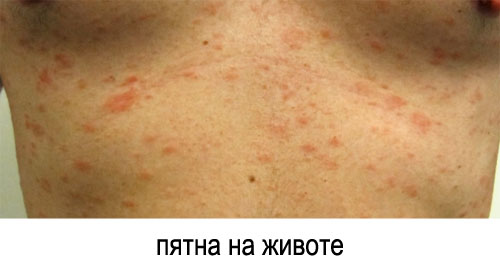
- Через 7-10 дней от появления материнского пятна появляются множественные пятна розового цвета размером от 5 мм до 2 см на коже груди, живота, спины, рук и ног.
- Пятна округлые или овальные, не сливаются в конгломераты, приподняты над окружающей кожей. Через несколько дней кожа в центре такого пятна становится бледно-желтой и начинает шелушиться. Еще через несколько дней центральная часть пятна отшелушивается и кожа становится похожей на «папиросную бумагу».
- По периферии пятно не шелушится, остается розовым.
- Между центральной и периферической частью пятна остается ободок шелушения (симптом «воротничка» или «медальона»).
- На туловище пятна располагаются вдоль складок и линий натяжения кожи (линии Лангера). Этот признак считается диагностическим – он помогает установить диагноз.
- Материнская бляшка в этот период начинает бледнеть и постепенно исчезает.
- Сыпь практически никогда не появляется на ладонях и подошвах стоп. Очень редко – на лице, на губах, на шее, а также в паху.
- Высыпания на коже человека могут появляться волнами, с периодичностью 7-10 дней. Поэтому можно наблюдать полиморфную картину: одни пятна только-только появились, розовые, мелкие, без шелушения. Другие пятна старые, кольцевидные, с «воротниковым» шелушением и красной каймой вокруг.
- Обычно перед новыми высыпаниями человек отмечает ухудшение самочувствия – слабость, недомогание, субфебрильная температура тела (до 37,2 градусов).
3) Кожный зуд.
Пятна сопровождаются несильным зудом. Это не основной симптом болезни, встречается только у половины пациентов. Чаще всего кожа чешется у детей и молодых людей с эмоциональной психикой, а также при раздражении кожи.
Обычно пятна розового лишая не кровоточат. Но при выраженном кожном зуде пациенты, особенно дети, могут расчесывать пятна до крови.
4)Течение болезни
- Спустя 3-6 недель пятна розового лишая начинают бледнеть в центре. Пятна становятся кольцевидными. Затем исчезает и периферическая часть пятна.
- Какое-то время после исчезновения пятна остается участок повышенной (или наоборот – пониженной) пигментации кожи. Эти пигментные пятна проходят сами по себе еще в течение 1-2 недель. Последствий в виде шрамов или рубцов при неосложненной форме заболевания не остается.
- При благоприятном течении выздоровление долго не затягивается, а рецидивов не возникает.
- Заболевание повторно возникает у лиц с иммунодефицитом. Это ВИЧ-больные и пациенты с низким иммунитетом при раке крови на фоне тяжелой химиотерапии.
- Розовый лишай может осложниться воспалительными явлениями на коже: гнойнички, прыщи, присоединение грибковой флоры (микоз). В редких случаях у детей может присоединиться экзематизация с мокнутием. Чтобы этого не было, выполняйте следующие рекомендации.
Что нельзя делать больному
- Нельзя травмировать или расчесывать пятна (чтобы пятна не увеличивались в размерах).
- Нельзя тереть кожу мочалкой или даже губкой при мытье в бане, в ванной.
- Нельзя самому принимать антибиотики.
- Нельзя загорать, посещать солярий.
- Нельзя смазывать кожу спиртом и йодом, зеленкой, мазями содержащими серу и деготь, дегтярным мылом, салициловой мазью, уксусом, облепиховым маслом, тестом, мукой, газетным пеплом, наносить косметику на пораженную кожу – во избежание распространения пятен на коже.
- Нельзя носить синтетические и шерстяные вещи (только хлопок!).
- Нельзя носить травмирующие кожу вещи (жесткий бюстгалтер провоцирует рост пятен под грудью).
Диета при розовом лишае
1) Исключить из рациона аллергенные и раздражающие продукты:
- сладкое, мед, чипсы, газировку,
- шоколад, кофе и крепкий чай,
- цитрусовые,
- искусственные пищевые добавки и ароматизаторы,
- алкоголь,
- копчености,
- перец и другие специи,
- жирную пищу,
- соленья и маринады,
- яйца.
2) Можно и нужно включить в рацион:
- Каши из натуральных злаков: овсяная, гречневая, пшенная, 5 злаков, 7 злаков и т.д.
- Хлеб Бородинский, Суворовский, Урожайный, из муки грубого помола.
- Отварное мясо.
- Картофель, морковь и другие овощи.
Можно ли мыться?
Да, можно, но не каждый день и только под душем. Нельзя мыться под горячей водой – только под теплой. Мочалкой не пользоваться. Мылом не пользоваться. Промакивать кожу полотенцем (не тереть!).
Через какое время пройдет розовый лишай?
Стандартное течение болезни – 10-15 дней.
Что делать, если высыпания не проходят более 2 месяцев?
Следует обратиться к врачу-дерматологу для дообследования на предмет наличия другого кожного заболевания, маскирующегося под лишай Жибера. Чаще всего необходимо исключать парапсориаз – для этого потребуется выполнить биопсию кожи.
Диагностика
Диагноз ставится на основании анамнеза (истории болезни), клинических симптомов и путем исключения других заболеваний.
Лабораторная диагностика не дает характерных признаков розового лишая (вспомним, что причина болезни не установлена).
Розовый лишай Жибера следует дифференцировать с рядом кожных заболеваний:
- Отрубевидный (разноцветный) лишай. Главное отличие – при отрубевидном лишае при микроскопическом исследовании находят мицелий грибов. Читать подробно про отрубевидный лишай.
- Вторичный сифилис. Всех больных с подозрением на розовый лишай следует обследовать на сифилис!
- Экзема.
- Псориаз. В отличие от псориаза, при розовом лишае нет псориатической триады. Читать подробно о псориазе.
- Парапсориаз
- Корь и краснуха
- Трихофития
- Крапивница – в начальной стадии при уртикарной форме заболевания.
Лечение и профилактика
В 90% случаев лечения не требуется. Больной не заразен.
Розовый лишай проходит самостоятельно через 4-6-8 недель после появления первого пятна.
Запомните: если вы хотите быстро избавиться от лишая Жибера, у вас это не получится. Необходимо время на то, чтобы иммунитет человека самостоятельно начал борьбу с болезнью. А для этого надо убрать все провоцирующие факторы, чтобы иммунитет быстрее справился с заболеванием.
Медикаментозное лечение назначается при выраженном кожном зуде и осложнениях.
- Антигистаминные препараты в таблетках: лоратадин, супрастин, кларитин и т.д. Принимают по инструкции (по 1-2 таблетке в день). Эти препараты способствуют уменьшению аллергических реакций в организме в целом, что снимает кожный зуд. Больные перестают чесаться.
- Кальция глюконат в таблетках: также с противоаллергической целью (по 1 таблетке 2 раза в день).
- Мази и кремы с гидрокортизоном: мазь Флуцинар, мазь Лоринден, мазь Акридерм, крем Белодерм, крем Локоид, мазь Целестодерм.
Смазывают пораженный участок кожи 2 раза в день. Механизм действия – уменьшение аллергических реакций в коже, отека, уменьшение кожного зуда, противовоспалительный эффект. - Мази и кремы с нафталанской нефтью: Нафтадерм. Механизм действия такой же: уменьшение кожного зуда и воспаления в коже. По сравнению с гормональными мазями, нет таких побочных эффектов.
- Антибиотики. Назначаются только при осложнениях в виде гнойничковых воспалений кожи. При рецидиве заболевания также подключают антибиотики группы Эритромицина в таблетках (в тяжелых случаях – инъекционные формы в уколах и лечение в стационаре). Ранее антибиотики использовали в начале заболевания, но сейчас это не рекомендуется.
- Суспензия Циндол (оксид цинка) – подсушивает кожу и уменьшает воспаление. Многим пациентам помогает снять кожный зуд и раздражение кожи. Наносить Циндол на пораженные участки кожи ватной палочкой 2-3 раза в день. Не растирать!
Профилактика нужна для предупреждения распространения сыпи на другие участки тела, для предупреждения осложнений (см. что нельзя делать больному).
Внимание: Ацикловир при розовом лишае не помогает. Ацикловир – это лекарство для лечения опоясывающего лишая (причина которого – вирус герпеса).
Читать подробно – как укрепить иммунитет.
Розовый лишай при беременности и кормлении грудью
Розовый лишай Жибера никак не влияет на плод и на родовую деятельность женщины. Поэтому у беременных это заболевание можно не лечить медикаментозно, а только соблюдать диету и щадящий режим для кожи.
При кормлении грудью ребенок не заразится розовым лишаем.
Как и чем лечить?
Лечение розового лишая у беременных проводится только при сильном зуде и при выраженном воспалении кожи.
Из местных препаратов используется только Циндол или болтушка (цинк + тальк + глицерин). Кортикостероидные мази – только по строгим показаниям в крайне редких случаях. При назначении таких мазей кормление грудью следует прекратить.
Препараты для приема внутрь и в уколах используются крайне редко и должны назначаться врачом по строгим показаниям при угрозе жизни матери.
Розовый лишай у ребенка
Болеют дети примерно с 4-летнего возраста, но чаще всего – подростки (гормональная перестройка организма, снижение иммунитета). Ребенок не заразен для окружающих.
У детей пятна розового лишая следует тщательно дифференцировать с инфекционными заболеваниями – корь, краснуха.
Как и чем лечить?
Лечения в 90% случаев не требуется. Самое главное в лечении детей – соблюдение низкоаллергенной диеты и предупреждение распространения пятен на коже ребенка, так как дети часто расчесывают и травмируют пораженные участки.
При выраженном зуде назначают Циндол и антигистаминные препараты (Кларитин в сиропе). Если симптомы сопровождаются экзематозными явлениями, в редких случаях назначают кортикостероидные мази и кремы коротким курсом (крем Белодерм и др.).
Дают ли больничный лист?
При неосложненной форме – не дают. При наличии симптомов интоксикации после окончания ОРВИ, при генерализованной форме, при осложненной форме болезни выдают больничный лист на весь период лечения.
Берут ли в армию?
На период лечения – отсрочка. После окончания лечения призывают.
Рекомендую также прочесть эти материалы:
- Как работает иммунная система человека?
Внимание: если доктор на ваш вопрос не ответил, значит ответ уже есть на страницах сайта. Пользуйтесь поиском на сайте.
Источник
