Простой лишай мкб код
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Симптомы
- Дифференциальная диагностика
- Причины
- Патогенез
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
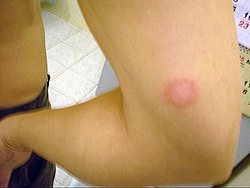
L28 Простой хронический лишай и почесуха.
Синонимы диагноза
Простой хронический лишай и почесуха, почесуха, пруриго, бактериальное пруриго, ограниченное пруриго с сильной лихенизацией, узловая почесуха.
Описание
Почесуха (пруриго) — хроническое заболевание из группы нейроаллергодерматозов, характеризующееся папулезными, папуловезикулезными, узловатыми высыпаниями, сопровождающимися сильным зудом. Выделяют почесуху детскую (строфулюс, крапивница детская), почесуху взрослых (почесуха простая), почесуху узловатую (крапивница папулезная стойкая, нейродермит узловатый). Помимо указанных форм, представляющих собой самостоятельные нозологические единицы, различают симптоматические формы простого пруриго: пруриго беременных, летнее пруриго, зимнее пруриго, лимфатическое (лейкозное) и лимфогранулематозное пруриго.
Симптомы
Почесуха детская (строфулюс, детская крапивница) развивается у детей в возрасте от 6 месяцев до 3 лет (иногда до 5 лет) и является одним из проявлений аллергического диатеза, чаще в период начала прикорма. Детская почесуха клинически проявляется множеством ярко-розовых отечных узелков размерами с булавочную головку, в центре которых формируется маленький пузырек (папуло-везикула или серопапула), в основании которого нередко обнаруживается волдырь. В результате расчесов пузырек срывается и образуется узелок, покрытый в центре кровянистой корочкой. Высыпания локализуются на туловище, разгибательных поверхностях конечностей, ягодицах, лице. На месте экскориаций у детей обычно развивается пиогенная инфекция, чаще всего в форме вульгарного импетиго. Заболевание протекает хронически с небольшими ремиссиями и обычно при достижении 3–5-летнего возраста самостоятельно проходит или происходит трансформация в нейродермит.
Клинические проявления почесухи у взрослых. На коже разгибательных поверхностей конечностей, а затем на туловище появляются пруригинозные высыпания, в виде полушаровидных папул красно-бурого цвета, плотной консистенции, покрытые кровянистой корочкой, величиной с чечевицу, обычно их диаметр не превышает 3 Узелки располагаются рассеянно, не склоны к слиянию, сопровождаются сильным зудом. Течение хроническое, рецидивирующее, от нескольких недель до нескольких месяцев и лет.
Почесуха узловатая Гайда встречается чаще у женщин после 40 лет. Заболевание начинается с сильнейшего зуда, возобновляющегося несколько раз в сутки. Клинически характеризуется наличием твердых полушаровидных папул буровато-красного цвета величиной от горошины до лесного ореха, которые обычно локализуются в области конечностей. Папулы, вначале бледно-розовые, из-за грубых экскориаций постепенно становятся коричнево-красными или синюшными. Вследствие расчесов из-за интенсивного приступообразного зуда поверхность папул покрывается кровянистыми корками или веррукозными разрастаниями. Высыпания в одних случаях одиночные, в других — множественные, иногда с тенденцией к группировке, но не к слиянию. Высыпания персистируют длительное время, затем разрешаются с образованием рубцов, пигментированных по окружности.
Дифференциальная диагностика
Дифференциальный диагноз проводят с чесоткой, дерматитом Дюринга.
Со временем характер высыпаний принимает полиморфный характер, что придает почесухе Гайда сходность с поздней кожной порфирией. Однако при порфирии наблюдаются связь с инсоляцией, нарушения пигментации и наличие пузырей при обострении дерматоза. Течение заболевания при узловатой почесухе длительное, может достигать десятков лет. Лишь очень редко отдельные папулы разрешаются, чему предшествует исчезновение зуда на этом участке. По мнению некоторых авторов, стойкость элементов сыпи связана с гиперплазией нервных окончаний.
Причины
Почесуха у взрослых — заболевание, встречающееся чаще у женщин среднего и пожилого возраста, нередко в связи с нарушением функции ЖКТ, эндокринными (сахарный диабет и ), нервно-психическими или онкологическими заболеваниями. Развитию почесухи у взрослых может способствовать алиментарный фактор (чрезмерное употребление меда, шоколада, кофе, алкоголя и других аллергогенных продуктов).
Почесуха узловатая Гайда — полиэтиологическое редкое заболевание, в патогенезе которого имеют значение метаболитические расстройства, аутоинтоксикации, эндокринная патология, атопия, глистные инвазии. Среди причинных факторов некоторые авторы отмечают влияние нервных стрессов и укусов москитов.
Патогенез
Патогенез детского пруриго связан с сенсибилизацией к пищевым продуктам (коровье молоко, шоколад, мед, цитрусовые, клубника ). Реже болезнь вызывается лекарственной сенсибилизацией или глистной инвазией. В развитии строфулюса имеют значение некоторые анатомо-физиологические особенности строения детской кожи.
Лечение
Тактика ведения больных пруриго предусматривает комплексное обследование пациентов с целью исключения очагов хронической инфекции, онкологических заболеваний, эндокринных нарушений, санацию очагов хронической инфекции.
Согласно клиническим рекомендациям (2007) больным пруриго необходимо провести следующие лабораторные исследования: общие анализы крови и мочи, определение глюкозы в периферической крови, биохимический анализ крови (общий белок, общий билирубин, аланинаминотрансферазу (АЛТ), аспартатаминотрансферазу (АСТ), щелочную фосфатазу (ЩФ), креатинин, мочевину), анализ кала на дисбактериоз кишечника. Обязательным является определение антител к антигенам лямблий, аскарид, токсокар, описторх.
Началом лечения почесухи у взрослых и детей является соблюдение строгой гипоаллергенной диеты: исключение облигатных пищевых аллергенов, продуктов с красителями, консервантов, острораздражающих блюд, алкоголя, ограничение поваренной соли, углеводов.
Основу терапии заболевания составляют антигистаминные препараты, длительность приема которых зависит от степени тяжести дерматоза. Зуд — основной ориентир для назначения антигистаминных препаратов, поскольку от уровня гистамина зависит интенсивность раздражения чувствительных нервных окончаний в коже. Действие гистамина опосредовано различными типами рецепторов, через Н1-рецептор гистамин увеличивает тонус гладких мышц бронхов, следствием чего может быть астматическое удушье, усиливает перистальтику кишечника и в случае пищевой аллергии приводит к диарее, повышает проницаемость кровеносных сосудов, вследствие чего между эндотелиальными клетками венул образуются промежутки, через которые выходит плазма и формируется внутриэпидермальный отек.
Через Н2-рецептор гистамин замедляет сердечный ритм и стимулирует образование соляной кислоты в ЖКТ. В ЦНС гистамин действует как нейротрансмиттер: он необходим для поддержания состояния бодрствования. Н1- и Н2-рецепторы могут быть заблокированы с помощью селективных антагонистов. Первые антигистаминные средства (Н1-гистаминные препараты) являются неспецифическими и блокируют другие рецепторы, например, М-холинорецепторы. Эти препараты использовались в качестве противоаллергических, противорвотных, неспецифических седативных и снотворных средств. Побочными действиями таких препаратов являются сонливость и эффекты, напоминающие действие атропина (сухость во рту, запоры). Новые средства («препараты второго и третьего поколения») не проникают в ЦНС и поэтому не имеют седативного эффекта. Возможно, в эндотелии гематоэнцефалического барьера они транспортируются обратно в кровь и не обладают атропиноподобным эффектом.
Рекомендуемые препараты для приема внутрь: хлоропирамин, мебгидролин, хифенадин, клемастин, диметинден, лоратадин, дезлоратадин, цетиризин. Заслуживает внимания антигистаминный препарат III поколения, являющийся активным метаболитом, — цетиризин (Зодак). Действующее вещество препарата — избирательный блокатор периферических Н1-рецепторов, значит, препарат не имеет значительного антисеротонинового и антихолинергического действия, что важно при назначении больным с хроническими аллергодерматозами. Действующее вещество Зодака в незначительном количестве проникает через гематоэнцефалический барьер, поэтому развитие седативного эффекта, включая сонливость, не выражено или выражено в очень легкой степени. Важно, что действующее вещество Зодака влияет как на гистаминзависимую — раннюю фазу аллергических реакций, так и на позднюю клеточную фазу. Под действием цетиризина происходит угнетение высвобождения гистамина из базофилов и тучных клеток, снижение миграции эозинофилов и других клеток. Биодоступность действующего вещества одинакова для всех лекарственных форм препарата: сиропа, капель и таблеток.
Кроме антигистаминных препаратов рекомендуется назначать дополнительное лечение: гипосенсибилизирующие средства (глюконат кальция, пантотенат кальция, глицерофосфат кальция, тиосульфат натрия) и энтеросорбенты (лигнин гидролизный, диосмектит, энтеросгель, лактофильтрум). При необходимости включают ферментные препараты курсом на три недели (панкреатин, энзистал), седативные фитопрепараты (настойки валерианы или пиона). Наружно в виде аппликаций назначаются 2% борно-нафталановая, 2% борно-ихтиоловая, антисептик стимулятор Дорогова (АСД) III фракция в сочетании с глюкокортикостероидными мазями. При тяжелой степени течения пруриго или отсутствии тенденции к регрессу высыпаний необходимо провести дезинтоксикационнцю терапию, присоединяются глюкокортикостероиды системно (преднизолон 15–20 мг в течение 14–25 суток, с дальнейшим снижением), транквилизаторы. При отсутствии противопоказаний можно использовать ПУВА-терапию — 15–25 сеансов 4 раза в неделю.
Альтернативным подходом могут быть хирургические методы: обкалывание элементов сыпи дексаметазоном, гидрокортизоном, целестоном, раствором метиленового синего в новокаине, орошение хлорэтилом, жидким азотом; криодеструкция, диатермокоагуляция.
Физиотерапия. Электросон ежедневно рекомендуется детям с 4 лет с выраженной неврастенией и нарушением сна. Ультразвук или фонофорез гидрокортизона на область позвоночника продольно паравертебрально детям можно применять с 6–7 лет. Из других физических методов используют диадинамотерапию области шейных симпатических узлов, димедрол-электрофорез эндонозально, микроволновую терапию области проекции надпочечников паравертебрально, индуктотермию. Хороший эффект оказывает селективная фототерапия — 20–30 сеансов 4–5 раз в неделю. Не следует забывать о действенности радоновых и сульфидных ванн, которые оказывают рассасывающее, спазмолитическое действие. Под влиянием сульфидных ванн улучшается обмен веществ в коже, ее трофика, усиливается секреция сальных и потовых желез, стимулируются окислительно-восстановительные процессы. Радоновые ванны оказывают выраженное седативное, тормозящее действие на ЦНС, углубляют сон, уменьшают боли, блокируя пути проведения болевых импульсов, благоприятно воздействуют на периферическую нервную систему.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Причины
- Патогенез
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Лишай.

Лишай
Описание
Лишай. Группа полиэтиологических кожных заболеваний, характеризующихся появлением сыпных, зудящих элементов. Существует несколько разновидностей заболевания, различающихся по виду возбудителя, типу высыпаний, локализации, заразности (экзема – мокнущий лишай; микроспория, фагус, трихофития – стригущий лишай; псориаз – чешуйчатый лишай; розовый лишай – питириаз; опоясывющий лишай). Течение заболеваний длительное, с обострениями, с опасностью вторичного инфицирования кожных высыпаний, приносящее физические и психологические неудобства пациенту, косметические дефекты.
Дополнительные факты
Лишай. Группа полиэтиологических кожных заболеваний, характеризующихся появлением сыпных, зудящих элементов. Существует несколько разновидностей заболевания, различающихся по виду возбудителя, типу высыпаний, локализации, заразности (экзема – мокнущий лишай; микроспория, фагус, трихофития – стригущий лишай; псориаз – чешуйчатый лишай; розовый лишай – питириаз; опоясывющий лишай). Течение заболеваний длительное, с обострениями, с опасностью вторичного инфицирования кожных высыпаний, приносящее физические и психологические неудобства пациенту, косметические дефекты.
Лишаи – это группа кожных заболеваний, для которых характерно возникновение цветных и шелушащихся пятен. Этиология, пути заражения и особенности течения могут быть различными, так как эти заболевания сгруппированы по клиническим проявлениям – изменение цвета, наличие шелушения кожи или шелушения пустул.
Розовый лишай.
Заболевание имеет инфекционно-аллергическую природу, встречается повсеместно среди всех возрастных групп, характеризуется появлением округлых шелушащихся пятен розового цвета на коже туловища, чаще на коже спины.
Розовый лишай не является высоко заразным заболеванием и внутрисемейные вспышки фиксируются крайне редко. Заражение происходит через общее пользование банными принадлежностями; провоцирующими факторами являются снижение иммунитета и вирусные респираторные инфекции. Для розового лишая характерна сезонность, всплески заболеваемости фиксируются весной и осенью. Отсутствие рецидивов розового лишая дает основание полагать, что развивается стойкий иммунитет к заболеванию.
Начало заболевания характеризуется появлением единичного материнского пятна округлых очертаний в диаметре не более 3 см, центральная часть которого на 2-3 день приобретает желтоватый оттенок, начинает морщиниться и шелушиться. Через 7-10 дней на коже спины и груди появляется множество аналогичных высыпаний, но гораздо меньшего размера, локализуются высыпания розового лишая в основном по линиям Лангера (линии максимальной растяжимости кожи). Со временем в центре лишая возникает шелушение, а по периферии красная кайма; элементы не склонны к слиянию. Зуд и другие неприятные ощущения отсутствуют.
Неадекватная терапия, частые контакты с водой, повышенное потоотделение увеличивают длительность заболевания, хотя розовый лишай полностью излечивается за 1,5-2 месяца. Розовый лишай достаточно часто проходит самостоятельно, без какой-либо терапии. Пациентам не рекомендуется пребывание на солнце, ношение синтетической одежды, следует ограничить контакты с водой. Применение мазей с антибактериальными и противогрибковыми веществами, такими как Сангвиритрин, быстро купируют симптоматику розового лишая. Бактерицидные растворы, в том числе и травяные, оказывают положительное воздействие, зачастую этих мер достаточно для излечения от розового лишая.
Диагностика розового лишая проводится на основании осмотра, необходима дифференциация с характерной для сифилиса розеолой.
Опоясывающий лишай.
Опоясывающий лишай имеет герпетическую природу и возникает при вторичном контакте с вирусом из группы Herpes zoster, либо при активации латентной герпетической инфекции. При опоясывающем лишае воспаляются нервные ганглии и появляются характерные высыпания по ходу нервных стволов. Болеют в основном люди взрослого и пожилого возраста, провоцирующими моментами являются стрессовые ситуации, инфекции и снижение иммунитета. Течение опоясывающего лишая вариабельно, от легких форм, до тяжелых с поражением центральной нервной системы. Перед началом высыпаний отмечается болезненность по ходу нервов и через 3-4 дня появляются кожные проявления. При опоясывающем лишае поверхность высыпаний сначала состоит из мелких везикул, которые потом ссыхаются в корочки, иногда отмечается шелушение. В зависимости от тяжести течения опоясывающего лишая, могут отмечаться лишь небольшие симптомы общей интоксикации или менингоэцифалиальные симптомы. При осложненных формах опоясывающего лишая прогноз крайне неблагоприятный.
Характерные клинические проявления позволяют точно поставить диагноз на основании визуального осмотра и опроса пациента. Схема лечения опоясывающего лишая зависит от интенсивности клинических проявлений и состояния пациента, практически во всех случаях необходима госпитализация. Лечение проводится совместно дерматологом и неврологом. При ярко выраженном болевом синдроме показаны анальгетики и седативные препараты, если имеются церебральные нарушения – то назначаются препараты, корректирующие работу ЦНС. Применение противовирусных препаратов и иммуномодуляторов показано всем пациентам с опоясывающим лишаем. Местное лечение сводится к применению противовирусных мазей и к профилактике бактериальных осложнений. Прогноз зависит от тяжести течения опоясывающего лишая и от адекватности назначенной терапии.
Отрубевидный лишай.
Отрубевидный или цветной лишай является грибковым заболеванием кожи, которое поражает роговой слой эпидермиса. Потливость, жаркий климат, себорейные состояния кожи являются предрасполагающими факторами для возникновения отрубевидного лишая. Заболеваемость отрубевидным лишаем выше у женщин и у лиц молодого возраста. Вспышки инфекции и рецидивов отрубевидного лишая фиксируются в жаркое время года. Инфицирование происходит контактно-бытовым путем через пользование общими расческами, предметами обихода, а также при непосредственном контакте больного человека со здоровым.
Начинается отрубевидный лишай с возникновения единичного округлого розового пятна, далее такие же пятна, но меньшего диаметра появляются на гладкой коже и волосистой части головы. При отрубевидном лишае изменения кожи носят невоспалительный характер, пятна обычно желтовато-коричневого цвета, при их поскабливании отмечается незначительное отрубевидное шелушение. Пятна отрубевидного лишая склонны к периферическому росту и слиянию, зуд и другие субъективные ощущения отсутствуют. Под воздействием ультрафиолета на пораженных участках кожи наблюдается вторичная лейкодерма.
Диагностируют отрубевидный лишай при внимательном визуальном осмотре, так как иногда из-за незначительности проявлений и отсутствия неприятных ощущений, отрубевидный лишай можно не заметить. При микроскопии соскоба обнаруживается мицелий и характерное скопление нитей гриба. Лечение проводят с помощью противогрибковых мазей и таблетированных препаратов, обработка пораженных участков салициловым спиртом перед наложением мази, позволяет активному веществу глубже проникнуть в слои дермы. Соблюдение правил личной гигиены является единственной профилактикой отрубевидного лишая. Полностью избавиться от микотических клеток невозможно, а потому в весеннее время следует пользоваться косметическими средствами с противогрибковым эффектом и избегать инсоляции, чтобы предотвратить рецидив.
Стригущий лишай.
Стригущий лишай или трихофития – грибковое заболевание кожи, при котором поражается гладкая кожа, волосистая часть головы, реже ногти. Источником инфекции являются больные люди и животные, заражение происходит контактно-бытовым путем. Чаще встречаются внутрисемейные очаги стригущего лишая и вспышки заболевания в детском саду.
После прорастания мицелия, структура волос нарушается, и они выпадают, оставляя после себя «пеньки», волосы выглядят как остриженные отсюда и название – стригущий лишай. На пораженной коже отмечается легкое шелушение и светлый налет из спор гриба. Зуд и неприятные ощущения отсутствуют. Стригущий лишай может протекать практически бессимптомно, но при внимательном осмотре можно заметить «пеньки» волос. Нагноительные формы стригущего лишая характеризуются наличием плотного гнойного инфильтрата, из которого при надавливании выделяется гной, инфильтраты бывают разных размеров, но возникают обычно на волосистой части головы, в области бороды и усов. Инфильтрат либо благополучно саморазрешается через 7-10 дней из-за губительного действия гноя на микотические клетки, либо осложняется абсцессами. Без лечения микотические клетки сохраняются по периферии и поддерживают хроническое вялотекущее течение стригущего лишая.
Диагноз ставится на основании клинических проявлений, микроскопия соскоба подтверждает микотическую природу заболевания, а посев отделяемого позволяет выявить тип и вид возбудителя и определить его чувствительность к противогрибковым препаратам.
Лечение стригущего лишая сводится к местному применению противогрибковых мазей и внутреннему применению таблетированных форм. Осложненные формы стригущего лишая требует симптоматической терапии. Профилактика стригущего лишая заключается в соблюдении личной гигиены, своевременное выявление больных и регулярный осмотр детей в детских учреждениях.
Симптомы
Потливость.
Причины
Основными причинами лишаев является вирусная и грибковая микрофлора. Механизм заражения не известен, так как далеко не все люди, даже попадающие в группу риска, заболевают лишаями. Предположительно сочетание таких факторов как снижение иммунитета, стрессовые ситуации, генетическая предрасположенность, инфекционные болезни, физические и эмоциональные перенапряжения повышает вероятность возникновения лишаев.
Патогенез
В зависимости от возрастной группы и половой принадлежности, заболеваемость разными типами лишая может варьироваться, но обобщенные данные по заболеваемости примерно одинаковы. Длительность и характер течения лишаев тоже различен: от острого до хронического.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
