Отрубевидный лишай и молочница
Смотри еще: Антибиотико- и химиотерапия инфекций у детей (В.К. Таточенко, Москва, 2008)
Кандидоз кожи — В37
Грибы кандида (см. Главу 9) вызывают воспаление кожи, мацерации (опрелости) на фоне лечения антибиотиками или иммунного дефекта.
Клинические проявления: эритематозные изменения, реже пузырьковые элементы в складках. При кожно-слизистом кандидозе (врожденный дефект клеточного иммунитета) появляются бурые фестончатые инфильтраты, распространяющиеся экспансивно.
Лечение кандидоза (молочницы) кожи. У иммунокомпетентных детей применяют местно присыпки, спреи, кремы и мази с азолами (клотримазол, миконазол, эконазол), нистатином, натамицином. В упорных случаях и при подозрении на иммунодефицит — внутрь флуконазол 3 мг/кг/сут в 1-й и 6 день или в/в 6-12 мг/кг/сут однократно, итраконазол 5-10 мг/кг/сут. При хроническом кожно-слизистом кандидозе подбирают минимальную дозу азола и частоту его введения (например, 3 мг/кг/сут флуконазола 1-2 раза в неделю).
Дерматофитиды
Наряду с поражениями волосистой части головы, гладкой кожи, складок, стоп, эти дерматофиты вызывают своеобразные поражения по типу реакции гиперчувствительности замедленного типа. Их принято называть «дерматофитиды» или «иды».
Клинические проявления. «Иды» локализуются чаще всего на ладонях и боковых поверхностях пальцев рук в виде групп и одиночных мелких (2-3 мм) зудящих везикул, лопающихся при расчесах и оставляющих болезненные эрозии. Реже возникают на туловище и конечностях одиночных мелких зудящих везикулы или эритематозные сыпи.
Диагноз ставят на основании клинической картины и положительной пробы с экстрактом трихофитона.
Лечение дерматофитиды. Лечение основного процесса обычно приводит к ликвидации «идов», при хронической инфекции используют иммунотерапию экстрактами дерматофитов.
Лишай волосистой части головы (стригущий лишай) — В35.0
Стригущий лишай вызывает Trichophyton tonsurans, реже Т. mеntogrofites, Microsporium canis. Заражение происходит от собак и кошек (котят), М. audouinii — также от человека.
Клинические проявления. Участки кожи, покрытые чешуйками, похожими на перхоть, участки инфильтрированной кожи с обломанными волосами в 5-7 мм от корня, окружены муфтами из спор. Реже видны пустулы или гнойная корка — керион.
Лечение стригущего лишая. Местное лечение неэффективно, но снижает риск заражения окружающих. Внутрь гризеофульвин (10 мг/кг/сут, лучше после жирной пищи) 6-8 недель (ААП рекомендует 15-20 мг/кг/сут (макс. 1 г) 4-6 недель). Тербинафин (таблетки Ламизил 125 мг) эффективен при трихофитии, реже при микроспории: при весе 10-20 кг по 0,75 таблетки, 20-40 кг — 1,5 таблетки, >40 кг — 2 таблетки (ЦКВИ). Эффективен флуконазол (внутрь 8 мг/кг/сут).
Лишай гладкой кожи, руброфития, эпидермофития — B35.1-D35.6
Этиология. Заражение Т. mentagrophytes, Т. rubrum, Epidermophyton floccosum, Microsporium canis, M. felis, распространенными повсеместно, при контакте, поражение стоп («стопа атлета») — в бассейнах, душевых, раздевалках. Поражению паховых складок (у юношей и мужчин) способствует влажность, тесное белье, трение и ожирение.
Клинические проявления. На гладкой коже — овальные, кольцевидные зритематозно-сквамозные зудящие элементы с четкими границами. Напоминают атопические сыпи.
На стопах, между пальцами — сквамозные или везико-пустулярные зудящие участки. Поражение ногтей обычно. Следует дифференцировать с дисгидротической экземой.
В паховых складка — четко ограниченные, обычно симметричные, часто зудящие эритематозные или сквамозные участки, иногда с центральным просветлением. Следует дифференцировать с интертригинозной экземой, псориазом, эритразмой (см. выше).
Терапия. Местное применение мазей клотримазол, миконазол, изоконазол, нафтифин, тербинафин, толнафтат 2 раза в день или эконазол, кетоконазол 1 раз в день 2-3 недели, а в упорных случаях — 4-6 недель, если нет эффекта — внутрь тербинафин (2 недели) или гризеофульвин как при стригущем лишае (см. выше). Эффективен также флуконазол.
Лишай отрубевидный — L44.0
Отрубевидный лишай вызывают диморфные грибы Malassezia furfur и другие этого вида. Грибы колонизируют кожу в дрожжевой фазе и вызываю патологию в фазе гифов.
Клинические проявления: желтовато-бурые пятна на гладкой коже спины, шеи, конечностей, лице, реже на голове; характерно шелушение (при поскабливании). Поражения не загорают на солнце, зимой выглядят темнее окружающей кожи. Путают с витилиго, себорройным дерматитом, лишаем гладкой кожи.
Лечение отрубевидного лишая. Местно при небольших очагах: нитрофунгин, микосептин, азолы. При обширных зонах кожу от лица до колен смазывают 25% тиосульфатом натрия 2 раза в день 2-4 недели или 2,5% раствором сульфида селена на 30 минут 3 раз вдень в течение 1 недели, затем 1 раз в месяц в течение 3 месяцев. Эффективны внутрь флуконазол, кетоконазол, итраконазол в терапевтических дозах в течение 2-4 дней.
Смотри еще: Антибиотико- и химиотерапия инфекций у детей (В.К. Таточенко, Москва, 2008)
Источник
Îáåùàë ÿ ðàíåå â îäíîì èç êîììåíòàðèåâ íàïèñàòü çàìåòêó ïðî ëå÷åíèå îòðóáåâèäíîãî ëèøàÿ è âîò òîëüêî ñåé÷àñ ïîÿâèëîñü ÷óòîê ñâîáîäíîãî âðåìåíè, äàáû îñóùåñòâèòü äàííîå.
Íà÷àòü ñòîèò ñ ðàçáîðà ýòèîëîãèè ñàìîãî çàáîëåâàíèå. Îòðóáåâèäíûé ëèøàé (ðàçíîöâåòíûé ëèøàé) ýòî îäíî èç ñàìûõ áåçîáèäíûõ çàáîëåâàíèé, êîòîðîå íå íåñåò àáñîëþòíî íèêàêîãî âðåäà, îêðîìÿ êîñìåòè÷åñêèõ äåôåêòîâ Âàøåé êîæè. Îñîáåííî ñèëüíî ïî ýòîìó ïîâîäó ïåðåæèâàþò ïðåäñòàâèòåëè ïðåêðàñíîé ïîëîâèíû ÷åëîâå÷åñòâà, òàê êàê îíè íå âèäÿò íè÷åãî «ýðîòèøíîãî» â îáèëèè ôèã ïîéìè êàêèõ ïÿòåí íà êîæå.
Âîçáóäèòåëåì ñåãî ÷óäà ÿâëÿåòñÿ äðîææåïîäîáíûé ãðèá «Pityrosporum orbiculare», êîòîðûé îáèòàåò â ðîãîâîì ñëîå íàøåãî ñ Âàìè ýïèòåëèÿ. Óãëóáèâøèñü åùå íåìíîæêî â ãëóáèíû àíàòîìèè êîæè, ìû óçíàåì, ÷òî äàííûé ñëîé ÿâëÿåòñÿ ñàìûì âåðõíèì èç èìåþùèõñÿ è ñîñòîèò îí â îñíîâíîì èõ îðîãîâåâøèõ êëåòî÷åê äåðìû (âíåçàïíî), ÷òî õàðàêòåðèçóåò åãî îñíîâíûå ñâîéñòâà ïîñòîÿííîå ñëóùèâàíèå.
 õîäå îðîãîâåíèÿ êëåòêè ïåðåñòàþò ñòðåìèòüñÿ ê ñâåòëîìó è áóäóùåìó, è â ðåçóëüòàòå äàííîãî ôèçèîëîãè÷åñêîãî ïðîöåññà ïîïðîñòó îòìèðàþò. Îáíîâëåíèå ýòîãî ñëîÿ ïðîèñõîäèò ÷ðåçâû÷àéíî áûñòðî, òàê êàê îí ÿâëÿåòñÿ òåðìèíàëüíûì ýòàïîì ðàçâèòèÿ êëåòîê íàøåé ñ Âàìè øêóðêè (íå âñåõ), ïîëó÷àåòñÿ ýäàêèé êîíâåéåð. Âîò òóò è çàðûòà âñÿ ìÿêîòêà ïÿòåí îòðóáåâèäíîãî ëèøàÿ.
Ýòè ñàìûå äðîææè ÿâëÿþòñÿ ïðåäñòàâèòåëÿìè ëèïîôèëüíûõ ãðèáîâ, ãîâîðÿ ïðîñòî – ëþáÿò æèðíåíüêîå. Èìåííî ïîýòîìó åìó îñîáåííî ïîäâåðæåíû ëþäè ñêëîííûå ê èçëèøíåìó ñåáîîáðàçîâàíèþ (æèðíàÿ êîæà). Ïåðâîíà÷àëüíî äàííàÿ ñêîòèíà ñåëèòñÿ â óñòüÿõ âîëîñÿíûõ ôîëëèêóëîâ, ïîñëå ÷åãî íà÷èíàåò àêòèâíî è áûñòðî ðàçìíîæàòüñÿ, ðàñïðîñòðàíÿÿñü âñå äàëüøå è äàëüøå.  ñâîåé æèçíåäåÿòåëüíîñòè îí íå ñïîñîáåí ïðîáóðèòü íèæíèå ñëîè, ÷òî è ïðèâîäèò ê èíòåðåñíîñòÿì åãî òå÷åíèÿ.
 èäåàëå, ðîãîâûå ÷åøóéêè ïëîòíî ïðèëåãàþò äðóã ê äðóãó è ëèøü â õîäå ðàçâèòèÿ ïîäëåæàùèõ ñëîåâ íà÷èíàþò îòøåëóøèâàòüñÿ, ïòèðîñïîðóì æå ðàçðûõëÿåò äàííûé ñëîé, ÷òî ïðèâîäèò ê òðóäíîñòÿì ïðîíèêíîâåíèÿ ÓÔ ëó÷åé ê ìåëàíîöèòàì, êîòîðûå îòâåòñòâåííû çà öâåò êîæè. Ïðèäÿ äîìîé ïîñëå æàðêîãî ëåòíåãî äåíüêà è ïîñêðàáèâøèñü â äóøå, Âû ìîæåòå îáíàðóæèòü áåëûå ïÿòíûøêè íà ñâîåé çàãîðåâøåé êîæå ýòî è áóäåò îí. Ñîñêîáëèâ îìåðòâåâøèå è ðûõëûå ÷åøóéêè, Âû îòêðûâàåòå íèæíèé íå çàãîðåâøèé ñëîé. Ïðàâäà åñòü è äðóãàÿ òåîðèÿ, íî îíà áîëåå ñëîæíàÿ è ìåíåå äîñòóïíàÿ äëÿ ïîíèìàíèÿ.
 ïàòîãåíåçå ìû ñëåãêà ðàçîáðàëèñü, ïîýòîìó ïðîäîëæèì ñâîå ïóòåøåñòâèå â æèçíü ãðèáîâ, îáãîâîðèâ ïóòè çàðàæåíèÿ. Çäåñü âñå íåîäíîçíà÷íî – îäíè ñâåòèëû íàóêè áóáíÿò ïðî ãåíåòè÷åñêóþ ïðåäðàñïîëîæåííîñòü, äðóãèå ïðî çàðàçíîñòü ñàìîãî ãðèáà. Íà ìîé âçãëÿä, èñòèíà íàõîäèòñÿ ãäå-òî â ñåðåäèíå, òàê êàê çàðàçèòüñÿ ãðèáîì ìîæíî, íî äëÿ ýòîãî íóæåí ðÿä ïðè÷èí, à â îäíîé ñåìüå áîê î áîê ìîãóò æèòü ïÿòíèñòàÿ ñóïðóãà è àáñîëþòíî îäíîòîííûé ìóæåíåê, à êîíòàêòà áëèæå ÷åì ó íèõ ïðåäñòàâèòü ñëîæíî.
Ñòîèò îòìåòèòü êðàéíþþ çàíóäíîñòü â ëå÷åíèè äàííîãî ëèøàÿ:
* Âî-ïåðâûõ, êàê ãîâîðèëîñü ðàíåå èìååòñÿ îïðåäåëåííàÿ ãåíåòè÷åñêàÿ ïðåäðàñïîëîæåííîñòü ê åãî ïîÿâëåíèþ;
* Âî-âòîðûõ, ëþäè ïîïðîñòó íå ñîáëþäàþò îïðåäåëåííûå êàíîíû ëå÷åíèÿ, òàê êàê ýòî äëèòåëüíî è óòîìèòåëüíî.
Çà÷àñòóþ, îäíîãî ìåñòíîãî ëå÷åíèÿ íåäîñòàòî÷íî (õîòü íåêîòîðûå âðà÷è è áüþò â çåìëþ êîïûòîì). Òàê êàê âîçáóäèòåëü ìîæåò îñòàòüñÿ â ñàìîì íåîäíîçíà÷íîì ìåñòå, íåîáõîäèìî ïîñåùåíèå âðà÷à-äåðìàòîâåíåðîëîãà, êîòîðûé îïðåäåëèò àäåêâàòíûé óðîâåíü ñèñòåìíîé òåðàïèè (òàáëåòêè áûâàþò ðàçíûå).
Êðîìå òîãî, îäíîãî òàáëåòèðîâàííîãî ëå÷åíèÿ ìîæåò íå õâàòèòü, ïîýòîìó ïðèìåíÿþò ìåñòíûå ìàçè. Ìíîæåñòâî èõ è âñå áóäóò ðàáîòàòü, ãëàâíîå ìàçàòü ðåãóëÿðíî, êà÷åñòâåííî è äëèòåëüíî.
Ñëåäóþùèì ýòàïîì ÿâëÿåòñÿ óõîä çà ñîáîé è Âàøèìè âåùàìè. Íåîáõîäèìî ïåðèîäè÷åñêè îáíîâëÿòü ñâîé ýïèòåëèàëüíûé ñëîé (ìûòüñÿ ñ ìî÷àëêîé, êîòîðóþ íåîáõîäèìî ïåðèîäè÷åñêè ìåíÿòü), è ïðîãëàæèâàòü åëå âëàæíûìè ñâîè âåùè è ïîñòåëüíîå áåëüå, ÷òî áóäåò óáèâàòü çâåðþøåê íà ñòàäèè èõ «îäåæíîãî» çàñåëåíèÿ. Ýòîò ýòàï óïóñêàþò àáñîëþòíî âñå.
Åñòü åùå ìàçè ñ öèíêîì, ñàëèöèëêîé è ïðî÷åé ëàáóäîé, íî íà ìîé âçãëÿä èõ ïðèìåíåíèå íåîáõîäèìî ëèøü â îïðåäåëåííûõ ñëó÷àÿõ, êîãäà íå ðàáîòàþò áîëåå ïðîñòûå ìåòîäû.
Òåïåðü ïîãîâîðèì î äèôäèàãíîñòèêå:
1) Ìîæåò ëè îòðóáåâèäíûé ëèøàé îêàçàòüñÿ ñèôèëèñîì? Ìîæåò, íî ñèôà÷îê íå áóäåò øåëóøèòüñÿ è ñëèâàòüñÿ â áîëüøèå ïÿòíà;
2) Ìîæåò ëè îòðóáåâèäíûé ëèøàÿ áûòü ïîõîæèì íà ðîçîâûé ëèøàé Æèáåðà? Ìîæåò, íî ðîçîâûé ëèøàé ðàñïîëàãàåòñÿ ïî ëèíèÿì Ëàíãåðà (íàòÿæåíèÿ êîæè, Ãóãë â ïîìîùü) è èìååò ìàòåðèíñêóþ áëÿøêó (êàê ó ÷óæîãî ìàòü-ìàòêà).
Áîëüøå Âàì îñîáî íè÷åãî çíàòü è íå íóæíî, êðîìå ïðîáû Áàëüöåðà. Åñëè èìåþòñÿ ñîìíåíèÿ éîä Âàì â ïîìîùü, òàê êàê ïðè äàííîì çàáîëåâàíèè ðîãîâîé ñëîé ðûõëûé, òî âïèòûâàåò éîäà îí áîëüøå ÷åì îêðóæàþùèå òêàíè, ÷òî áóäåò îòîáðàæåíî áîëåå òåìíîé îáëàñòüþ ïÿòíà.
Åñëè îñòàëèñü êîíñòðóêòèâíûå âîïðîñû âåëêîì òó çå êîìåíòàðèè, à ïîêà âñåì ïîêà, íå áîëåéòå.
Источник
Çäðàâñòâóéòå äðóçüÿ, ïðèíèìàë äóø è ïîíÿë, ÷òî ó ìåíÿ ïðîïàëè òå ïÿòíûøêè, ïîõîæèå íà ïèãìåíòàöèþ. Íà÷àëîñü âñå äåñÿòü ëåò íàçàä, êîãäà ÿ áûë â àðìèè íà êàâêàçå. Êàê âñåì èçâåñòíî â àðìèè ëþäè ÷àñòî öåïëÿþò ðàçëè÷íûå êîæíûå çàáîëåâàíèÿ, à ó íåêîòîðûõ îò ñìåíû êëèìàòà ïîÿâëÿþòñÿ ïðîáëåìû ñ êîæíûì ïîêðîâîì. Âîò è ó ìåíÿ ñëó÷èëîñü íå÷òî ïîäîáíîå. Ñìåíà êëèìàòà, áîåâàÿ ÷àñòü, õðîìàþùàÿ ãèãèåíà. Íà÷àë ïîêðûâàòüñÿ ïÿòíàìè, ïðè÷åì ïîñåçííî, îñåíüþ è âåñíîé. Íà ãðàæäàíêå åçäèë ïî âðà÷àì, ãîâîðèëè ðàçíîå, íî â îñíîâíîì ñêëîíÿëèñü ê ãðèáêîâîìó çàáîëåâàíèþ. Ñàìûì äåéñòâåííûì ïðåïàðàòîì áûëà ìàçü “Êàíäèä ” (íå ðåêëàìà). Íî óâû, ìàçü óäàëÿëà ïÿòíà ïîñëå ïàðû ïðèìåíåíèé è â ñëåäóþùèé ñåçîí îíè âíîâü ïîÿâëÿëèñü.  èòîãå ÿ áðîñèë ýòî äåëî, ìàçü äîñòàòî÷íî äîðîãàÿ 250ð, õâàòàåò òþáèêà íà 3 ïðèìåíåíèÿ. ß ðåøèë ïîïðîáîâàòü äåòñêîå ìûëî. Íà÷àë ìûòüñÿ äåòñêèì ìûëîì “Óøàñòûé íÿíü” ñ àëîý è ðîìàøêîé (íå ðåêëàìà). Ïðîøëî óæå îêîëî äâóõ ëåò, ÿ óæå çàáûë ïðî ýòè ïÿòíà è âîò ïðèíèìàÿ äóø ñåãîäíÿ óòðîì, ÿ ïîíÿë ÷òî ïÿòåí-òî íåòó.  îáùåì åñëè åñòü ó êîãî ïîäîáíàÿ ïðîáëåìà è íè÷åãî íå ïîìîãàåò, ïîïðîáóéòå äåòñêîå ìûëî, ìîæåò è âàì ïîìîæåò. Ñïàñèáî çà âíèìàíèå, èçâèíèòå çà ïóíêòóàöèþ.
P.s. äîáðîãî âàì çäîðîâüÿ, íå áîëåéòå.

Ïîõîæèå ïîñòû

Íåîæèäàííûé ýôôåêò îò ìîåãî ïðîøëîãî ïîñòà òðåáóåò íåêîòîðûõ ïîÿñíåíèé, ïîýòîìó íà÷íåì ñ íèõ. ß âðà÷ – ýòî ïîæàëóé ãëàâíîå, ÷òî ÿ õîòåë ñêàçàòü. Ââèäó ïðåâðàùåíèÿ ìåäèöèíû â íåêóþ ñôåðó óñëóã, ãäå öàðñòâóþò èíòåðíåòû è êóëüò ñàìîëå÷åíèÿ, ÿ àáñîëþòíî íå âèæó íèêàêèõ ïðîáëåì â ïðåäîñòàâëåíèè èíôîðìàöèè ïàöèåíòó äàííûì ïóòåì (óæ ëó÷øå âðà÷, ÷åì Ëåíà-êàññèð), òåì áîëåå íà ìàëîàãðåññèâíûå âèäû çàáîëåâàíèé. Íà ìîé âçãëÿä, åñëè ÷åëîâåê çíàåò íåîáõîäèìûé ìèíèìóì, à ðàíüøå ýòî íàçûâàëè ñàíèòàðíîå ïðîñâåùåíèå, ñ íèì íàìíîãî ïðèÿòíåå âåñòè äåëî, òàê êàê ïîëó÷àåøü íåêîòîðóþ îòäà÷ó. ßâëÿÿñü âðà÷îì-äåðìàòîâåíåðîëîãîì (ïî îäíîìó èç ñâîèõ íàïðàâëåíèé äåÿòåëüíîñòè), ìíîãèå ïîñòû áóäóò ïîñâÿùåíû òåì èëè èíûì “èíòåðåñíûì” çàáîëåâàíèÿì, à ïîêà íà÷íåì ñ âåùåé íàñóùíûõ è âåçäåñóùèõ.
ÃÐÈÁÎÊ
Ãðèáîê âåùü íàçîéëèâàÿ, ïîýòîìó ê åãî ëå÷åíèþ, ñëåäóåò ïîäõîäèòü èñêëþ÷èòåëüíî êîìïëåêñíî. Ïåðâûì è îñíîâíûì ìåòîäîì âîçäåéñòâèÿ, ÿâëÿåòñÿ ïðèìåíåíèå ìåñòíûõ, ïðîòèâîãðèáêîâûõ ïðåïàðàòîâ. Ê îäíèì èç êîòîðûõ ñëåäóåò îòíåñòè òåðáèíàôèí (ÌÍÍ). Ãðèáû, ãðèáàì ðîçíü, ïîýòîìó íå ñëåäóåò ïàëèòü ïî íèì èç âñåõ âîçìîæíûõ êàëèáðîâ – äàííîãî ñðåäñòâà áóäåò äîñòàòî÷íî. Åäèíñòâåííûé ìîìåíò, êîòîðûé Âàì ñòîèò çàïîìíèòü – âîëøåáíîé òàáëåòêè è ìàçè íåò, ëå÷èòü äàííîå çàáîëåâàíèå íåîáõîäèìî äëèòåëüíî, íå ìåíåå 4-õ íåäåëü. Ïîýòîìó, äàííûé ïðåïàðàò òàêæå ñëåäóåò ïðèìåíÿòü íå îäíîêðàòíî, à ñèñòåìàòè÷åñêè è íå ìåíåå 2-õ ðàç â ñóòêè (ìàæåì âñþ ñòîïó, äî ùèêîëîòîê).
 êà÷åñòâå ñðåäñòâà êîìïëåêñíîé òåðàïèè, ñîâìåñòíî ñ ìàçüþ ðåêîìåíäóåòñÿ ïðèìåíÿòü ñîäîâûå íîæíûå âàííû.
Êàê áû òî ñòðàííî íå çâó÷àëî, ãðèáîê ñòîï è íîãòåé áîèòñÿ ùåëî÷è (íåêîìôîðòíî åìó òàì ðàñïîëçàòüñÿ). Ñëåäóåò îòìåòèòü, äëÿ äàííîé ïðîöåäóðû Âàì ïîíàäîáèòüñÿ ïèùåâàÿ ñîäà, òàê êàê îíà ñîçäà¸ò ýòó ñàìóþ ùåëî÷íóþ ñðåäó (êðîòû, êàëüöèíèðîâàííàÿ ñîäà, ïîðîøêè – ñìåðòü äëÿ Âàøåé êîæè).
Äëÿ ýòîãî, íà ëèòð ãîðÿ÷åé, íî òåðïèìîé âîäû áåðåòñÿ ñòîëîâàÿ ëîæêà ñîäû, ïîñëå ïîëíîãî ðàñòâîðåíèÿ êîòîðîé, Âàøè íîãè (ïî ùèêîëîòêó) äîëæíû íàõîäèòüñÿ â äàííîì ðàñòâîðå íå áîëåå 15 ìèíóò. Ïðîöåäóðó ïîâòîðÿþò êàæäûå òðè äíÿ. Ýòà ìåòîäèêà áóäåò ëèøü äîïîëíÿòü ìàçåâîå ëå÷åíèå, òåì íå ìåíåå, ýôôåêò áåç íåå áóäåò çíà÷èòåëüíî õóæå (òàêèå âîò äåëà). Ñðàçó îãîâîðþñü, ÷òî èìåþòñÿ íåêîòîðûå ïðîòèâîïîêàçàíèÿ, îáóñëîâëåííûå ðàíàìè, îñàäíåíèÿìè, îïóõîëåâûìè ïðîöåññàìè è ïðî÷èìè íåïðèÿòíîñòÿìè, ïîýòîìó æåëàòåëüíî ïîêàçàòüñÿ ëå÷àùåìó âðà÷ó.
Êðîìå òîãî, àáñîëþòíî áåñïîëåçíî ëå÷èòü ãðèáîê, íå îáðàáàòûâàÿ îáóâü è ñðåäñòâà ãèãèåíû (íîñêè, ÷óëêè,êîëãîòêè, ñëåäêè è ïðî÷åå). Äëÿ ýòèõ öåëåé äîñòàòî÷íî åæåäíåâíîãî îïðûñêèâàíèÿ îáóâè Õëîðãåêñèäèíîì è òåðìè÷åñêîé îáðàáîòêè óêàçàííûõ âåùåé.
Òàêèì îáðàçîì, äëÿ èçëå÷åíèÿ ãðèáêà íåîáõîäèìî:
1) Äëèòåëüíûé, íåïðåðûâíûé êóðñ òåðàïèè (2 ðàçà â ñóòêè íà ïðîòÿæåíèè îäíîãî ìåñÿöà);
2) Êîìïëåêñíîå âîçäåéñòâèå íà ïîðàæåííûå êîæíûå ïîêðîâû (ïðîòèâîãðèáêîâûå ìàçè åæåäíåâíî + íîæíûå âàííî÷êè ðàç â òðè äíÿ);
3) Ñîáëþäåíèå ëè÷íîé ãèãèåíû è îáðàáîòêà Âàøåé îáóâè (îáðàáîòêà îáóâè õëîðãåêñèäèíîì, à âåùåé ïàðîì).
Ëèøü òîëüêî òîãäà, Âàøè íîãòè è ñòîïû ïðèäóò â äîëæíûé âèä. Îäíàêî, çàïîìíèòå – ëþáîå ìåäèêàìåíòîçíîå âìåøàòåëüñòâî òðåáóåò î÷íîé êîíñóëüòàöèè ñïåöèàëèñòà, âñåãäà âîçìîæåí ðèñê ðàçâèòèÿ îñëîæíåíèé.
Çäîðîâüÿ Âàì!
Ïîêàçàòü ïîëíîñòüþ
Ïîõîæèå ïîñòû çàêîí÷èëèñü. Âîçìîæíî, âàñ çàèíòåðåñóþò äðóãèå ïîñòû ïî òåãàì:
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 22 января 2018;
проверки требуют 12 правок.
Отрубевидный (разноцветный) лишай (Pityriasis versicolor, альт. — Tinea versicolor) — длительная (хроническая) грибковая инфекция рогового слоя эпидермиса. Бытовое (сленговое) название, которое можно встретить на курортах — «солнечный грибок». Следует различать заболевание с Витилиго, розовым лишаём Жибера и сифилитической розеолой.
Название «лишай» (Lichen) известно со времен Гиппократа, под ним объединены многие заболевания кожи, для которых характерно образование цветных пятен и шелушение. Возбудитель разноцветного лишая был описан G. Robin в 1853 году, а в 1951 году M. Gordon выделил округлые и овальные формы возбудителя, как в местах высыпаний разноцветного лишая, так и в пределах здоровой кожи, отнеся его к дрожжеподобным грибам.
Причины[править | править код]
Возбудителем данного заболевания является дрожжеподобный гриб, который существует в трех формах: округлой Pityrosporum orbiculare, овальной Pityrosporum ovale и мицелиальной Malassezia furfur (способны изменяться друг в друга).
Помимо отрубевидного лишая Pityrosporum ovale вызывает фолликулит и играет основную роль в патогенезе себорейного дерматита.
Все это представители дрожжей, которые постоянно находятся на человеческой коже. Причиняют проблемы только при некоторых обстоятельствах. Относительно распространены. Заболевание обычно встречается у подростков и молодых мужчин, часто также в жарком климате.
Симптомы[править | править код]
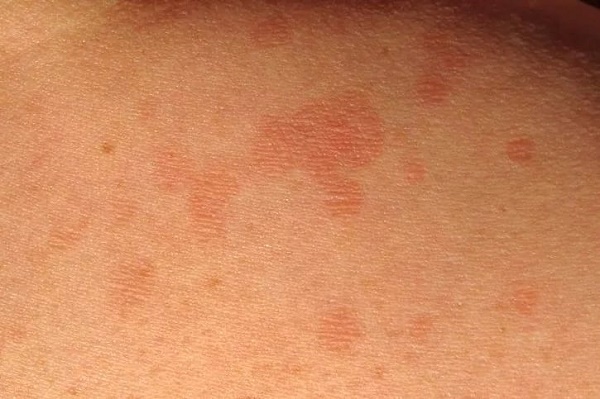
Образец от пациента с tinea versicolor
Главный признак — мелкие пятна на коже с четкими границами. Пятна часто темные, красновато-коричневого цвета. Самые частые участки поражения — спина, подмышки, плечи, грудь, шея. Пораженные зоны не темнеют на солнце (кожа может показаться светлее, чем окружающая здоровая).
Размножаясь в эпидермисе, грибок вызывает нарушения в работе меланоцитов (клеток, отвечающих за выработку пигмента меланина). Именно благодаря меланину под действием солнечных лучей тело приобретает загар. Вырабатываемая грибком азелаиновая кислота уменьшает способность меланоцитов синтезировать пигмент, в результате чего появляются гипопигментированные участки.
Пятна склонны к слиянию с образованием крупных очагов, но могут существовать изолированно. Воспалительные явления отсутствуют, имеется незначительное отрубевидное шелушение (связанное с разрыхлением грибом рогового слоя). Поражается только роговой слой эпидермиса (самый поверхностный). Инкубационный период составляет от двух недель до месяцев.
Другие симптомы:
- усиленная потливость,
- зуд.
Отрубевидный лишай часто сопутствует следующим заболеваниям:
- эндокринные нарушения,
- хронические заболевания желудочно-кишечного тракта,
- иммунодефицит.
Провоцирующие факторы:
- Определенный химический состав пота (генетическая предрасположенность)
- Длительное лечение кортикостероидами
- Ионизирующее излучение
- Солнечная радиация
- Тяжелые металлы
- Повышенная потливость
- Повышение сахара в крови
- Снижение иммунитета
- Нарушение барьерных функций кожи
- Одежда из синтетических материалов
Анализы и тесты[править | править код]
Для диагностики отрубевидного лишая проводится йодная проба (проба Бальзера), для чего пораженную кожу смазывают йодной настойкой и тут же протирают спиртом (последнее не обязательно): разрыхленный грибом роговой слой быстро впитывает йод, и пятна отрубевидного лишая резко выделяются, окрашиваясь в темно-коричневый цвет на фоне слегка пожелтевшей не пораженной кожи. При отсутствии раствора йода можно пользоваться анилиновыми красителями.
Кожный соскоб при рассмотрении под микроскопом должен показать дрожжи (скопления нитей гриба с округлыми клетками).
Под люминесцентной лампой Вуда (ультрафиолетовые лучи кварцевой лампы), в затемненном помещении, очаги разноцветного лишая дают красновато-желтое, зеленовато-синее или бурое свечение.
Лечение[править | править код]
Лечение состоит в нанесении противогрибковых препаратов на кожу. В тяжелых случаях показано применение системных антибиотиков (внутреннее), которые позволяют существенно сократить сроки лечения и предотвратить частоту развития рецидивов. Используют, как правило, препараты триазолового ряда (флуконазол и др.), препараты и шампуни с сульфидом селена (персульфидом селена – «Сульсен»). В последние годы высокую клиническую эффективность при меньшем количестве побочных эффектов показывают препараты, содержащие производные имидазола: сертаконазол (Залаин), бифоназол, которые подавляют рост грибов. Эффективна методика лечения: нанесение лечебного шампуня (типа “Низорал”) на все тело с выдерживанием в соответствии с указанием в инструкции; сразу после исчезновения проявлений на поверхности кожи (обычно 2-3 применения) применяется препарат типа “Флуконазол” в капсулах (дозировка строго по инструкции), при этом продолжается применение лечебного шампуня (еще 3-2 применения). Эффективность данного метода связана с тем, что наружные средства (мази, шампуни) не способны справиться с лишаем в волосяных луковицах или в потовых железах и с по́том лишай вновь распространяется на поверхность кожи; препараты типа “Флуконазол” действуют “изнутри”, проникая в жидкости организма. Применение только препарата типа “Флуконазол” (без применения лечебного шампуня) обычно не приносит желаемого результата.
Учитывая особенности и поверхность поражения кожи, предпочтительнее использовать средства в виде растворов, лосьонов и спреев, которые наносят на пораженные участки кожи и слегка втирают. Мази использовать не удобно, поскольку затруднительно их нанесение на участки с активным ростом волос (голова, паховая область). Для предотвращения рецидивов рекомендуется ежедневно менять и проглаживать одежду утюгом.
Для борьбы с изменениями пигментации эффективен циклосерин in loco, блокирующий трансаминазу в цепочке синтеза пигментов возбудителя.
Стойкость излечения[править | править код]
Хотя разноцветный лишай легко лечится, изменения пигмента могут длиться в течение месяцев после лечения. Заболевание также может вернуться в жаркие месяцы. Рецидивы характерны для значительного числа пациентов, особенно при самолечении и бессистемном, симптоматическом лечении.
Профилактика[править | править код]
В теплое время года в качестве профилактики можно протирать кожу салициловым спиртом или просто подкисленной водой (можно добавить немного уксуса или сока лимона), либо раз в 2-3 недели использовать средства с противогрибковым действием, особенно в теплое время года. Коррекция потоотделения.
Обязательна дезинфекция одежды, головных уборов, нательного и постельного белья кипячением в 2%-м мыльно-содовом растворе и проглаживание горячим утюгом с паром.
Люди с разноцветным лишаем должны избегать:
- Чрезмерной высокой температуры
- Тяжелых нагрузок
- Стрессовых ситуаций
- Потливости
- Длительной загрязненности (гигиена кожи)
- Синтетических изделий (только 100 % хлопок)
Заразность[править | править код]
Разноцветный лишай не считается заразным заболеванием, так как большинство людей является носителями тех же самых грибков-сапрофитов Malassezia, находящихся на коже (участках, богатых сальными железами), однако у больного должны быть свои одежда, полотенце, мочалка, постельное белье и т. п.
Самолечение или бессистемное лечение отрубевидного (разноцветного) лишая крайне нежелательно.
Примечания[править | править код]
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
Литература[править | править код]
- Лишай // Энциклопедический словарь Брокгауза и Ефрона : в 86 т. (82 т. и 4 доп.). — СПб., 1890—1907.
Ссылки[править | править код]
Источник
