Мкб 10 коды отрубевидный лишай
Связанные заболевания и их лечение
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Профилактика
Названия
Название: Отрубевидный лишай.
Отрубевидный лишай
Описание
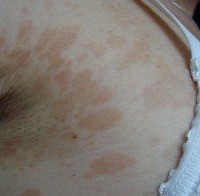
Отрубевидный лишай. Длительно протекающее грибковое заболевание с поражением эпидермиса, которое проявляется появлением на коже пигментированных пятен различного оттенка – желтого, розового, бурого, коричневого и характерным отрубевидным шелушением. Признаки воспаления отсутствуют. Диагностируется отрубевидный лишай при помощи йодной пробы Бальцера, люминесцентного исследования и микроскопии отшелушивающихся чешуек. Лечение проводится противогрибковыми мазями и растворами. Отрубевидный лишай распространенной формы требуют общей антимикотической терапии.
Дополнительные факты
Отрубевидный лишай получил такое название в связи с типичным для него шелушением. Второе название — разноцветный лишай — возникло благодаря разнообразной окраске появляющихся при заболевании пятен. Встречающееся в народе название «солнечный грибок» также имеет отношение к отрубевидному лишаю. Оно связано с тем, что под воздействием солнечных лучей пораженные участки кожи становятся более яркими и заметными. Наиболее часто заболеванию отрубевидным лишаем подвержены мужчины и женщины молодого возраста, наиболее редко – дети до 7 лет.

Отрубевидный лишай
Причины
Отрубевидный лишай относится к группе кератомикозов — грибковых заболеваний кожи, затрагивающих только роговой слой эпидермиса и волосяную кутикулу. Его возбудителями являются грибы Malassezia furfur, Pityrpsporum orbiculare и Pityrosporum ovale, причем эти виды отличаются способностью переходит один в другой. Обычно отрубевидный лишай характеризуется малой контагиозностью, то есть заражение происходит лишь в отдельных случаях при тесном и длительном контакте с больным. При этом вероятность заболеть отрубевидным лишаем в большей степени обусловлена предрасполагающими факторами.
Факторами, формирующими в организме благоприятный фон для развития отрубевидного лишая, являются: ослабление иммунной системы, повышенная потливость, эндокринные нарушения (сахарный диабет, синдром Иценко-Кушинга, ожирение), изменения в химическом составе пота, вегето-сосудистая дистония, нарушение барьерной функции кожи при частом использовании антибактериальных гелей и мыл, стрессовые воздействия на кожу (чрезмерный загар, солярий ). Авторы некоторых проводимых в дерматологии исследований указывают на то, что в ряде случаев отрубевидный лишай связан с лимфогранулематозом и туберкулезом легких.
Симптомы
Отрубевидный лишай вызван размножением возбудителей в поверхностных слоях кожи, что приводит к нарушению функционирования меланоцитов — клеток, вырабатывающих пигмент меланин, придающий коже ту или иную окраску. В результате пораженный участок кожи приобретает цвет, отличающийся от остального кожного покрова. Процесс начинается в устье волосяного фолликула, затем пятно постепенной увеличивается в размерах.
При отрубевидном лишае типично образование множественных округлых пятен величиной до 1 тд По мере роста пятна сливаются друг с другом, образуя значительные по величине участки, достигающие размеров более ладони взрослого человека. Такие пятна не выступают над поверхностью кожи и не имеют признаков воспаления (отек, краснота, болезненность). Их цвет может быть желтым, кофейным, розовато-коричневым, темно-бурым. Края пятен отрубевидного лишая четко отграниченные, неровные, фестончатые. Характерно обусловленное разрыхлением рогового слоя эпидермиса шелушение пятен, легко обнаруживаемое при поскабливании кожи.
Чаще всего отрубевидный лишай появляется на коже спины и груди. Реже поражается шея, боковые части туловища и живот. У детей и подростков пятна могут локализоваться на коже конечностей, в подмышечных областях и на волосистой части головы. Симметричность отсутствует.
Пациент с отрубевидным лишаем, как правило, не отмечает каких-либо субъективных ощущений. В некоторых случаях на участках поражения кожи наблюдается небольшой зуд. Возникновение болезненность, жжения или других неприятных ощущений свидетельствует о вторичном инфицировании кожи бактериальной флорой.
Потливость.
Диагностика
Отрубевидный лишай часто сразу диагностируется на консультации дерматолога при осмотре и дерматоскопии участков кожи с измененной окраской. Для подтверждения диагноза проводится йодная проба Бальцера, заключающаяся в нанесении на кожу 5% спиртового р-ра йода. Из-за разрыхленности пораженных участков эпидермиса, кожа в этих местах лучше впитывает йод и окрашивается более интенсивно, чем на здоровых участках. С таким же успехом для проведения пробы можно использовать растворы анилиновых красителей: зеленку, йод, фукарцин. Определяется также наличие симптома Бенье или «феномена стружки»: шелушение кожи при легком соскабливании ее на поверхности пятен отрубевидного лишая.
Люминесцентная диагностика, проводимая в специальной затемненной комнате, выявляет красно-желтую или темно-коричневую флуоресценцию пятен. Микроскопическое исследование соскоба при отрубевидном лишае позволяет обнаружить элементы гриба в чешуйках эпидермиса.
Дифференциальная диагностика
Дифференцируют отрубевидный лишай от розового на основании клинической картины. Розовый лишай характеризуется продолговатой и ромбовидной формой очагов поражения, локализацией пятен вдоль линий натяжения кожи. Очаги псевдолейкодермы, остающиеся после того, как разрешается отрубевидный лишай, дифференцируют от витилиго, вторичных гипопигментаций, лепры.
Необходимо также отличать отрубевидный лишай от сифилитической розеолы, а участки псевдолейкодермы — от сифилитической лейкодермы. Сифилитическая розеола не шелушиться, имеет розовый цвет, пропадает при надавливании. Сифилитическая лейкодерма своим внешним видом напоминает кружевную сеточку, а не сливные пятна пониженной пигментации. Чтобы дифференцировать отрубевидный лишай от сифилитических проявлений, пациенту могут назначить следующие анализы: микроскопию соскоба на бледную трепонему, ПЦР-диагностику сифилиса или RPR-тест.
Лечение
Лечение проводится амбулаторно до полного исчезновения проявлений отрубевидного лишая. Применяют местные противогрибковые средства: 5% салициловую мазь, 3-5% салициловый спирт, 5-10% серную мазь, 3-5% резорциновый спирт, тербинафин, бифоназол, клотримазол, циклоперокс, тербинафин, нафтифин и тд Распространенный отрубевидный лишай или его рецидивирующее течение являются показанием к общему противогрибковому лечению. Оно проводится приемом внутрь таких противогрибковых препаратов, как итраконазол, кетоконазол.
Профилактика
Профилактика рецидивов отрубевидного лишая включает повторный курс антигрибкового лечения, регулярные водные процедуры и терапию гипергидроза. Для предупреждения заражения близких пациента производят дезинфекцию одежды и белья больного. Людей, находящихся в постоянном контакте с пациентом осматривают с применением люминесцентной лампы.
Источник
Рубрика МКБ-10: B36.0
МКБ-10 / A00-В99 КЛАСС I Некоторые инфекционные и паразитарные болезни / B35-B49 Микозы / B36 Другие поверхностные микозы
Определение и общие сведения[править]
Разноцветный лишай
Разноцветный лишай (отрубевидный) – грибковое заболевание, характеризующееся поверхностным невоспалительным поражением кожи.
Эпидемиология
Разноцветный лишай распространен повсеместно, им поражено до 10% всего населения. В жарких странах разноцветный лишай встречается чаще. В средних широтах большинство случаев заболевания приходится на летний период. Чаще болеют взрослые и молодые люди; пик заболеваемости приходится на 20 лет; у детей и пожилых заболевание встречается редко. Передача возбудителя от больного разноцветным лишаем (например, в общей постели или через общие с ним одежду или белье) возможна, однако в большинстве случаев источник инфекции эндогенный, поэтому разноцветный лишай не считается контагиозным заболеванием. Предрасполагающими состояниями считают ятрогенные иммунодефициты (при пересадке органов, назначении глюкокортикоидов), а также беременность и гормональную контрацепцию. В отличие от себорейного дерматита, разноцветный лишай не считается ВИЧ-ассоциированной инфекцией.
Не исключена наследственная предрасположенность к заболеванию. Как профессиональное заболевание разноцветный лишай может встречаться чаще у людей, занятых физическим трудом, сильно потеющих.
Этиология и патогенез[править]
Разноцветный лишай вызывают различные виды грибов рода Malassezia.
От больных выделяют разные виды Malassezia: M. globosa (считается возбудителем), a также M. sympodialis и M. furfur. Ранее возбудителем называли вид Pityrosporum orbiculare.
Грибы рода Malassezia – несовершенные дрожжевые грибы, базидиомицеты. Характеристикой большинства видов Malassezia считают липофильность: потребность в источнике липидов для роста. Не требует содержания липидов в питательной среде только M. pachydermatis. Размножаются Malassezia путем почкования, дочерние клетки отпочковываются на одном полюсе материнской клетки, оставляя рубчик. Malassezia отличаются полиморфизмом, заключающимся в различной форме клетки (круглая или овальная) у представителей одного рода и даже вида и в способности к образованию мицелиальных форм.
Грибы рода Malassezia обитают на коже человека и теплокровных животных. Считается, что не менее 90% всего населения – носители Malassezia. Наибольшая плотность колонизации Malassezia кожи отмечается в участках, богатых сальными железами: в области волосистой части головы (особенно около ушей), на лице и в середине груди и спины, а также в области гениталий. Степень колонизации в этих участках составляет не менее 1х104 КОЕ/мл. Интенсивность колонизации изменяется с возрастом: она крайне низка у новорожденных, а затем, по мере возрастающей активности сальных желез, постепенно повышается к пубертатному периоду. На качественные и количественные характеристики колонизации могут влиять климатогеографические условия, чем объясняют большую вероятность носительства и развития разноцветного лишая в жарких странах. По данным отечественных, североамериканских и европейских авторов, на коже здоровых людей преобладают M. sympodialis и M. globosa, в сообщениях японских авторов несколько чаще, чем в других, упоминаются M. furfur и M. restricta. Помимо возможной зависимости видовой структуры колонизации от географических или этнических факторов, указывают на разное распределение видов Malassezia на различных участках тела. Так, на коже туловища (особенно спине) чаще выделяют M. sympodialis, на коже волосистой части головы – M. restricta, а M. globosa может почти с равной частотой обнаруживаться в любой области.
Патогенез
Многие аспекты патогенеза и патогенных свойств Malassezia до настоящего времени не ясны. Оппортунистическая природа разноцветного лишая и других ассоциированных заболеваний предполагает наличие факторов макроорганизма, контролирующих содержание колоний Malassezia на коже и препятствующих развитию инфекции или иной реакции.
Клинические проявления[править]
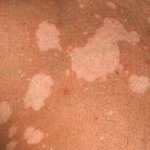
Разноцветный лишай начинается с появления небольших с четко очерченными краями пятен или слегка приподнятых над поверхностью кожи папул. Мелкие пятна часто расположены вокруг волосяных фолликулов. Цвет пятен от желтовато-розового и «кофе с молоком», до коричневого разных оттенков. Пятна часто сливаются, образуя крупные очаги с фестончатыми краями. На поверхности пятен можно заметить нежное, «отрубевидное» шелушение. Шелушение усиливается при поскабливании (симптом стружки, или «удара ногтем» Бенье). Цвет пятен отличается от цвета окружающей кожи: у людей со светлой кожей очаги поражения выглядят темнее, у смуглых или загорелых людей они светлее, депигментированы (псевдолейкодерма, pityriasis versicolor alba). У одного и того же пациента могут присутствовать как гиперпигментированные, так и гипопигментированные пятна. Цвет пятен в основном определяется воздействием ультрафиолетового облучения и, в отличие от цвета окружающей кожи, не меняется после загара . В редких случаях наблюдают воспалительные, с эритемой и небольшой инфильтрацией очаги.
Типичная локализация поражений при разноцветном лишае – богатые сальными железами области тела: грудь, спина, шея, плечи. Реже вовлекаются подмышечные, паховые области, предплечья и голени. В тропическом климате чаще наблюдают поражения лица, живота, волосистой части головы. Обратной формой (tinea versicolor inversa) называют поражение крупных, обычно паховых, складок. Волосы и ногти не поражаются. Изменения на коже, как правило, не сопровождаются субъективными ощущениями. Для заболевания характерно многолетнее рецидивирующее течение.
Разноцветный лишай: Диагностика[править]
Диагноз устанавливают на основании характерных высыпаний на коже, а при стертых формах – данных осмотра под люминесцентной лампой Вуда (желтое или бурое свечение), обнаружения гриба при микроскопическом исследовании (скопления крупных округлых с двухконтурной оболочкой почкующихся клеток и коротких изогнутых нитей мицелия) и вспомогательных методов: йодной пробы Бальцера и симптома Бенье. Культуральное исследование диагностического зна- чения не имеет.
Дифференциальный диагноз[править]
Заболевание дифференцируют от розового лишая Жибера, пигментации, сифилитических розеол и лейкодермы, сухой стрептодермии.
Разноцветный лишай: Лечение[править]
Большинство случаев разноцветного лишая поддаются лечению наружными средствами. Традиционно использовавшиеся методы лечения (например, обработка по Демьяновичу) в настоящее время не применяют, а антисептики (2% спиртовой раствор йода или 2% раствор салицилового спирта) используют наряду с современными антимикотиками.
Среди них следует отметить кетоконазол в форме 2% шампуня. Применение наружных средств, позволяющих охватить значительную поверхность тела, имеет немалое значение при лечении разноцветного лишая. Даже при поражении, сопровождающемся отдельными небольшими очагами, рекомендуют обработать все области, где обычно развивается разноцветный лишай. Шампунь используют 1 раз в сутки в течение 5 дней.
Другие имидазольные антимикотики в форме крема используют 2 раза в сутки изоконазол – 1 раз в сутки, в течение не менее 2 нед. Эффективно использование крема и раствора нафтифина: утром раствор, вечером крем. Перспективно использование современных противогрибковых препа- ратов сертаконазол и аэрозолей.
Для разноцветного лишая характерны рецидивы после лечения. Как правило, через год после излечения рецидив отмечается у каждого второго пациента, а в течение двух лет – почти у всех. Для снижения вероятности рецидивов рекомендуют более продолжительное лечение и обработку больших поверхностей. При частых рецидивах, распространенных и атипичных формах поражения назначают системные антимикотики, производные азолов.
Кетоконазол назначают по 200 мг в сутки, итраконазол также по 200 мг в сутки в течение 1 нед. Имеются данные об эффективности флуконазола, назначаемого однократно в дозе 400 мг в сутки или по 150 мг 1 раз в неделю в течение 4-8 нед. Эти же препараты при однократном или кратковременном применении могут быть использованы для профилактики рецидивов.
Профилактика[править]
С целью профилактики рецидива разноцветного лишая необходимо проводить лечение противогрибковым шампунем каждый месяц с марта по май 3 дня подряд по 5 мин; обследовать членов семьи и при выявлении заболевания рекомендовать лечение; провести дезобработку одежды и белья во время лечения.
Прочее[править]
Источники (ссылки)[править]
Дерматовенерология [Электронный ресурс] / под ред. Ю. К. Скрипкина, Ю. С. Бутова, О. Л. Иванова. – М. : ГЭОТАР-Медиа, 2014. – https://www.rosmedlib.ru/book/ISBN9785970427965.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Бензилдиметил 3-(миристоиламино)пропиламмоний хлорид моногидрат
- Бетаметазон/гентамицин/клотримазол
- Бифоназол
- Бифоназол/мочевина
- Итраконазол
- Кетоконазол
- Кетоконазол/пиритион цинк
- Клотримазол
- Нафтифин
- Омоконазол
- Пиритион цинка
- Сертаконазол
- Тербинафин
- Флуконазол
- Эконазол
Источник
Отрубевидный лишай (болезнь Девержи) – крайне редкое заболевание кожи, в основе которого лежат наследственные, аутоиммунные причины, а также некоторые системные хронические заболевания.
 Современной медицине не известны причины, по которым развивается отрубевидный лишай (МКБ-10 – L44).
Современной медицине не известны причины, по которым развивается отрубевидный лишай (МКБ-10 – L44).
Питириаз красный волосяной отрубевидный (болезнь Девержи) – инфекционное заболевание, сопровождающееся формированием желтоватых или оранжево-красных гиперкератических участков на коже тела, конечностей, ногтей, ладоней, и подошв.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
В качестве основных предпосылок возникновения заболевания рассматриваются:
- наследственные факторы;
- нарушения обменных процессов витамина А;
- заболевания эндокринной системы и печени;
- связь с аутоиммунными патологиями и недавно перенесенными острыми инфекциями.
Течение ПКВО характеризуется сменой периодов обострений и ремиссий.
Код мкб 10 отрубевидный лишай
Классификация разноцветного лишая по МКБ-10:
- L44.0 Питириаз красный волосяной отрубевидный;
- L44.1 Лихен блестящий;
- L.44.2 Лихен линейный;
- L44.3 Лишай красный монилиформный;
- L44.4 Детский папулезный акродерматит (Джанотти-Крости синдром);
- L44.8 Другие уточненные папулосквамозные изменения;
- L44.9 Папулосквамозные изменения неуточненные
Отрубевидный лишай (код МКБ-10 – L44) – крайне редкое хроническое заболевание.
Учет больных данным заболеванием не ведется, мужчины и женщины болеют с одинаковой частотой. Имеется 2 возрастных пика заболеваемости – 10 и 50 лет.
Лишай разноцветный классификация по МКБ 10
Выделяют 6 типов ПКВО в зависимости от течения заболевания:
- I типа – классический взрослый (55% случаев);
- II типа – атипичный взрослый (5 % случаев);
- III типа – классический незрелый (10% случаев);
- IV типа – ограниченный незрелый (25% случаев);
- V типа – атипичный ювенильный (5% случаев);
- VI типа – ВИЧ-ассоциированный (не имеет постоянного % заболевания).
Болезнь Девержи также делится на врожденную и приобретенную. Первая появляется в раннем детском возрасте и, как правило, полностью исчезает в подростковом возрасте.
Это связано с гормональными перестройками организма, свойственными периоду полового созревания.
Приобретенный питириаз развивается у людей старшего возраста и обычно имеет острое течение – проявляется не только кожными высыпаниями, но и повышением температуры тела, общей слабостью, признаками интоксикации организма. Симптомы исчезают так же быстро, как появились.
Если же клиническая картина ПКВО развивается медленно, постепенно прогрессирует и плохо поддается стандартным схемам терапии – речь идет о хронической форме заболевания, также часто встречающейся в пожилом возрасте.
Хроническое течение характеризуется сменой периодов обострения и ремиссии, однако в ряде случаев выздоровление наступает внезапно без какого-либо вмешательства.
Лишай разноцветный: симптомы и лечение
Симптомы разноцветного лишая зависят от формы заболевания.
Классическая (I тип)
Заболевание начинается с эриматозных пятен на теле и волосистой части головы, которые через некоторое время переходят на нижнюю часть тела. В течение 3 лет наступает ремиссия.
Атипичная взрослая(II тип)
Данная форма характеризуется длительным течением заболевания (более 20 лет).
Классическая незрелая(III тип)
Болезнь проявляется высыпаниями на нижней части тела, затем переходящими на верхнюю. У детей течение данной формы имеет более доброкачественный характер, чем у взрослых.
✔ Системная терапия у взрослых при лишае разноцветном, список препаратов в Системе Консилиум
 Скачать документ сейчас
Скачать документ сейчас
Ограниченная незрелая(IV тип)
ПКФО данной формы начинается в возрасте 3-10 лет, высыпания остаются ограниченными. Ремиссия происходит в течении 3 лет, заболевание характеризуется минимальными проявлениями.
Атипичная ювенильная(V тип)
Начинается в раннем возрасте и характеризуется хроническим течением заболевания, устойчивостью к проводимым методам лечения, однако возможна спонтанная ремиссия.
ВИЧ-ассоциированная(IV тип)
Имеет наиболее неблагоприятный прогноз и может быть проявлением ВИЧ-инфекции.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Медикаментозное лечение
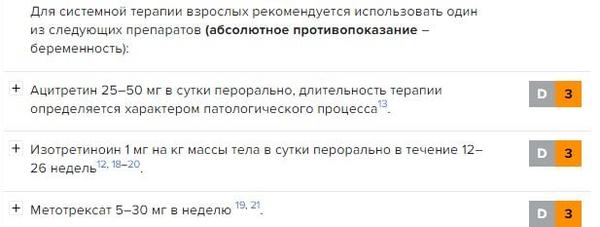
Лечение разноцветного лишая предполагает использование следующих препаратов:
- системные ретиноиды (ацитретин, изотретиноин);
- антиметаболиты (метотрексат);
- иммунодепрессанты (циклоспорин, азатиоприн и др.)
Больным с поражением кожи наружная терапия проводится в комплексе с системной терапией.
Отрубевидный лишай (код по МКБ-10 – L44) часто устойчиво к проводимой терапии, однако возможна спонтанная ремиссия. Перед началом лечения необходим контроль состояния пациента.
На очаги поражения рекомендуется наносить:
- эмоленты;
- местные средства на основе салицицилатов.
При ограниченных высыпаниях рекомендуется наносить:
- пимекролимус 1% крем;
- кальципотриол;
При распространенных высыпаниях следует наносить топические глюкокортикостероиды на очаги поражения.
Перед началом проведения терапии необходимо провести ряд исследований:
- клинический анализ крови, включая лейкоформулу и количества тромбоцитов;
- биохимический анализ крови, включающий определение уровня АЛТ, АСТ и др.печеночных ферментов, билирубин;
- общий анализ мочи;
- рентгеновское исследование органов грудной клетки в 2 проекциях, туберкулиновые пробы, консультация фтизиатра для исключения заболевания туберкулеза;
- обследование на ВИЧ-инфекцию, гепатит B и С;
- тест на беременность.
Терапия биологическими препаратами предполагает проведение мониторинга нежелательных побочных реакций и контроля лабораторных показателей:
- оценка состояния больного (каждые 3-6 месяцев);
- консультация невролога, кардиолога (раз в 3-6 месяцев), фтизиатра (2 раза в год);
- ОАК, биохимическое исследование крови (каждые 3-6 месяцев);
- ОАМ (каждые 3-6 месяцев);
- исследование крови на ВИЧ и вирусные гепатиты;
- УЗИ органой брюшной полости, малого таза, простаты (при наличии показаний);
- тест на определение беременности;
- R-графия органов грудной клетки (2 раза в год).
Методы профилактики и реабилитации ПКВО на сегодняшний день не разработаны.

Смотреть список литературы
Источник
