Красный плоский лишай монография
Красный плоский лишай (ПЛ) это зудящий хронический воспалительный дерматоз, возникающий вследствие апоптоза кератиноцитов, поражает кожу, слизистые оболочки, гениталии, волосистую часть головы (плоский фолликулярный лишай) и ногти.
Этиология
Нет доказанных причин, но считается, могут иметь место аутоиммунные механизмы. Гепатит С также может спровоцировать чувствительность путем изменения экспрессии цитокинов у некоторой популяции пациентов. Пищевые аллергены могут играть роль в заболевании полости рта, экзогенные антигены, такие как в чернилах для тату, могут способствовать развитию заболевания в местах тату.
Патофизиология
Активированные Т-лимфоциты мигрируют в место соединения дермы и эпидермиса и индуцируют апоптоз базальных кератиноцитов. Хотя присутствуют как CD4+, так и CD8+ Т-лимфоциты, последние преобладают в более старых поражениях. Считается, что повышение экспрессии ICAM-1 и Th1 цитокинов (включая интерферон-гамма, ФНО-альфа и цитокин-зависимого нуклеарного фактора каппа В[NF-KB]) способствует апоптозу. Другие доказательства указывают, что важным патофизиологическим фактором является неоангиогенез.
Диагностика
Анамнеза болезни и результатов осмотра часто бывает достаточно, чтобы диагностировать красный плоский лишай кожи. Биопсия кожи может быть полезной для подтверждения диагноза и часто необходима в более в случаях более атипичных проявлений. Во всех случаях очень важно учитывать возможность высыпаний вследствие препаратов.
Анамнез
Кожный лишай обычно проявляется спонтанным развитием интенсивно зудящих поражений на сгибательных поверхностях запястий, лодыжек, туловища и конечностей. Пациенты с оральной или генитальной формой плоского лишая могут жаловаться на болезненные или бессимптомные эрозии, или изъязвления, а с плоским фолликулярным лишаем (плоским лишаем волосистой части головы) могут иметь алопецию. У некоторых пациентов может отмечаться деформация ногтей как единственный симптом или в сочетании с другими проявлениями.
Следует учитывать инфекцию гепатита С или факторы риска такие как наличие психосоциального стресса. Следует также учитывать корреляцию между началом поражений и назначением любых лишай-ассоциированных препаратов, как например противомалярийные, тиазидные диуретики, нестероидные противовоспалительные средства, бета-блокаторы, препараты золота или пеницилламин.
Физикальное обследование
Кожный
- Классически отмечаются фиолетовые полигональные папулы и бляшки. Хотя они очень зудящие, экскориации наблюдаются редко. Белая сетчатость на поверхности папул (симптом Уикхема), которую можно увидеть невооруженным глазом, является характерным признаком. Поражения чаще всего размещаются на сгибательных поверхностях запястий и лодыжек, но также на туловище и конечностях.
- Буллы, которые возникают при буллезной форме кожного красного плоского лишая обычно поражают предыдущие элементы и не появляются на нормальной коже. Однако пемфигоидный плоский лишай, промежуточное состояние между красным плоским лишаем и группой субэпидермальных пузырчаток, проявляется в виде напряженных булл на нормальной коже или коже, пораженной красным плоским лишаем.
- Кольцевидная форма красного плоского лишая клинически напоминает кольцевидную гранулему; однако эпидермальные изменения, такие как шелушение и симптом Уикхема, указывают на диагноз красного плоского лишая.
- Также описано перекрестное состояние плоского лишая и эритематозной волчанки. Может проявляться очагами красного плоского лишая в местах регулярного воздействия солнечных лучей с признаками эритематозной волчанки или без.
Оральная и генитальная локализация
- Классически белая сетчатость на слизистой оболочке щек, болезненный десквамативный гингивит и эрозии на языке наблюдаются при оральной форме заболевания. Красный плоский лишай влагалища может проявляться в виде эрозий входа во влагалище, которые ограниченные кружевовидными краями, рубцеванием или типичными полигональными фиолетовыми папулами и бляшками в области влагалища.
Ногтевой
- Классические изменения ногтей включают латеральное утончение ногтевой пластинки, продольную бугристость, дорсальный птеригиум и рубцевание
Lichen planopilaris (красный плоский лишай волосистой части головы)
- В начале наблюдаются фолликулярные кератозные пробки с перифолликулярным воспалением. Затем развивается рубцовая алопеция
Следует отметить, что наличие единичных поражений в любом месте указывает на лихеноидный кератоз, а не на красный плоский лишай.
Гистология
Для подтверждения диагноза может требоваться биопсия. В образцах биопсии слизистых оболочек и кожи выявляются лихеноидные инфильтраты. Аморфные эозинофильные структуры (тельца Сиватта или коллоидные структуры) представляют собой некротические кератиноциты и как правило размещаются в области соединения дермы и эпидермиса или ниже. Также могут наблюдаться гипергранулез и гиперкератоз. Очертания эпидермальных гребней можно принять за зубчатость.
Если гистологические изменения не выявляются при биопсии, следует рассмотреть альтернативный диагноз или повторить биопсию, чтобы удостовериться в наличии сильного клинического подозрения или в положительных гистологических факторах.
Метод прямой иммунофлуоресценции (ПИФ)
Метод прямой иммунофлуоресценции рутинно не используется. Однако ПИФ -тестирование поврежденной кожи или слизистой оболочки можно рассматривать, если предыдущие биопсии были недиагностическими или если подозреваются другие иммуно-опосредованные состояния. Прямая иммунофлуоресценция образцов биопсии кожи при красном плоском лишае выявляет некротические кератиноциты (цитоидные тельца) с IgM и линейным или ворсинчатым накоплением фибриногена в базальных мембранах.
Чувствительность этих исследований 75%, поэтому отсутствие результатов не исключает диагноз. Метод прямой иммунофлуоресценции не является обязательным для диагностики красного плоского лишая.
Ключевые диагностические факторы
- Зуд
- Интенсивный зуд присутствует у 80% пациентов с кожными поражениями.
- Фиолетовые, с плоской вершиной папулы или бляшки
- Как правило, присутствуют у пациентов с поражениями кожи.
- Поражения чаще всего размещаются на сгибательных поверхностях запястий и лодыжек, но также на туловище и конечностях. Могут возникать во влагалище при генитальной форме заболевания.
- Симптом Уикхема
- Может наблюдаться белая сетчатость поверх кожных поражений.
- Эрозии слизистой оболочки и белая сетчатость
- Отмечается у 18% пациентов с поражениями в полости рта или гениталий.
- Классически белая сетчатость на слизистой оболочке щек, болезненный десквамативный гингивит и эрозии на языке наблюдаются при оральной форме заболевания.
- Красный плоский лишай влагалища может выявляться в виде эрозий, размещенных у входа во влагалище, которые ограничены кружевовидными границами или рубцеванием.
- Рубцовая алопеция
- Обычно наблюдается у пациентов с lichen planopilaris (плоским лишаем волосистой части головы).
- Поражение ногтей
- Деформация ногтей, включая латеральное утончение ногтевой пластины, продольную бугристость, дорсальный птеригиум и рубцевание отмечаются у 15% пациентов.
Дифференциальная диагностика
| Заболевание | Дифференциальные признаки/симптомы | Дифференциальные обследования |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Лечение
Огромное количество препаратов различных видов и форм используется в лечении красного плоского лишая; кортикостероиды (топические/системные), ретиноиды, ингибиторы кальциневрина, иммуносупрессанты и фототерапия. Однако трудно оценить их эффективность, так как большинство данных из небольших когорт пациентов или случаев без адекватных контролированных исследований.
В большинстве случаев симптоматического лечения обычно достаточно, так как может быть спонтанная ремиссия кожной или оральной формы красного плоского лишая после различных периодов времени. Системное лечение обычно находится в резерве для более тяжелых случаев заболевания.
Кожная форма заболевания
При легких случаях, высокоактивные местные кортикостероидные кремы и мази используются как терапия первой линии. Антигистаминные препараты могут использоваться как дополнительная терапия для уменьшения зуда. Гипертрофическая форма красного плоского лишая может проходить при использовании топических кортикостероидов под повязкой или внутриочаговых кортикостероидов. Тяжелые формы заболевания (со значительным раздражением, широко распространенным каплевидным плоским лишаем) могут требовать лечения системными кортикостероидами. Лечение может длиться от 2 до 6 недель и потом постепенно снижаться в дозе в течение нескольких недель. Уменьшение активности или дозы топических /системных кортикостероидов при первой возможности очень важно для избежания побочных эффектов со стороны кожи. Риск супрессии надпочечников низкий, за исключением распространенного плоского лишая.
При лечении неподдающегося терапии красного плоского лишая системные кортикостероиды остаются популярной стратегией. Эффективность пероральных ретиноидов в качестве терапии второй линии задокументирована. Однако, вследствие того, что эта группа заболеваний трудно поддается лечению, может возникнуть рецидив после отмены и может потребоваться длительная поддерживающая терапия. Фототерапия (в форме широкой и узкой полосы УФ спектра В, пероральная или купальная фотохимиотерапия с псораленом [PUVA] и фототерапия УФ спектра A1) может использоваться в качестве эффективной монотерапии второй линии или в качестве дополнительного лечения. Учитывая потенциальный побочный эффект, УФ спектра В часто предпочтительнее PUVA. Пероральный циклоспорин используется для индукции ремиссии в тяжелых случаях, резистентных к ретиноидам и системным кортикостероидам. Однако длительное использование связано с ренальной токсичностью и в случае отмены может возникнуть рецидив красного плоского лишая. Другие препараты, которые используются в лечении тяжелой формы красного плоского лишая кожи, включают гризеофульвин, метронидазол, сульфасалазин, азатиоприн, микофенолат, и метотрексат.
Красный плоский лишай волосистой части головы
Высокоактивные местные кортикостероиды используются как терапия первой линии. При тяжелом заболевании может быть необходимым использование внутриочаговых или системных кортикостероидов. Терапия второй линии включает в себя пероральные ретиноиды и тетрациклиновые антибиотики.
Нестероидные резервные иммуносупресанты могут использоваться в комбинации с системными кортикостероидами или самостоятельно в качестве монотерапии в случаях рефрактерности до терапии первой и второй линии.
Лишай ротовой полости
Бессимптомный не изъязвленный красный плоский лишай ротовой полости не требует лечения. Целью лечения красного плоского лишая ротовой полости является заживление участков болезненного изъязвления и волдырей. Пациенту важно поддерживать на высшем уровне гигиену ротовой полости и избегать любых причин травмы полости рта, как например неподходящие протезы.
Симптоматический не изъязвленный красный плоский лишай лучше всего лечится барьерными средствами и/или местными анестетиками, как ополаскиватели рта или гель. Препараты для возможного использования включают бензидамин для ополаскивания рта, топический лидокаин и гель с алоэ вера. Анальгетики (напр. парацетамол) могут обеспечить уменьшение боли в некоторых пациентов; однако нестероидные противовоспалительные средства могут усугубить симптомы, необходимо проконсультироваться со специалистом до принятия решения о соответствующей анальгезии.
Атрофический/язвенный оральный плоский лишай лучше всего лечится топическими кортикостероидными препаратами для перорального использования. Может использоваться целый ряд различных препаратов. Уменьшение активности или дозы кортикостероидов при возможности очень важно для избежания побочных эффектов. Орофарингеальный кандидоз можно предотвратить параллельным назначением местной противогрибковой терапии. Тяжелое заболевание, нечувствительное к топическим средствам обычно лечится короткими курсами системных кортикостероидов, а также топическими кортикостероидами для дальнейшей поддерживающей терапии. Другие формы лечения, которые используются для резистентных пероральных форм включают азатиоприн, местные или пероральные ретиноиды, ингибиторы кальциневрина для местного применения, микофенолат или метотрексат, хотя данные эффективности очень ограничены. Были высказаны опасения по поводу потенциальной возможности такролима индуцировать злокачественную трансформацию слизистой оболочки, хотя доказательства этого очень ограничены.
В сочетании с риском злокачественной трансформации при красном плоском лишае до 1.75%, важно проводить мониторинг пациентов, которые получают лечение топическими ингибиторами кальциневрина, особенно с эрозивными или язвенными поражениями. Талидомид является средством с терапевтической возможностью и возможностью предотвращения рака ротовой полости, но данные ограничены.
Поражение слизистой оболочки половых органов
Сильнодействующие местные кортикостероиды остаются основным элементом терапии. Топические ингибиторы кальциневрина могут использоваться в качестве терапии второй линии. Из-за теоретического риска потенциальной злокачественной трансформации, пациент на ингибиторах кальциневрина нуждается в тщательном обследовании и сопровождении.
Системные кортикостероиды могут использоваться короткими периодами в тяжелых случаях. Однако потребности дозы выше при вовлечении слизистых оболочек и следует учитывать потенциальные побочные эффекты. Ретиноиды, гидроксихлорохин, циклоспорин, азатиоприн и талидомид тоже используются, но данные по эффективности ограниченны и рутинное использование не рекомендуется.
Лишай ногтей
Красный плоский лишай, поразивший ногти, может быть вызовом для лечения, после изначального улучшения многие пациенты имеют обострение. Втирание местных сильнодействующих кортикостероидов в ногтевой валик может помочь при активных стадиях. Триамциналон можно вводить в проксимальную часть ногтевого валика под местной анестезией.
Пероральные кортикостероиды могут использоваться в качестве терапии второй линии. Циклоспорин и азатиоприн могут также рассматриваться в качестве терапии эрозивного заболевания ногтей.
Список источников
- Mehregan DA, Van Hale HM, Muller SA. Lichen planopilaris: clinical and pathologic study of forty-five patients. J Am Acad Dermatol. 1992 Dec;27(6 Pt 1):935-42.
- Scott MJ Jr, Scott MJ Sr. Ungual lichen planus: lichen planus of the nail. Arch Dermatol. 1979 Oct;115(10):1197-9.
- Balasubramaniam P, Ogboli M, Moss C. Lichen planus in children: review of 26 cases. Clin Exp Dermatol. 2008 Jul;33(4):457-9.
- Lodi G, Giuliani M, Majorana A, et al. Lichen planus and hepatitis C virus: a multicentre study of patients with oral lesions and a systematic review. Br J Dermatol. 2004 Dec;151(6):1172-81.
- Usatine RP, Tinitigan M. Diagnosis and treatment of lichen planus. Am Fam Physician. 2011 Jul 1;84(1):53-60.
- Chieregato C, Zini A, Barba A, et al. Lichen planopilaris: report of 30 cases and review of the literature. Int J Dermatol. 2003 May;42(5):342-5.
- Scully C, Carrozzo M. Oral mucosal disease: Lichen planus. Br J Oral Maxillofac Surg. 2008 Jan;46(1):15-21.
- Byrd JA, Davis MD, Bruce AJ, et al. Response of oral lichen planus to topical tacrolimus in 37 patients. Arch Dermatol. 2004 Dec;140(12):1508-12.
- Cheng S, Kirtschig G, Cooper S, et al. Interventions for erosive lichen planus affecting mucosal sites. Cochrane Database Syst Rev. 2012;(2):CD008092.
- Lodi G, Carrozzo M, Furness S, et al. Interventions for treating oral lichen planus: a systematic review. Br J Dermatol. 2012 May;166(5):938-47.
- Edwards SK, Bates CM, Lewis F, et al. 2014 UK national guideline on the management of vulval conditions. Int J STD AIDS. 2015 Aug;26(9):611-24.
- BMJ
Источник
В статье представлено писание редкого клинического случая красного плоского лишая
Введение
Красный плоский лишай (КПЛ) (от лат. lichen ruber planus — красный лишай, плоский лишай) — хронический рецидивирующий воспалительный дерматоз с окончательно не установленными этиологией и патогенезом, отличающийся многообразием триггерных факторов. Заболевание клинически проявляется зудящей узелковой сыпью (эпидермо-дермальными папулами), располагающейся симметрично преимущественно на сгибательных поверхностях верхних конечностей, передней поверхности голени и слизистых половых органов, рта [1]. Развитие дерматоза наблюдается, как правило, у женщин 30–50 лет, при этом в общей структуре дерматологических заболеваний он составляет 1,5–2,5%, а поражение слизистых оболочек полости рта может достигать 32% [2, 3]. Среди триггерных факторов манифестации КПЛ традиционно отмечают инфекционные, нейрогенные, токсико-аллергические, иммунопатологические. В то же время некоторые исследователи отводят ведущую роль в манифестации КПЛ психогенному воздействию, допуская возможное участие в данном процессе коморбидных депрессивных и тревожных расстройств [4].
На современном этапе развития медицины остается актуальным вопрос о генетической предрасположенности пациентов с КПЛ. Ранее полученные результаты исследований пациентов с КПЛ позволяют предположить наличие ассоциативной связи с антигенами HLA-комплекса. Присутствие в фенотипе индивида антигена HLA В35, а также сочетаний HLA А2-В5, HLA А2-В35, HLA А3-В35, HLA А3-А19 и HLA В12-В35 можно расценивать как факторы, провоцирующие развитие клинической картины КПЛ. При изучении особенностей распределения специфичностей HLA класса II достоверно выявлена предрасполагающая роль HLA-DRB1*10 к развитию КПЛ. В свою очередь, специфичности DQB1*11 и DRB1*15(DR2) играют определенную протекторную роль в отношении развития заболевания [5–7].
Клиническое наблюдение
Больной С., 1978 г. р., поступил в кожное отделение КОГБУЗ «Кировский областной клинический кожно-венерологический диспансер» 18.02.2019 с жалобами на высыпания на коже верхних и нижних конечностей. Периодически беспокоит кожный зуд. Снижено качество жизни.
Считает себя больным в течение 2 лет, когда на коже передней поверхности голеней появились высыпания. Начало заболевания ни с чем не связывает. Наследственность по кожным заболеваниям не отягощена. Самостоятельно не лечился, к врачу не обращался. Позднее количество высыпаний увеличилось: появились новые элементы на коже верхних и нижних конечностей, усилился кожный зуд. Лечился амбулаторно: местно мазь с бетаметазоном. Последнее обострение отмечает в течение 2 мес., когда заметил появление новых высыпаний на коже бедер, предплечий. Обратился к дерматологу по месту жительства.
Анамнез жизни. Родился в Кировской области. Образование: среднее специальное, педагогическое. ВИЧ, туберкулез, гепатиты А, В, С, гемотрансфузии, ранее перенесенные инфекции, передаваемые половым путем, отрицает. Лекарственную непереносимость отрицает. Перенесенные заболевания: острые респираторные заболевания, ангина. Наследственность по кожным заболеваниям не отягощена. Травмы, операции отрицает. Хронические заболевания отрицает. Вредные привычки отрицает.
Общий осмотр. Состояние удовлетворительное, сознание ясное. При осмотре методами аускультации, пальпации и перкуссии: внутренние органы без особенностей. ЧСС 76 уд./мин. АД 120/70 мм рт. ст. Физиологические отправления в норме.
Локальный статус. Патологический процесс на коже распространенный, симметричный, хронического течения в стадии обострения. Локализуется на коже верхних конечностей (в области плеч, предплечий), нижних конечностей (в области бедер, голеней, лодыжек, тыльной поверхности стоп). Представлен множественными папулезными элементами розового цвета с фиолетовым оттенком, диаметром 0,2–0,5 см, полигональной формы, с пупковидным вдавлением в центре. Некоторые папулы сливаются, образуя кольца с незначительным западением в центре диаметром до 3,0 см (рис. 1–3). При боковом освещении имеется восковидный блеск. Симптом сетки Уикхема +. Дермографизм смешанный. Периферические лимфоузлы не увеличены.

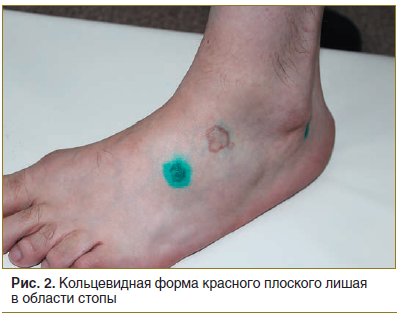
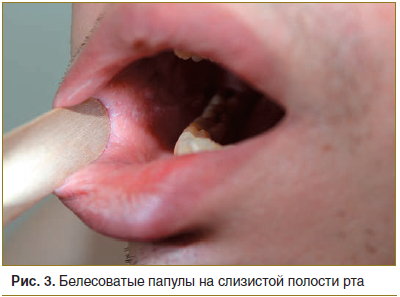
Данные проведенных исследований. Клинический анализ крови: лейкоциты 3,3×109/л; эритроциты 4,62×1012/л; гемоглобин 140 г/л; тромбоциты 337×109/л; скорость оседания эритроцитов 6 мм/ч; эозинофилы 2%; лимфоциты 1,0×109/л. Общий анализ мочи: соломенно-желтая, прозрачная; белок 0,017 г/л; удельный вес 1,025; глюкоза: отрицательно; pH 6,5; лейкоциты, эритроциты не обнаружены. Биохимический анализ крови: аланинаминотрансфераза 53 Ед/л; аспартатаминотрансфераза 32 Ед/л; холестерин 5,03 ммоль/л; билирубин общий 10,9 нмоль/л, глюкоза 6,0 ммоль/л.
HLA-фенотип: А02, 28, В07, 18. DRB1* 04.
УЗИ органов брюшной полости от 20.02.2019: перегиб желчного пузыря.
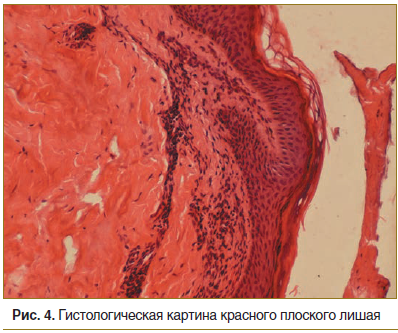
Результат биопсии: эпидермис неравномерной толщины, очаговый гиперкератоз, очаговый гипергранулез, очаги вакуольной дегенерации. В дерме набухание коллагеновых волокон, сосуды спавшиеся. В поверхностных слоях дермы полосовидный лимфогистиоцитарный инфильтрат (рис. 4).
Лечение пациенту было назначено в соответствии со стандартом специализированной медицинской помощи при КПЛ. Назначена доза преднизолона: 30 мг/сут внутримышечно № 3, затем таблетированная форма 20 мг/сут (утром) с постепенным снижением дозы после выписки на 1/2 таблетки 1 раз в 10 дней до полной отмены и последующим приемом гидроксихлорохина. В качестве заместительной и сопутствующей терапии, в т. ч. для профилактики побочных эффектов, пациент получал омепразол, антигистаминные препараты, препараты калия, глюконат кальция, витамины А и Е, сульфат железа и витамин С. Местное лечение: мометазона фуроат.
Продолжительность лечения в стационаре — 14 дней. Больной выписан с полным разрешением элементов, местами оставшейся гиперпигментацией под диспансерное наблюдение дерматовенеролога по месту жительства.
Заключение
Описанный клинический случай демонстрирует редко встречающуюся форму КПЛ с распространенной локализацией без поражения половых органов. Это обусловлено тем, что наиболее распространенной является папулезная форма. Несмотря на многообразие клинических форм, вариантов течения и синдромов КПЛ, диагностика этого заболевания не представляет больших затруднений, т. к. почти всегда удается обнаружить типичные папулезные элементы полигональной формы с характерным цветом, гладкой поверхностью, пупкообразным вдавлением, поперечной исчерченностью — сеткой Уикхема. Часто рецидивирующее течение может приводить к снижению качества жизни и депрессии. Однако при данной клинической картине диагноз может быть поставлен при сопоставлении анамнестических, клинических и гистологических данных исследования. Особенно важна корректировка лечебно-диагностических мероприятий. Необходимо обращать внимание на предшествующее лечение и переносимость лекарственных веществ. Надеемся, что представленный клинический случай поможет акцентировать внимание дерматовенерологов на клинической и патоморфологической картине КПЛ и, следовательно, будет способствовать установлению правильного диагноза, определению тактики лечения. Следует особо отметить необходимость тщательного проведения дифференциального диагноза с другими формами заболевания.
Источник
