Презентация на тему разноцветные лишаи

Вы можете изучить и скачать доклад-презентацию на
тему Отрубевидный лишай.
Презентация на заданную тему содержит 13 слайдов. Для просмотра воспользуйтесь
проигрывателем,
если материал оказался полезным для Вас – поделитесь им с друзьями с
помощью социальных кнопок и добавьте наш сайт презентаций в закладки!
Слайды и текст этой презентации
Слайд 1
Описание слайда:
Отрубевидный лишай
Работу выполнила студентка 6 курса Балабекова А.А
Слайд 2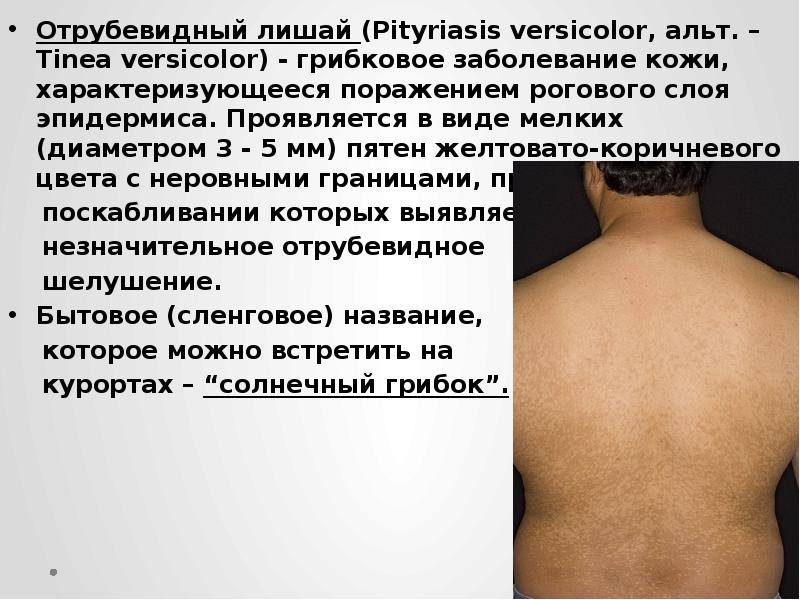
Описание слайда:
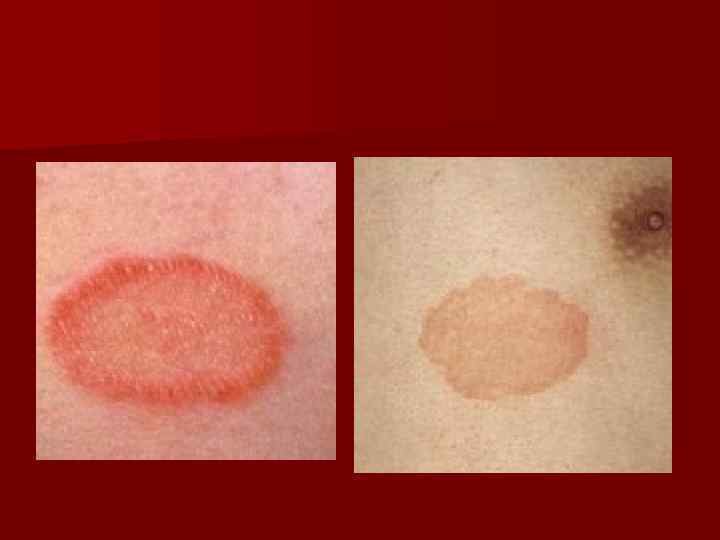
Отрубевидный лишай (Pityriasis versicolor, альт. – Tinea versicolor) – грибковое заболевание кожи, характеризующееся поражением рогового слоя эпидермиса. Проявляется в виде мелких (диаметром 3 – 5 мм) пятен желтовато-коричневого цвета с неровными границами, при
Отрубевидный лишай (Pityriasis versicolor, альт. – Tinea versicolor) – грибковое заболевание кожи, характеризующееся поражением рогового слоя эпидермиса. Проявляется в виде мелких (диаметром 3 – 5 мм) пятен желтовато-коричневого цвета с неровными границами, при
поскабливании которых выявляется
незначительное отрубевидное
шелушение.
Бытовое (сленговое) название,
которое можно встретить на
курортах – “солнечный грибок”.
Слайд 3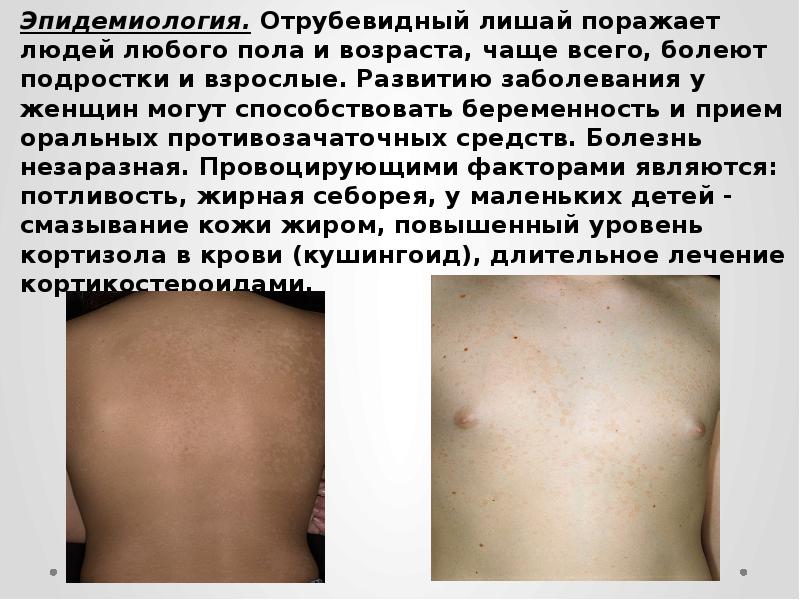
Описание слайда:
Эпидемиология. Отрубевидный лишай поражает людей любого пола и возраста, чаще всего, болеют подростки и взрослые. Развитию заболевания у женщин могут способствовать беременность и прием оральных противозачаточных средств. Болезнь незаразная. Провоцирующими факторами являются: потливость, жирная себорея, у маленьких детей – смазывание кожи жиром, повышенный уровень кортизола в крови (кушингоид), длительное лечение кортикостероидами.
Эпидемиология. Отрубевидный лишай поражает людей любого пола и возраста, чаще всего, болеют подростки и взрослые. Развитию заболевания у женщин могут способствовать беременность и прием оральных противозачаточных средств. Болезнь незаразная. Провоцирующими факторами являются: потливость, жирная себорея, у маленьких детей – смазывание кожи жиром, повышенный уровень кортизола в крови (кушингоид), длительное лечение кортикостероидами.
Слайд 4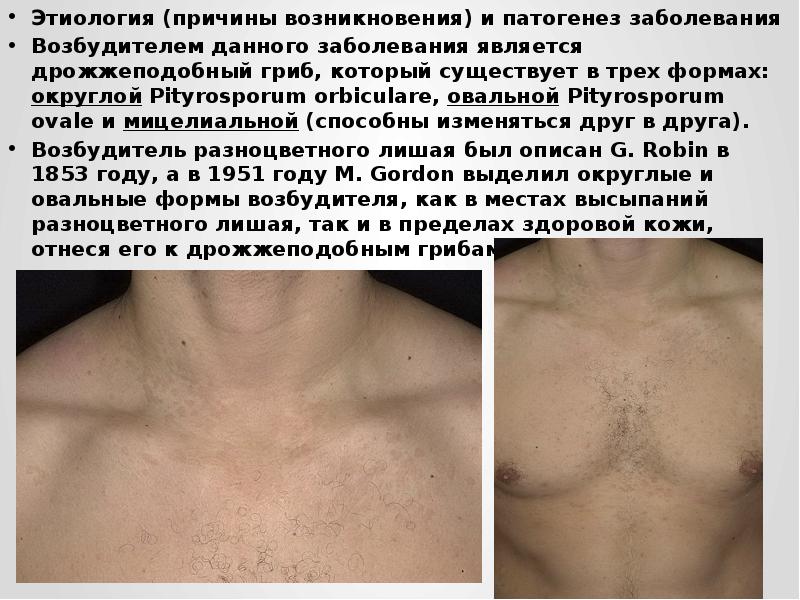
Описание слайда:
Этиология (причины возникновения) и патогенез заболевания
Этиология (причины возникновения) и патогенез заболевания
Возбудителем данного заболевания является дрожжеподобный гриб, который существует в трех формах: округлой Pityrosporum orbiculare, овальной Pityrosporum ovale и мицелиальной (способны изменяться друг в друга).
Возбудитель разноцветного лишая был описан G. Robin в 1853 году, а в 1951 году M. Gordon выделил округлые и овальные формы возбудителя, как в местах высыпаний разноцветного лишая, так и в пределах здоровой кожи, отнеся его к дрожжеподобным грибам.
Слайд 5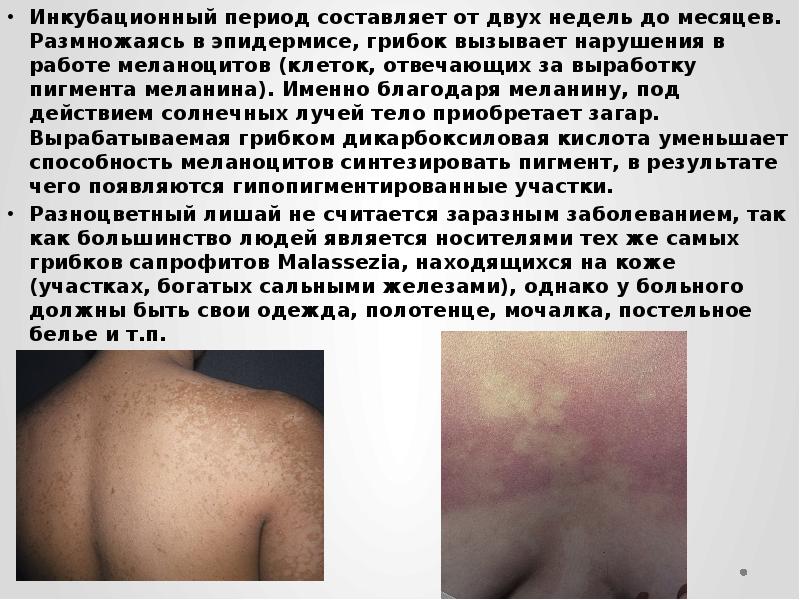
Описание слайда:
Инкубационный период составляет от двух недель до месяцев. Размножаясь в эпидермисе, грибок вызывает нарушения в работе меланоцитов (клеток, отвечающих за выработку пигмента меланина). Именно благодаря меланину, под действием солнечных лучей тело приобретает загар. Вырабатываемая грибком дикарбоксиловая кислота уменьшает способность меланоцитов синтезировать пигмент, в результате чего появляются гипопигментированные участки.
Инкубационный период составляет от двух недель до месяцев. Размножаясь в эпидермисе, грибок вызывает нарушения в работе меланоцитов (клеток, отвечающих за выработку пигмента меланина). Именно благодаря меланину, под действием солнечных лучей тело приобретает загар. Вырабатываемая грибком дикарбоксиловая кислота уменьшает способность меланоцитов синтезировать пигмент, в результате чего появляются гипопигментированные участки.
Разноцветный лишай не считается заразным заболеванием, так как большинство людей является носителями тех же самых грибков сапрофитов Malassezia, находящихся на коже (участках, богатых сальными железами), однако у больного должны быть свои одежда, полотенце, мочалка, постельное белье и т.п.
Слайд 6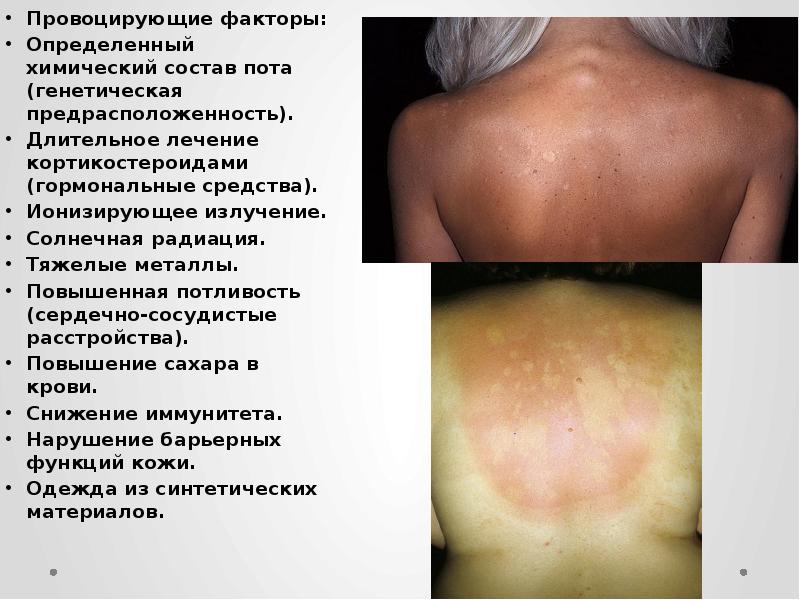
Описание слайда:
Провоцирующие факторы:
Провоцирующие факторы:
Определенный химический состав пота (генетическая предрасположенность).
Длительное лечение кортикостероидами (гормональные средства).
Ионизирующее излучение.
Солнечная радиация.
Тяжелые металлы.
Повышенная потливость (сердечно-сосудистые расстройства).
Повышение сахара в крови.
Снижение иммунитета.
Нарушение барьерных функций кожи.
Одежда из синтетических материалов.
Слайд 7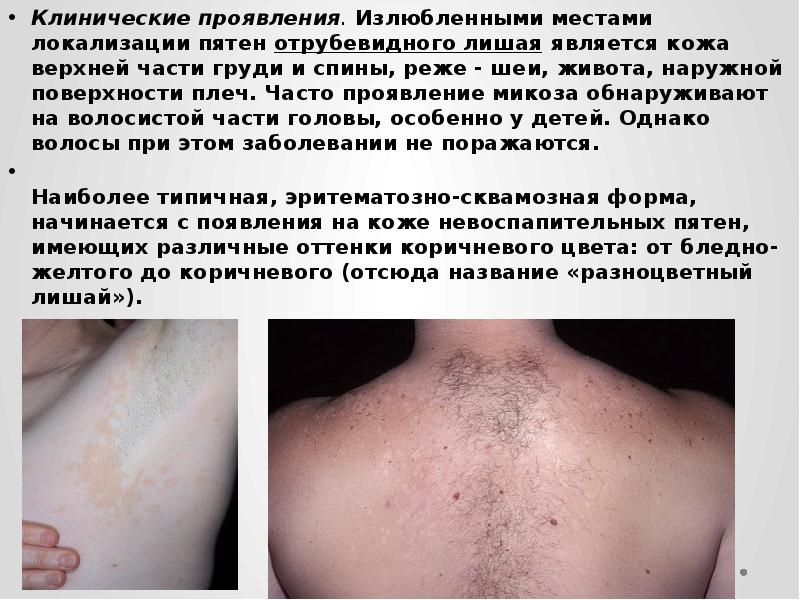
Описание слайда:
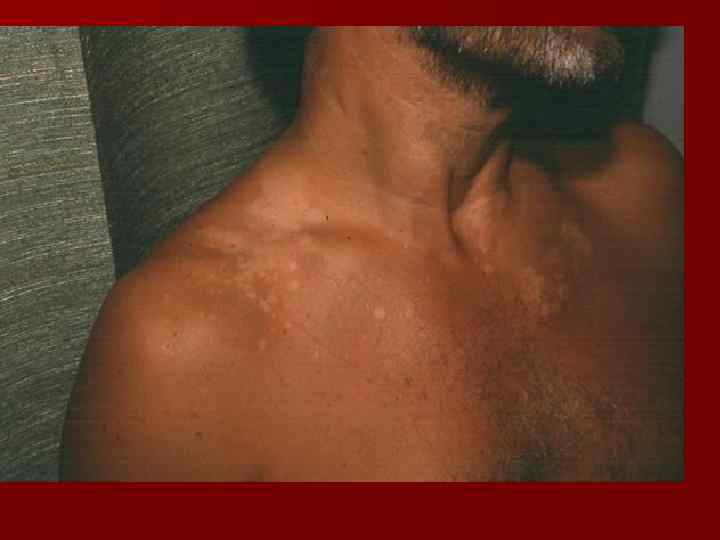
Клинические проявления. Излюбленными местами локализации пятен отрубевидного лишая является кожа верхней части груди и спины, реже – шеи, живота, наружной поверхности плеч. Часто проявление микоза обнаруживают на волосистой части головы, особенно у детей. Однако волосы при этом заболевании не поражаются.
Клинические проявления. Излюбленными местами локализации пятен отрубевидного лишая является кожа верхней части груди и спины, реже – шеи, живота, наружной поверхности плеч. Часто проявление микоза обнаруживают на волосистой части головы, особенно у детей. Однако волосы при этом заболевании не поражаются.
Наиболее типичная, эритематозно-сквамозная форма, начинается с появления на коже невоспапительных пятен, имеющих различные оттенки коричневого цвета: от бледно-желтого до коричневого (отсюда название «разноцветный лишай»).
Слайд 8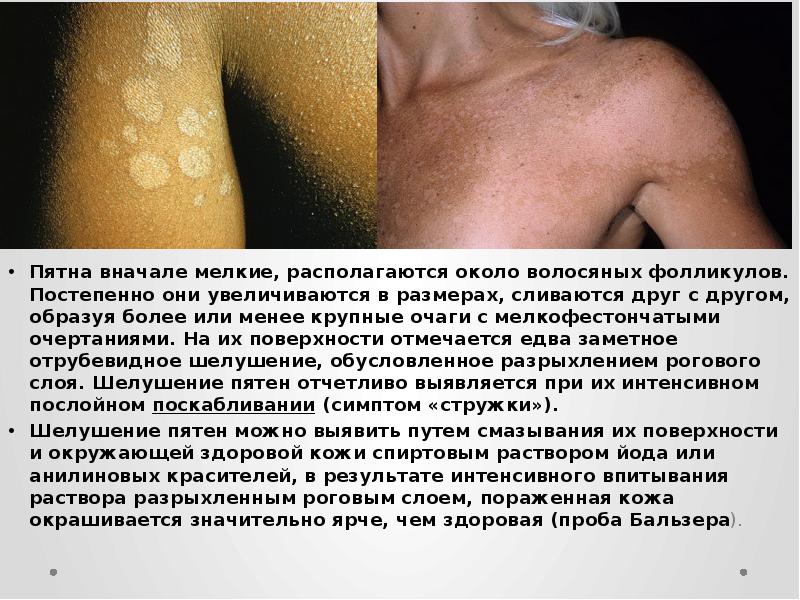
Описание слайда:
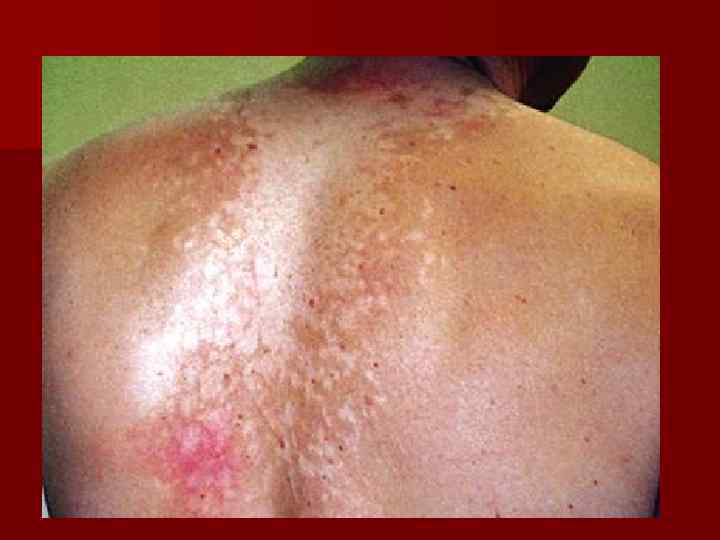
Пятна вначале мелкие, располагаются около волосяных фолликулов. Постепенно они увеличиваются в размерах, сливаются друг с другом, образуя более или менее крупные очаги с мелкофестончатыми очертаниями. На их поверхности отмечается едва заметное отрубевидное шелушение, обусловленное разрыхлением рогового слоя. Шелушение пятен отчетливо выявляется при их интенсивном послойном поскабливании (симптом «стружки»).
Пятна вначале мелкие, располагаются около волосяных фолликулов. Постепенно они увеличиваются в размерах, сливаются друг с другом, образуя более или менее крупные очаги с мелкофестончатыми очертаниями. На их поверхности отмечается едва заметное отрубевидное шелушение, обусловленное разрыхлением рогового слоя. Шелушение пятен отчетливо выявляется при их интенсивном послойном поскабливании (симптом «стружки»).
Шелушение пятен можно выявить путем смазывания их поверхности и окружающей здоровой кожи спиртовым раствором йода или анилиновых красителей, в результате интенсивного впитывания раствора разрыхленным роговым слоем, пораженная кожа окрашивается значительно ярче, чем здоровая (проба Бальзера).
Слайд 9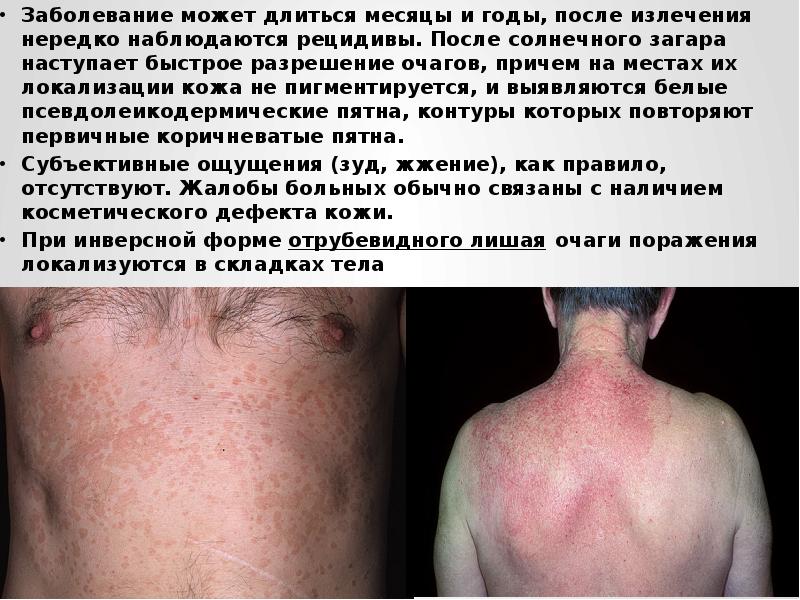
Описание слайда:
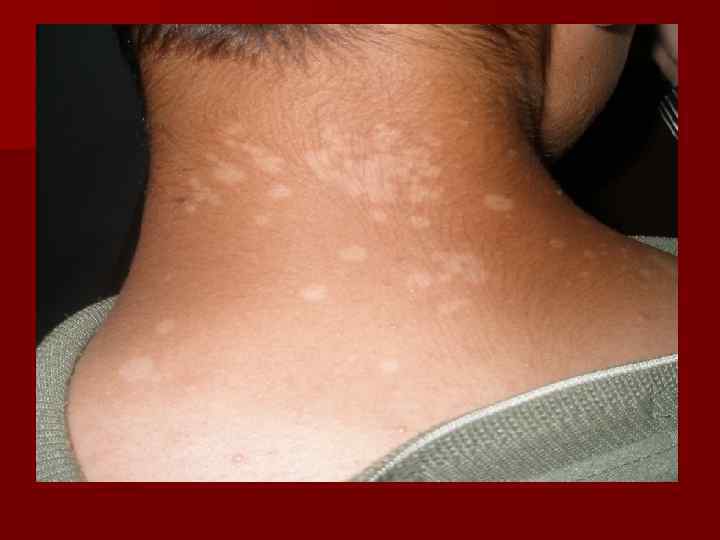
Заболевание может длиться месяцы и годы, после излечения нередко наблюдаются рецидивы. После солнечного загара наступает быстрое разрешение очагов, причем на местах их локализации кожа не пигментируется, и выявляются белые псевдолеикодермические пятна, контуры которых повторяют первичные коричневатые пятна.
Заболевание может длиться месяцы и годы, после излечения нередко наблюдаются рецидивы. После солнечного загара наступает быстрое разрешение очагов, причем на местах их локализации кожа не пигментируется, и выявляются белые псевдолеикодермические пятна, контуры которых повторяют первичные коричневатые пятна.
Субъективные ощущения (зуд, жжение), как правило, отсутствуют. Жалобы больных обычно связаны с наличием косметического дефекта кожи.
При инверсной форме отрубевидного лишая очаги поражения локализуются в складках тела
Слайд 10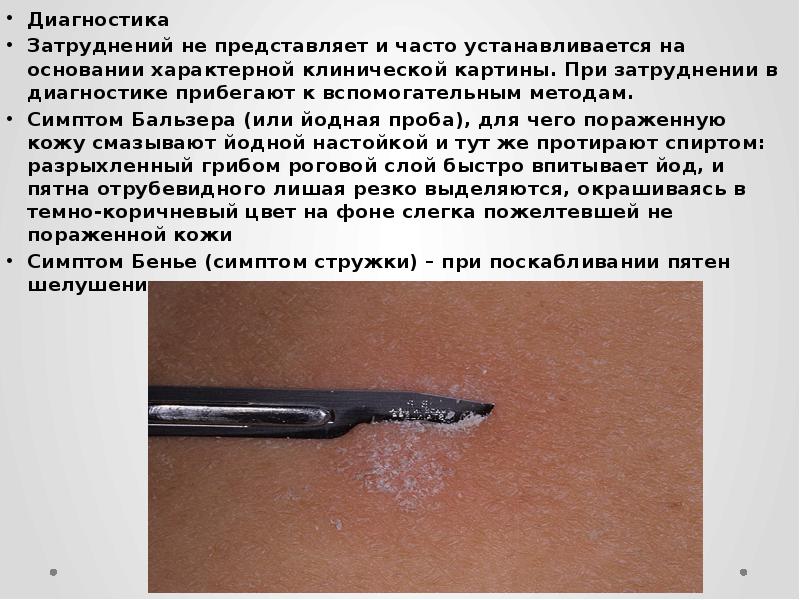
Описание слайда:
Диагностика
Диагностика
Затруднений не представляет и часто устанавливается на основании характерной клинической картины. При затруднении в диагностике прибегают к вспомогательным методам.
Симптом Бальзера (или йодная проба), для чего пораженную кожу смазывают йодной настойкой и тут же протирают спиртом: разрыхленный грибом роговой слой быстро впитывает йод, и пятна отрубевидного лишая резко выделяются, окрашиваясь в темно-коричневый цвет на фоне слегка пожелтевшей не пораженной кожи
Симптом Бенье (симптом стружки) – при поскабливании пятен шелушение усиливается.
Слайд 11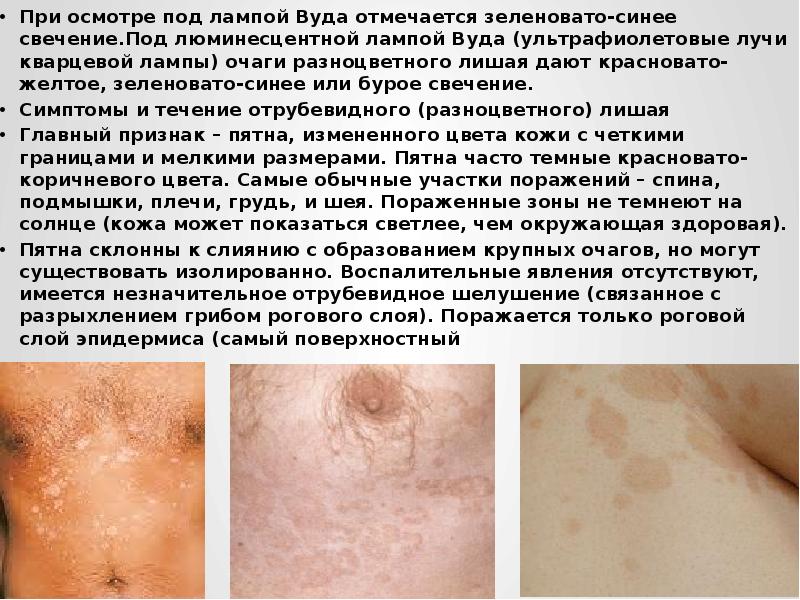
Описание слайда:
При осмотре под лампой Вуда отмечается зеленовато-синее свечение.Под люминесцентной лампой Вуда (ультрафиолетовые лучи кварцевой лампы) очаги разноцветного лишая дают красновато-желтое, зеленовато-синее или бурое свечение.
При осмотре под лампой Вуда отмечается зеленовато-синее свечение.Под люминесцентной лампой Вуда (ультрафиолетовые лучи кварцевой лампы) очаги разноцветного лишая дают красновато-желтое, зеленовато-синее или бурое свечение.
Симптомы и течение отрубевидного (разноцветного) лишая
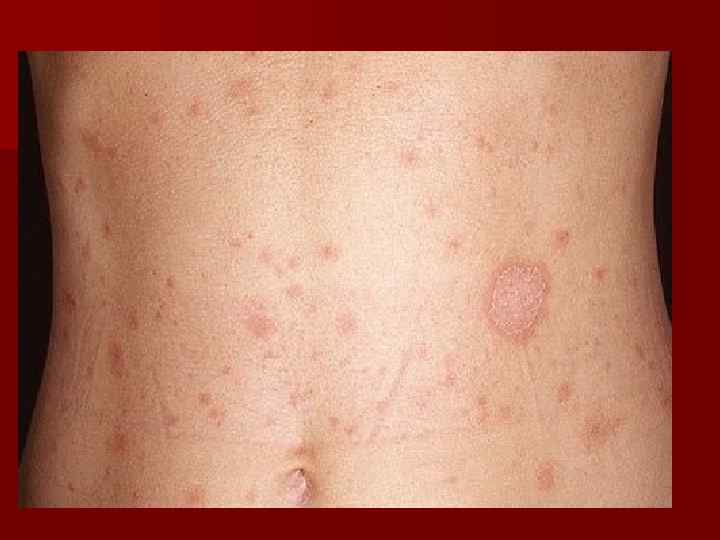
Главный признак – пятна, измененного цвета кожи с четкими границами и мелкими размерами. Пятна часто темные красновато-коричневого цвета. Самые обычные участки поражений – спина, подмышки, плечи, грудь, и шея. Пораженные зоны не темнеют на солнце (кожа может показаться светлее, чем окружающая здоровая).
Пятна склонны к слиянию с образованием крупных очагов, но могут существовать изолированно. Воспалительные явления отсутствуют, имеется незначительное отрубевидное шелушение (связанное с разрыхлением грибом рогового слоя). Поражается только роговой слой эпидермиса (самый поверхностный
Слайд 12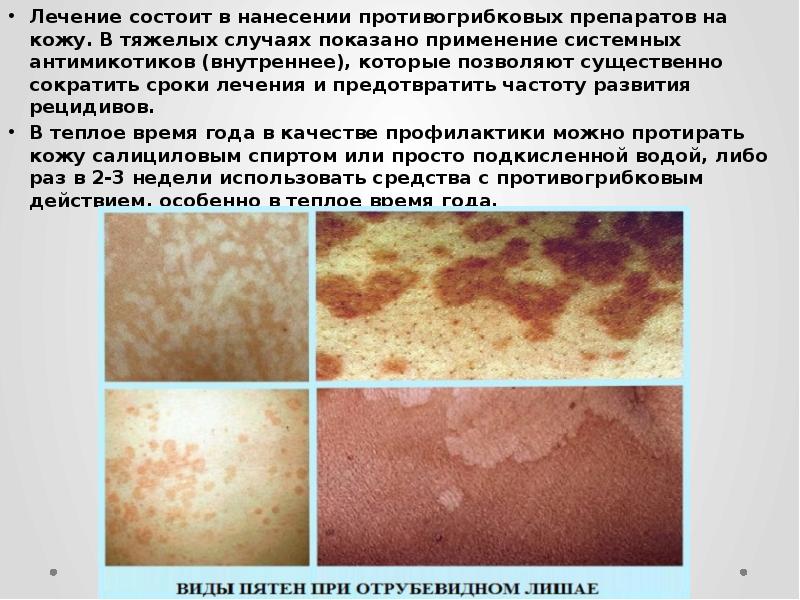
Описание слайда:
Лечение состоит в нанесении противогрибковых препаратов на кожу. В тяжелых случаях показано применение системных антимикотиков (внутреннее), которые позволяют существенно сократить сроки лечения и предотвратить частоту развития рецидивов.
Лечение состоит в нанесении противогрибковых препаратов на кожу. В тяжелых случаях показано применение системных антимикотиков (внутреннее), которые позволяют существенно сократить сроки лечения и предотвратить частоту развития рецидивов.
В теплое время года в качестве профилактики можно протирать кожу салициловым спиртом или просто подкисленной водой, либо раз в 2-3 недели использовать средства с противогрибковым действием, особенно в теплое время года.
Слайд 13
Описание слайда:
Спасибо за внимание
Презентация успешно отправлена!
Ошибка! Введите корректный Email!
Источник

Разноцветный (отрубевидный) лишай

Определение: n Разноцветный лишай (отрубевидный лишай) – это инфекционное (грибковое) заболевание кожи, которое характеризуется поражением только рогового слоя эпидермиса, отсутствием воспалительных явлений и весьма незначительной контагиозностью. n Термин «разноцветный» связан с многочисленными вариациями в окраске пятен: они бывают красными, коричневыми или без пигментации.

Постепенно цвет пятен становится темноватобурым, иногда они принимают окраску «кофе с молоком» . Эта смена оттенков цвета послужила основанием к названию болезни ( «разноцветный лишай» ). Пятна не выступают над уровнем кожи, обычно субъективно не беспокоят (иногда бывает незначительный зуд), сопровождаются муковидный шелушением (отсюда и другое название – отрубевидный лишай), легко выявляемым при поскабливании. n Он может быть у ослабленных детей, страдающих сахарным диабетом, туберкулезом, вегетоневрозом с повышенной потливостью в препубертатном и пубертатном периодах. n Контагиозность заболевания незначительна.

n Причина заболевания – Malassezia (furfur и globosa). n Malassezia принадлежит к биологической кожной флоре. n При разноцветном лишае происходит трансформация фазы дрожжей в фазу мицелия. n Мицелий внедряется в кератиноциты рогового слоя. n Malassezia может вызывать депигментацию вследствии ингибиции тирозиназы.

Для патогенеза Malassezia важны несколько обстоятельств: n Повышенная продукция кожного сала. n Влажность: ею обьясняется распространенность в теплом климате (летом), а также повышение заболеваемости при гипергидрозе и ношении герметичной одежды.

Клинические характеристики: n На пораженных участках кожи образуются n n n невоспалительного характера желтоватокоричневато-розовые пятна, начинающиеся с устьев волосяных фолликулов и постепенно увеличивающиеся в размерах. Сливаясь между собой, они занимают значительные участки кожи, имея микрофестончатые края. Пятна имеют четкие границы и часто бывают множественными. У детей очаги часто бывают на лице.

Клинические n Постепенно цвет пятен становится темновато-бурым, характеристики: n n иногда они принимают окраску «кофе с молоком» . Пятна не выступают над уровнем кожи, обычно субъективно не беспокоят (иногда бывает незначительный зуд), сопровождаются муковидный шелушением , легко выявляемым при поскабливании (феномен удара ногтем, симптом Бенье). Типичная локализация высыпаний – на коже груди и спины, реже элементы отмечают на коже шеи, живота, боковых поверхностях туловища, наружной поверхности плеч и проксимальные участки верхних конечностей. Разноцветный лишай не наблюдается на ладонях, подошвах и слизистых оболочках. Очень распространена такая форма заболевания как белый отрубевидный лишай. Может иметь место полная депигментация при отсутствии какого либо шелушения.

Особенности: . В последнее время при пользовании для диагностики заболевания ртутно-кварцевой лампой (лампа Вуда) пятна разноцветного лишая стали довольно часто (особенно при распространенном процессе) обнаруживать и на коже волосистой части головы, но без поражения волос. Возможно, это одна из причин частых рецидивов заболевания, несмотря на кажущуюся успешность терапии. При наличии разноцветного лишая у детей в дошкольном возрасте или у подростков в период полового созревания особенностью является обширность распространения – на шее, груди, в подмышечных впадинах, на животе, спине, в области верхних и нижних конечностей, на коже волосистой части головы. Течение заболевания длительное (месяцы и годы). После клинического излечения нередко наступают рецидивы. Следует иметь в виду, что солнечные лучи могут приводить к быстрому излечению; тогда на местах бывших высыпаний разноцветного лишая кожа не загорает и на этих участках выявляются белые пятна (псевдолейкодерма). n

Диагностика: n n n Диагноз устанавливается на основании характерной клинической картины. При затруднении в диагностике прибегают к вспомогательным методам. Йодную пробу Бальцера: при смазывании кожи 5% спиртовым раствором йода пораженные места, где роговой слой разрыхлен, окрашиваются более интенсивно, чем здоровые участки кожи. (вместо йода иногда применяют 1 -2% раствор анилиновых красителей. ) Можно пользоваться феном «стружки» (симптом Бенье): при поскабливании пятен ногтем в результате разрыхления рогового слоя верхние слои чешуек отслаиваются. Для выявления клинически скрытых очагов поражения пользуются лампу Вуда. Пятна отрубевидного лишая флюоресцируют темно-коричневым или красновато-желтым светом. Обнаружение клинически асимптомных очагов поражения, в том числе на коже волосистой части головы, позволяет проводить более рациональное лечение и в ряде случаев предохранить от рецидивов. Диагноз можно также подтвердить обнаружением элементов гриба при микроскопическом исследовании чешуек, обработанных 20 -30% раствором едкой щелочи (КОН или Na. OH).

Дифференциальная диагностика: n Питириазиформное заболевание: себорейный дерматит (иная локализация(лицо, зоны роста волос на голове, туловище, наружные половые органы), носят более воспалительныйхарактер. n Оба вида очагов могут сочитаться. n Розовый лишай (другой вид пятен и иное течение заболевания).

n Дифференциальная диагностика: Экзематиды ( это своеобразное эритематосквамозное поражение кожи, характеризующееся высыпанием различной величины розовых пятен круглой или овальной формы, поверхность которых до самой границы со здоровой кожей покрыта то отрубевидными, то мелкопластинчатыми чешуйками. При поскабливании выявляются отдельные точечные ссадины, отделяющие капельки серозного экссудата. Количество пятен различно, обычно множественно. Локализуются чаще на туловище и конечностях, реже на шее, лице и волосистой части головы, пятна в отдельных случаях сливаются, занимая значительные участки кожного покрова, сопровождаются зудом. Заболевание начинается остро, течение его длительное и склонно к рецидивам. Экзематид чаще возникает вторично у больных, страдающих поверхностными формами пиодермитов ) n При экзематидах границы очагов не четкие, при поскабливании ногтем чешуйки не отделяются.

Дифференциальная диагностика: n Эритразма (в подмышечной области , красное свечение под лампой Вуда); n При формах с гиперпигментацией: невус Беккера (стабильность , волосы); n Белый отрубевидный лишай: витилиго (дифференциировать трудно; гиперпигментация по краю очагов , лампа Вуда, электронная микроскопия, микологическое исследование).

Дифференциальная диагностика: n Другие заболевания, протекающие с депигментацией: лепра, идиопатическая каплевидная лейкодермия, депигментированные экзематиды.

Принципы лечения: Разноцветный лишай – это доброкачественное заболевание, поэтому применяется главным образом местное лечение. n Прием препаратов внутрь назначается при крупных высыпаниях или если очаги устойчивы при надлежащим проведении местных мероприятий. n Детям назначают только местную терапию. n Необходимо применять местную терапию на всю поверхность кожи (включая волосы и лицо). n

Принципы лечения: После лечения очаги депигментации персистируют в течении нескольких недель. n Повторная пигментация пятен происходит после воздействия солнца. n Поскольку Melassezia является сапрофитом, разноцветный лишай всегда может рецидивировать, и избежать рецидивов невозможно. n Разноцветный лишай не заразен, поэтому усиление гигиенических мероприятий для предотвращения передачи инфекции в семье бесполезны. n

Классическое лечение: Полипропиленгликоль (50% раствор 2 раза в день 2 недели). n Шампунь с перитионом цинка (1 раз в день 2 недели). n Сульфид селена ( в 2, 5% суспензии 3 раза в неделю). Лечение эффективно, но препарат должен оставаться на коже в течении 15 минут до смывания. n Циклопироксоламин (2 раза в день 2 недели). n

Классическое лечение: Тербинафин (1 раз в день/ 1 или 2 недели. Противогрибковый эффект. Достаточно одного местного применения в неделю, спрей действует в течении нескольких недель после применения. ) n Производные имидазола ( миконазол, клотримазол и т. д. ) 1 раз в день /2 недели. n В идеале местное лечение должно быть недорогим, косметически приятным, легким и быстрым в применении и не оказывать побочных действий. n

Классическое лечение: n Сверхкороткое местное лечение – эффективен короткий курс лечения из 3 последовательных дней с применением крема бифоназол.

Профилактические мероприятия: Поскольку сверхкороткий курс лечения дает хорошие результаты, профилактические мероприятия становятся избыточными. n Тем не менее применение регулярное применение мыла на основе пиритиона цинка или сульфата селена может быть полезным. n У некоторых пациентов рецидив наступает летом(теплая погода, потливость). До наступления лета следует рекомендовать им систематическое однократное применение кетоконазола. n

Альтернативные методы лечения: n Пациентам у которых часто возникают рецидивы можно назначать новые азолы (итраконазол и флуконазол) представляются более безопасными, чем кетоконазол.