Лишай во внешней среде
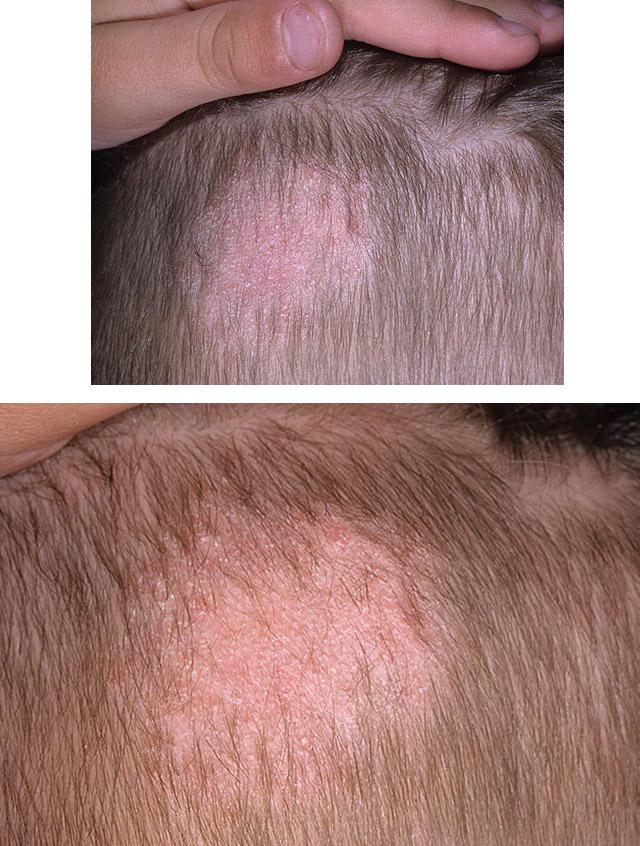
 Стригущий лишай – это грибковое поражение гладкой кожи и кожи волосистой части головы, основным признаком которой являются очаги стойкого облысения. Болеют им люди и животные, так как возбудителю для размножения и роста требуется кератин – структурный белок волос.
Стригущий лишай – это грибковое поражение гладкой кожи и кожи волосистой части головы, основным признаком которой являются очаги стойкого облысения. Болеют им люди и животные, так как возбудителю для размножения и роста требуется кератин – структурный белок волос.
Стригущий лишай у человека вызывают грибки рода трихофитон (трихофития) и микроспорум (микроспория). Заболевание наиболее широко распространено среди детей младше 12 лет, встречаемость инфекции в этой возрастной категории составляет около 60-ти случаев на 100 тысяч человек. Стригущий лишай достаточно заразен, чтобы вызывать целые вспышки в детских коллективах. Серьезного урона здоровью он не наносит, но косметический дефект в виде залысин доставляет заболевшим существенный дискомфорт. Сколько лечится стригущий лишай, и вырастут ли волосы после, читайте далее.
Причина болезни
Возбудитель стригущего лишая – патогенный грибок из одной из перечисленных ниже разновидностей:
- microsporum ferrugineum (ржавый микроспорум) – паразитирует только у человека, легко передается от больного здоровым людям через общую расческу, головной убор, при тесном контакте, вызывает незначительное воспаление кожи головы;
- microsporum canis/lanosum (собачий/кошачий/пушистый микроспорум) – вызывает заболевание у людей и животных, от человека к человеку передается крайне редко, приводит к выраженному воспалению кожи головы;
- trichophyton violaceum (трихофитон фиолетовый) – поражает исключительно людей, передается от человека к человеку контактным путем, обладает высокой заразностью.
Исходя из сказанного ранее, можно сделать выводы, как передается стригущий лишай:
- Через контакты с зараженным животным (кошкой, собакой, морской свинкой) или их шерстью. Вполне достаточно перхоти животного, которая оседает на мягкой мебели, ковре, постельном белье, шарфе или шапке.
- Через непосредственные контакты с больным человеком, например, во время совместного сна либо через предметы обихода и личной гигиены.
Возбудители стригущего лишая чрезвычайно устойчивы во внешней среде. Споры возбудителя сохраняются годами на ворсистых поверхностях, устойчивы к солнечному свету, температуре и некоторым дезинфектантам.
Первые два вида грибков вызывают инфекцию по типу эктотрикс – их споры и грибные клетки располагаются на поверхности волоса, образуя скопления в виде серовато-белых муфточек. Возбудитель трихофитии паразитирует внутри волосяного стержня, такой тип взаимодействия называется эндотрикс. В любом случае жизнедеятельность грибков приводит к обламыванию волоса над поверхностью кожи, в результате чего и появляются очаги облысения.
Заболеваемость кошачьим микроспорумом имеет сезонный характер: максимальное число случаев регистрируется в конце лета/начале осени. В этот период года кошки приносят потомство и многие котята, внешне здоровые, получают от матери возбудителя. Грибок паразитирует на их шерсти, но признаки болезни проявляются не сразу, а лишь через месяц-полтора после рождения. Дети играют с котятами на улице, приносят их домой и в итоге заражаются от них стригущим лишаем.
У взрослых заражение происходит редко, так как на их коже обитает условно-патогенный грибок, который вступает с возбудителем стригущего лишая в антагонистические отношения. Он подавляет размножение паразита, чтобы не лишиться собственной среды обитания. Кроме того, в кожном сале взрослых людей содержатся естественные противогрибковые вещества. Одно из них – ундециленовая кислота – останавливает рост и размножение грибка. Взрослые заболевают в тех случаях, когда естественная защита кожного покрова снижена, например:
- в жарком и влажном климате;
- при длительном ношении зараженного головного убора;
- после тяжелой болезни или инфекции;
- после длительного приема антибиотиков, цитостатиков, глюкокортикоидов;
- при травмировании кожи головы зараженной расческой, заколкой;
- при беременности.
Грибки, приспособленные паразитировать только на человеческих волосах, более заразны и поэтому трихофитией болеют не только дети, но и взрослые люди. В этом случае сезонности не отмечается и вспышка заболевания может произойти в любое время года.
Симптоматика стригущего лишая
Как выгляди стригущий лишай напрямую зависит от вида возбудителя, послужившего причиной болезни. В любом случае инфекционный процесс проходит через определенные стадии:
- инкубации;
- разгара;
- разрешения болезни;
- последствий.
Рассмотрим каждую из них в соответствии с возбудителем.
Микроспория
Инкубационный период – время, которое требуется для накопления достаточного количества возбудителя – составляет:
- 4-7 дней при заражении от животного;
- 4-6 недель при заражении от человека.
Такая разница объясняется более агрессивным для человека поведением возбудителя лишая у животных. Любой паразит стремится надолго поселиться в теле хозяина и причинить ему минимальный возможный вред, чтобы остаться незамеченным и живым. Кошачий микроспорум же недостаточно хорошо приспособлен к человеку и вызывает быструю заметную реакцию воспаления. Стригущий лишай этого вида ничем себя не проявляет на протяжении инкубационного периода и человек не знает, заразен или нет он для окружающих. Начинается он от момента заражения и продолжается до первых клинических проявлений.
Первые признаки разгара болезни – это появление на коже головы очага шелушения. По всей его поверхности видны белесоватые сухие чешуйки, зуда, как правило, нет. Впоследствии на месте первичного очага образуются один-два крупных участка облысения. Располагаются они в теменной, височной и крайне редко затылочной областях. Очаги четко очерчены, имеют ровную округлую или овальную форму. Постепенно вокруг них образуются залысины меньшего размера. Диаметр самых крупных очагов достигает 3-5 см, мелких (отсевов) – 1,5 см.
Волосы в зоне облысения равномерно обламываются на уровне 4-5 мм над поверхностью кожи. У их корней видны белые муфточки – скопление спор грибка. Кожа в очаге отечная, покрасневшая, обильно покрытая серо-белыми чешуйками. Различают несколько форм протекания микроспории:
- Инфильтративная – в очаге существенно выражен воспалительный компонент. Гиперемированный участок выступает над кожной поверхностью, волосы на нем обломаны на уровне 3-4 мм. Муфточка из спор выражена слабо.
- Инфильтративно-нагноительная – воспаление проявляется более ярко, чем в предыдущем случае. Поверхность очага значительно возвышается над поверхностью кожи, в нем формируются пузырьки, заполненные гноем. При надавливании на него выступают капельки гноя, которым пропитываются чешуйки и приобретают грязно-желтый цвет. Остатки волос склеены формирующимися корочками и легко удаляются при потягивании за них. В запущенных случаях в глубоких слоях кожи образуются гнойные болезненные узлы, появляются симптомы общей интоксикации и повышается температура тела.
- Экссудативная – в очаге поражения стригущим лишаем формируются мелкие пузырьки, заполненные серозной жидкостью. Они постепенно вскрываются и кожная поверхность в зоне облысения начинает мокнуть из-за выделяющейся воспалительной жидкости. Чешуйки эпидермиса склеиваются между собой, формируя плотные корки желто-серого цвета. Их удаление обнажает гиперемированную влажную поверхность очага.
- Трихофитоидная – при этой форме очаги грибкового поражения мелкие и разбросаны по всей поверхности головы. Границы их нечеткие, кожа в них незначительно шелушится, но сохраняет свой нормальный цвет. Инфекционный процесс протекает вяло и имеет склонность к хронизации.
- Себорейная – волосы в очагах поражения не обламываются, но существенно редеют. Кожа в них покрыта жирными грязно-желтыми чешуйками, под которыми скрываются обломанные волосяные стержни. Воспалительные явления представлены слабо, очаги не имеют четких границ.
Длительное течение микроспории нередко активирует аллергический процесс, что наиболее вероятно в условиях неадекватного лечения стригущего лишая. В этом случае на коже больного появляются воспалительные очаги, гипертрофируются лимфоузлы в области головы и шеи, ухудшается общее самочувствие. Неосложненные формы болезни могут прогрессировать годами и самопроизвольно разрешаться в период полового созревания.
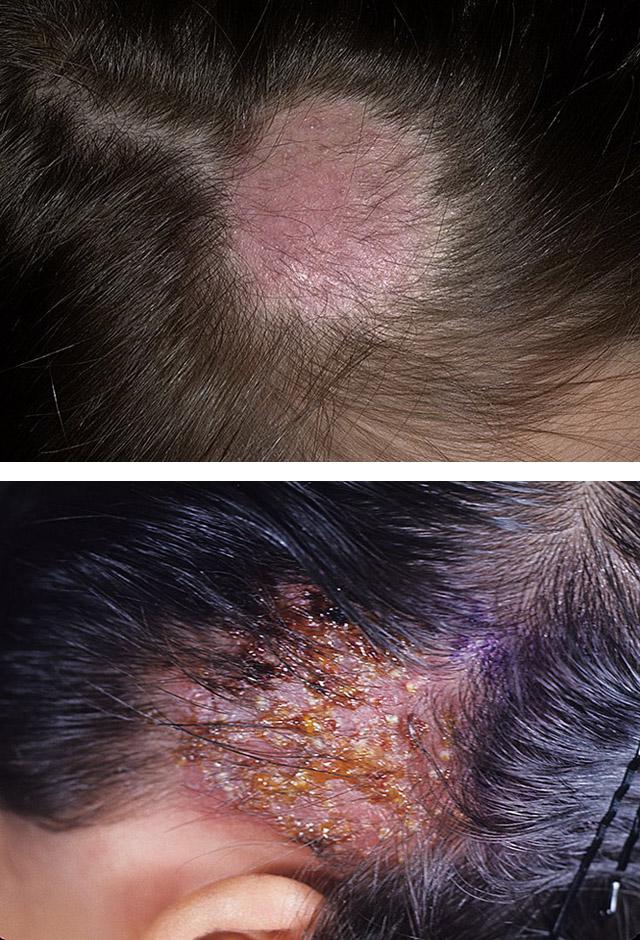
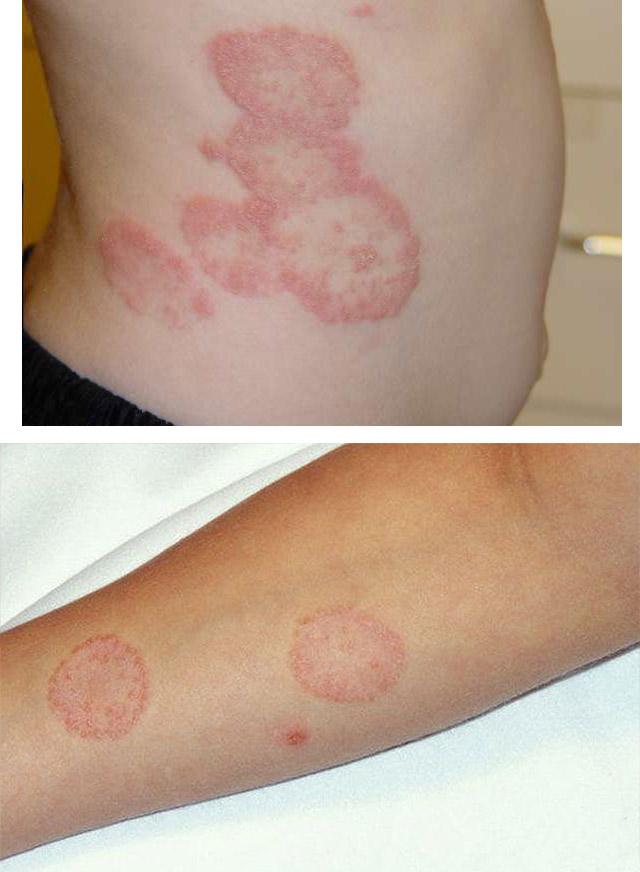
Очаги поражения гладкой кожи
Трихофития
Симптомы стригущего лишая, вызванного трихофитоном, проявляются через 10-15 дней после заражения. Начальная стадия характеризуется появлением на коже головы мелких воспалительных пятен округлой формы, поверхность которых покрыта сухими белыми чешуйками. Они не имеют определенной локализации и количества, границы их неровные, нечеткие. На границе очагов могут располагаться мелкие пузырьки, заполненные серозной жидкостью или гноем, корочки.
Волосы обламываются на уровне 1-2 мм от поверхности кожного покрова и имеют вид черных точек, вопросительных или восклицательных знаков – это характерный признак трихофитии. Однако не все волосы в очаге выпадают, часть из них сохраняют свою длину, но становятся тусклыми, сухими и безжизненными. Внешне грибковое поражение выглядит, как зона поредения волосяного покрова. Состояние больных не ухудшается и, как правило, они не предъявляют никаких жалоб.
Как и в предыдущем случае, болезнь начинается в детском возрасте, без лечения протекает годами и проходит во время пубертата. Однако у части пораженных грибок сохраняется значительно дольше. Обычно хронической формой трихофитии страдают молодые женщины, причем больные могут не знать о своем недуге. Небольшой очаг поражения с черными точками на коже легко ускользает от их внимания и редко обнаруживается во время различных медицинских осмотров. Такие женщины передают стригущий лишай своим детям, и никакое лечение не предотвращает рецидив, если мать продолжает незаметно болеть.
Читайте также: Лишай у человека
Диагностика
Диагноз стригущего лишая устанавливает врач-дерматолог или трихолог после сбора анамнеза, осмотра и получения результатов анализов. Доктор судит о возможном возбудителе по внешнему виду очага: равномерное облысение характерно для микроспории, поредение волос и черные точки между ними – для трихофитии. Осмотр кожи головы он проводит под лампой Вуда, в свете которой клетки гриба дают яркое свечение. Микроспория светится ярко-зеленым цветом, трихоспория голубовато-белым.
С поверхности очагов облысения доктор берет соскоб эпидермиса, чешуйки и волосы для дальнейшего исследования. При изучении их под микроскопом можно установить характер паразитирования гриба (вне или внутри волосяного стержня), выявить клетки возбудителя и его мицелия. Полученный материал также засевают на питательные среды, на которых через 5-7 дней вырастают характерные грибковые колонии. Посев позволяет точно установить вид возбудителя и определить его чувствительность к антимикотикам.
Терапия
Лечение стригущего лишая проводит врач-дерматолог в амбулаторных условиях или в стационаре. Госпитализируют больных с осложненными формами болезни либо тех, кого сложно изолировать от здоровых людей. Курс терапии длительный и требует неукоснительного соблюдения режима приема препаратов и их дозировки. Препараты системного действия комбинируют с местными, которые наносят на волосистую часть головы. Чтобы снизить расход мазей, примочек и облегчить их применение, рекомендовано волосы сбривать 1 раз в 7-10 дней. Если такую меру применить невозможно, то бреют только участок поражения.
Диета при стригущем лишае должна быть питательной и полноценной, важно поддерживать защитные силы организма во время борьбы с паразитом. Следует ограничивать продукты, провоцирующие аллергическую реакцию: шоколад, цитрусовые, морепродукты, окрашенные сладости, пряности, яркие фрукты и ягоды. Противогрибковые средства довольно токсичны для печени, поэтому на время их приема необходимо исключить алкоголь, психостимулирующие вещества, ограничить жирные и жареные продукты, изделия из вареного теста (вареники, блины, пельмени).
В клинической практике применяются следующие таблетки от стригущего лишая:
- Гризеофульвин, который назначают принимать 3 раза в день с чайной ложкой растительного масла;
- Еербинафин;
- Итраконазол;
- Клотримазол;
- Флуконазол.
Антимикотики (так называют любое противогрибковое средство) принимают до стойкого отрицательного результата бакпосева с кожи головы, как правило, он возникает через 1-2 месяца от начала лечения. Антибиотики при стригущем лишае назначают в случаях присоединения бактериальной инфекции, которая проявляется гнойными процессами на коже.
Одновременно с таблетками на очаги поражения наносят мазь от стригущего лишая:
- Серно-салициловую;
- Циклопирокс;
- Кетоконазол;
- Бифоназол;
- Оксиконазол.
Часто у больных возникает вопрос: можно ли мыться при грибковом поражении волос? Дерматологи рекомендуют ежедневное мытье головы с мылом или противогрибковым шампунем (Кетоплюс, Низорал, Циновит).
Хроническая трихофития плохо поддается лечению, поэтому терапию усиливают отслойкой верхнего слоя эпидермиса по Ариевичу. Для этого на кожу головы наносят специальный состав, который содержит салициловую кислоту и оставляют его под повязкой на 48 часов. По прошествии этого времени голову моют, обрабатывают очаги поражения спиртовой настойкой йода и наносят на них противогрибковую мазь.
Самостоятельное лечение в домашних условиях способно лишь усугубить ситуацию. Неправильно подобранный препарат, его доза или длительность приема могут привести к утяжелению формы болезни и переходу ее в трудноизлечимую хроническую стадию. Народная медицина подскажет, как лечить стригущий лишай настоями трав и другими натуральными средствами, но пользоваться ими следует в качестве дополнения к основной противогрибковой терапии.
Сколько лечится заболевание нельзя сказать однозначно, но в среднем процесс занимает 1-3 месяца. Доктор контролирует излечение бактериологическим методом.
Профилактика стригущего лишая
Профилактика включает в себя соблюдение правил личной гигиены и изоляцию больных животных или людей. В месте выявления больного проводится тщательная дезинфекция, постельное белье и принадлежности, мягкие игрушки, ковры подвергают тепловой обработке. Заболевшего ребенка не допускают в детский коллектив до полного излечения стригущего лишая. Больным запрещено посещать бассейны, сауны, бани. Отстраняются от исполнения служебных обязанностей воспитатели детских садов, нянечки, работники коммунальных служб, банщики.
Опасен ли для человека стригущий лишай? Самые серьезные последствия представлены стойкой очаговой алопецией вследствие рубцовых изменений кожных тканей. Лечить заболевание следует сразу же, как начинается его клиника, чтобы исключить заражение близкого окружения и снизить риск формирования тяжелой аллергической реакции.
Источник
Дерматофити́я, трихофити́я, также дерматомикоз, дерматофитоз, стригущий лишай, парша (англ. ringworm (of the scalp); лат. tinea capitis, favus) — кожные инфекционные заболевания, вызываемые грибами Trichophyton, Microsporum и Epidermophyton. Как правило, носителями возбудителей этой болезни являются дети младшего и среднего возраста, а также животные, при этом болезнь, вызванная заражением от животных, проходит в более тяжёлой форме. Заражение происходит при непосредственном контакте с больным, при пользовании общими головными уборами, одеждой и другими предметами. Заболевание распространяется по всей поверхности кожи, на коже головы под волосяным покровом, на теле, на ступнях, а иногда также и на ногтях. Главными симптомами болезни являются следующие: появление очагов болезни — красноватых кольцеобразных пятен, вызывающих зуд и чесотку, поражение корней волос и облысение передней области черепа. Симптоматика заболевания, проявляющаяся на коже головы в передней области черепа, обычно сопровождается перхотью. В более серьёзных случаях возможны гнойные, и даже инфекционные выделения в поражённых местах. Хотя, с одной стороны, заболевание и не считается особо заразным, с другой стороны, оно может передаваться от одного человека другому через прикосновение и близкий контакт или же посредством пользования одними и теми же средствами личной гигиены, в том числе, одним полотенцем или одной расчёской. Помимо этого, болезнь также передаётся человеку от поражённых стригущим лишаём домашних животных.
Классификация[править | править код]
Существует несколько различных видов грибка. Дерматофиты родов Trichophyton, Microsporum
и Epidermophyton являются наиболее распространёнными возбудителями. Трихофития (стригущий лишай) вызывается в основном грибами Trichophyton violaceum, Trichophyton tonsurans, а также некоторыми видами Microsporum (см. Микроспория) и чаще всего поражает волосистые части тела.
Дерматофитозы:
- Tinea pedis[en] (амер. athlete’s foot «стопы атлета») — поражает ступни
- Онихомикоз (Tinea unguium) — поражает ногти на руках и ногах
- Tinea corporis[en] — поверхность рук, ног, тела
- Tinea cruris[en] (амер. jock itch; также известна как лат. eczema marginatum) — паховые области и подмышки
- Tinea manuum[en] — ладонь и кисти рук
- Tinea capitis[en] — скальп
- Tinea barbae[en] — волосы лица и головы
- Tinea faciei[en] (амер. face fungus) — лицо
Прочие поверхностные микозы (не классические дерматофитозы, вызываемые не дерматофитами):
- Отрубевидный лишай (Tinea versicolor) — из-за поражения Malassezia furfur
- Tinea nigra[en] — из-за поражения Hortaea werneckii
В иностранной литературе дерматофития и стригущий лишай считается частой причиной экземы. В российской литературе экзема не ассоциируется с инфицированием грибком. При этом иногда экзема лечится гормональными мазями, тогда как если она вызвана грибковым заболеванием, такое лечение строго противопоказано, грибы активнее размножаются под действием подобных мазей.
История стригущего лишая[править | править код]
Заболевание, именуемое «стригущим лишаем», было известно ещё в древности. Оно было обнаружено в египетских настенных рисунках. Его описывал ещё философ Тиверий Цельс (или Кельс) в первом столетии новой эры. В 400 году об этом заболевании упоминает в своих рукописных медицинских трактатах римский врач Кассий Феликс. Ги де Шолиак, известный французский врач XVI века, сумел классифицировать пять типов грибка. Подобная классификация будет считаться единственно верной вплоть до XIX века. В самом начале индустриальной революции, с ростом миграции населения в города и с заселением бедных кварталов, происходит популяризация болезни и её стремительное превращение в болезнь, присущую исключительно бедным слоям населения, — мигрантам и беженцам, живущим в немыслимых условиях трущоб. Вследствие бросающихся в глаза внешних проявлений — выступления на коже пятен и облысения — это заболевание моментально посчитали отталкивающим, физическим уродством. В 30-е и 40-е годы XIX столетия трое учёных-исследователей Ремак, Груби (David Gruby) и Шёнляйн, независимо друг от друга, представили таксономическую классификацию грибковых видов, приводящих к распространению заболевания, однако, с изобретением лекарственного средства пришлось подождать ещё сотню лет.
Традиционный способ лечения[править | править код]
Вплоть до начала XX века лечение стригущего лишая в основном сводилось к выстриганию волос в поражённых областях или к выбриванию всей поверхности головы вручную с тем, чтобы избавиться от распространения грибка. При этом пользовались такими средствами как дёготь, смола, сера, воск и подсахаренная вода. В других случаях имели обыкновение давать детям ацетат таллия (неорганическое кристаллическое соединение, являющееся солью металла таллия и уксусной кислоты, то есть токсичное вещество, которым нередко пользовались для дезинфекции и травли мышей, крыс и прочих грызунов). Дети принимали ацетат таллия в низких дозах, что в конечном итоге приводило к выпадению волос. Также в традицию вошло исключать детей, заражённых лишаём, из учебных заведений, причём без права восстановления до полного излечения от поразившей их болезни. Исключённых из школы детей, как правило, держали под домашним арестом в течение многих месяцев, а порой и на протяжении нескольких лет. Подобная мера пресечения распространения лишая была принята повсеместно. Во Франции и в Соединённых Штатах Америки даже создали специальные школы, предназначенные непосредственно для детей, больных паршой. Во Франции такие школы находились на территории больниц. Детей принудительно направляли в эти школы-приюты закрытого типа, где они находились под строгим наблюдением в течение трёх лет.
Для лечения дерматофитозов применяются противогрибковые препараты: Миконазол, лекарственными средствами с действующим веществом Тербинафин, Клотримазол, Кетоконазол, Микосептин.
Для лечения Tinea pedis более эффективны препараты группы азолов (Azole), например Клотримазол, Кетоконазол. Для лечения особо сложных случаев, когда глубоко поражены кожные, волосяные или ногтевые покровы, применяют орально Гризеофульвин. Сильно запущенные случаи Tinea pedis и Tinea manuum лечат наружно сульфидом селена, хотя он обладает сильными побочными действиями и противопоказаниями.
Для лечения стригущего лишая (розовые, красные и светло-коричневые пятна) хорошо подходят препараты, содержащие тербинафин и толнафтат.
Также применяется 5%-й спиртовой раствор йода.
Курс продолжают 1-2 недели (до исчезновения симптомов) и 1 неделю после этого для исключения рецидива.
В наиболее сложных случаях, в особенности когда поражён скальп и волосы головы, назначают системное лечение с пероральным приёмом препаратов.
Лечение следует проводить только по назначению и под контролем врача-миколога, поскольку многие противогрибковые препараты имеют тератогенное действие и отрицательно влияют на работу печени.
Для исключения рецидивов необходимо принимать следующие меры:
- после посещения «опасных» общественных мест использовать фунгицидное мыло, содержащее такие агенты как дёготь, лавандовое масло, масло чайного дерева, скипидар, агент Терпинен-4-ол
- часто (минимум каждый второй день) мыть голову, тело
- не использовать чужие полотенца, мыло, бельё, обувь
- использовать резиновые тапочки в банях, бассейнах, раздевалках, пляжах
- стирать всё контактирующее с телом белье в воде 90-100 °C либо просто в горячей воде с фунгицидным мылом
- в помещениях, где проживали больные (особенно если это животное), помыть все поверхности смесью 1:10 (гипохлорит-) отбеливателем, который убивает споры грибов
- если в помещении осталась шерсть от больных животных — тщательно пропылесосить с немедленной обработкой мешка хлорным раствором в перчатках. Так как с последующей эксплуатацией необработанного пылесоса, есть вероятность распыления спор в воздух, с последующим повторным заболеванием.
Рентгеновское излучение как способ лечения[править | править код]
В 1897 г.
Леопольд Фройнд предложил использовать выпадение волос как следствие
воздействия рентгеновского излучения для лечения стригущего лишая. Раймонд
Сабуро пошёл по стопам Фройнда, опубликовав в 1904 г. упорядоченный медицинский
протокол лабораторных наблюдений за воздействием рентгеновских лучей. Сабуро
предложил заменить выстригание волос вручную, считавшееся в то время
единственно возможным и действенным способом лечения стригущего лишая, на
рентгеновское облучение. Вместе с Сабуро над исследованием трудился и
французский врач венгерского происхождения Давид Груби, который также внёс
неоценимый вклад в изучение грибкового характера заболевания стригущий лишай. В
некоторых научных статьях лишай даже именуется «болезнью Сабуро-Груби». Далее в
1907 г. австрийский рентгенолог Роберт Кинбёк обнародовал свою методику
облучения, по которой передняя часть головы условно делилась на пять частей. В
1909 г. Горацио Адамсон проявил интерес к микологии и усовершенствовал методику
рентгеновской эпиляции, разработанную Кинбёком, для выявления и лечения
опоясывающего лишая волосистой части головы. Вышеупомянутая методика стала
позже именоваться «методикой Кинбёка-Адамсона».
После облучения
голову ребёнка смазывали специальной мазью, плотно повязывали платком или
надевали шапку, чтобы предотвратить дальнейшее выпадение и распространение
поражённых волос, поскольку подобное выпадение могло поразить здоровые корни
волос, находящиеся в непосредственной близости. Остатки волос, расположенные, в
основном, в пограничных областях между облучёнными и здоровыми волосами, удалялись
вручную, как в старые добрые времена. Их выдёргивали пинцетом, а иногда и
применяли для ускорения процесса воск и дёготь со смолой. Как правило, на этих
местах начинал расти здоровый волос уже по прошествии шести недель. Поэтому,
спустя короткое время ребёнок мог выйти из-под домашнего присмотра и вполне
возвратиться как в нормальную школу, так и в нормальное общество.
Методика
Кинбёка-Адамсона, получившая признание в 1909 г., будучи детально описана в
медицинском журнале «Ланцет», была незамедлительно взята на вооружение мировым
медицинским сообществом. Ею стали лечить стригущий и опоясывающий лишаи,
задействовав рентгеновское излучение. Методикой пользовались вплоть до 1960 г.,
пока не появилось лекарство под названием «Гризеофульвин» (противогрибковое
средство), которое следует принимать перорально на протяжении нескольких
недель. «Гризеофульвин» пришёл на смену рентгеновскому облучению, которое
долгое время считалось единственно возможным средством борьбы с грибковыми
инфекциями.
До появления
лекарственного препарата «Гризеофульвин», лечение посредством рентгеновского
излучения считалось весьма успешным и результативным, ведущим к полному
искоренению лишая. К примеру, Всемирная Организация Здравоохранения инициировала
профилактическое рентгеновское облучение 27600 детей. При содействии Всемирной
организации ЮНИСЕФ, в Югославии произвели рентгеновское облучение порядка 90000
детей, а в Португалии облучение прошли около 30000 детей.
Применение
рентгеновского излучения в медицинских целях касалось не только лечения
стригущего и опоясывающего лишаев, но и многих других болезней и недугов.
Например, рентген использовался при лечении акне (подростковой угревой сыпи),
увеличения лимфоузлов, вилочковой, щитовидной желез, женского
бесплодия, при косметическом удалении волос у женщин и даже при подборе
соответствующих размеров детской обуви. В Соединённых Штатах Америки и Канаде
широкое распространение получило использование рентгеновского излучения при
лечении акне (подростковой угревой сыпи) и воспалённых шейных желез. На
сегодняшний день, общее количество детей, прошедших рентгеновское облучение в
целях, описанных выше, в одних только Соединённых Штатах Америки достигает примерно
четырёх миллионов.
Профилактика[править | править код]
Грибок любит влажные теплые темные места.
Соответственно:
- Следует ходить в сухой обуви и носках (менять обувь и носки минимум 1 раз в день).
- По некоторым рекомендациям, стоит носить более проветриваемое нижнее белье, или отказаться от ношения нижнего белья совсем. Не рекомендуется спать в пижаме или нижнем белье.
- Соблюдать правила личной гигиены, мыться не реже 1 раза в два дня, желательно с фунгицидным мылом.
- Использовать резиновые тапочки в банях, бассейнах, раздевалках, пляжах.
- Исключение контактов с больными людьми и животными.
Дерматомикозы у животных[править | править код]
Поражаются сельскохозяйственные животные всех видов, пушные и хищные звери. Споры дерматофитов или их мицелий, попав на кожу, при благоприятных условиях начинают быстро расти и размножаться. Для трихофитонов характерно поражение фолликулов и волос. Развиваясь на роговом слое эпидермиса, гриб разрыхляет его и иногда вызывает серозное воспаление. Споры гриба прорастают и проникают через роговой слой кожи в устье волосяного мешочка. В эпидермисе возникает диффузный гиперкератоз, местами-паракератоз, мальпигиевый слой кожи утолщается. В клетках шиповидного слоя появляются отёк, вакуолизация и спонгиоз.[3]
Животные, переболевшие глубокой и распространённой формой трихофитоза в первый год жизни, повторно не заболевают или наблюдается лёгкое течение болезни. Вторичное заражение возможно только другими родственными возбудителями. При поверхностном трихофитозе и микроспорозе иммунитета не наступает.[3]
См. также[править | править код]
- Парша (болезнь человека)
- Опоясывающий лишай
Примечания[править | править код]
- ↑ 1 2 Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ 1 2 3 Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ 1 2 Р.Ф.Сосов и др. Эпизоотология. — М.: Колос, 1969. — 400 с.
Литература[править | править код]
- Rosenthal T, Perspectives in ringworm of the scalp, Arch. Dermatol. Vol. 82, p. 851—856, 1960
- Adamson HG, A simplified method of x-ray application for the cure of ringworm of the scalp, The Lancet, Vol. 1, p. 1378-1380, 1909
- Steffen C, Dermatopathology in Historical Perspective, The Man behind the Eponym: Horatio George Adamson and Adamson’s Fringe, The American Journal of Dermatopathology, Vol. 23:5, p. 485—488, 2001
- Crawford GM, Linkart RH II, Tiley RF, Roentgen Therapy in Acne, N Engl J Med, Vol.245, p. 726—728, 1951
- Kaplan I, The Treatment of Female Sterility with X-Rays to the Ovaries and Pituitary, Can Med Assoc J, Vol. 76, p. 43-64, 1957
- X-Ray Shoe Fitting Machine: Curators’ Favorites: Museum Online Collections from the Wisconsin Historical Museum
- Шварц Ш, Ромем П, Шани М, Забытый «крестовый поход» против стригущего и опоясывающего лишая организации «Общество охраны здоровья евреев» (аббревиатура на иврите: אז”ע-טאז) (Польша), журнал «Медицина», том 148, раздел 4, 2009 [Hebrew]
- Shvarts S, Sevo G, Tasic M, Shani M, Sadetzki S, The Tinea Capitis Campaign in Serbia in 1950s, The Lancet Infectious Diseases, Vol. 1, p. 571—576, 2010
- Crawford GM, Luikart RH II, Tilley RF, Roentgen therapy in acne, N Engl J Med, Vol. 245, p. 726—728, 1951
- Kaplan II, The treatment of female sterility with x-rays to the ovaries and the pituitary; with special reference to congenital anomalies of the offspring, Can Med Assoc J, Vol. 76, p. 43-64, 1957
- A Cancer in Young Linked to X-rays. NY Times 16.9.1960
- Досторовский А, Война с заразными кожными болезнями, Образование 9, сборник статей 2, стр. 98, 1926 (хэй тав рейш пэй вав — 5686 г. по еврейскому летоисчислению, что соответствует 1926 г. по григорианскому календарю) [Hebrew]
- Adamson HG, A simplified method of x-ray application for the cure of ringworm of the scalp, The Lancet, Vol. 1, 1378—1380, 1909
- Катван Э, Создание «медицинского бюро» и главный механизм проверок новых репатриантов в Эрец-Исраэль (1924—1939), теоретические исследования возрождения государства Израиль, том 18, стр. 1-27, 2008; «Карантин и проверка новых репатриантов при въезде на территорию Эрец-Исраэль в 1918—1929 гг. Воспоминания о минувших событиях», том 20 (хэй тав шин аин — хэй тав шин аин алеф — 5770 — 5771 гг. по еврейскому летоисчислению, что соответствует 2010—2012 гг. по григорианскому календарю); стр. 37 (по гематрии и нумерологии: ламед заин) и 71 (по гематрии и нумерологии: аин алеф) [Hebrew]
- Столяр-Лис Ш, Шварц Ш,
Бой
неграмотности и отсталым привычкам – Позиции врачей и медсестёр в отношении
новых репатриантов, прибывших с большой волной алии 50-х гг., Израиль,
выпуск 6, стр. 49, 2004 [Hebrew] - Выдержки и цитаты из радио-проекта «Звёздочка лишай» https://www.icast.co.il/default.aspx?p=Podcast&id=426004 [Hebrew]
- «Нана 10 — Дети лишая»: Тревога — форумы и дискуссионные группы [Hebrew]
- «Слишком усердные врачи» (28.10.75), стр. 12 [Hebrew]
- Shvarts S, Romem P, Romem Y, Shani M,The Mass Campaign to Eradicate Ringworm Among the Jewish Community in Eastern Europe, 1921—1938, American Journal of Public Health, Vol. 103, No. 4, p. 56-66, 2013
- Shvarts S, Sevo G, Tasic M, Shani M, Sadetzki S, The tinea capitis campaign in Serbia in the 1950s, The Lancet Infectious Diseases, Vol. 10, Issue 8, p. 571—576, 2010
- Внимание! Описанные в статье способы лечения были актуальны на начало XX века:. Лишай // Энциклопедический словарь Брокгауза и Ефрона : в 86 т. (82 т. и 4 доп.). — СПб., 1890—1907.
Ссылки[править | править код]
- Стригущий лишай у человека (микроспория, трихофития), лечение и симптомы. Фотографии стригущиго лишая
- Лечение микозов
- Возбудители эпидермомикозов (дерматомикозов)
- Отрубевидный лишай и себорейный дерматит. Фото.
- Перспективное лечение дерматофитозов у животных
- Симптомы грибка
Иностранные источники:
- Идентификация и дифференциация дерматофитозов
- Doctor Fungus
Источник
