Красный плоский лишай делагил
Ïðè ýðîçèâíî-ÿçâåííîé è áóëëåçíûõ ôîðìàõ ëó÷øèé ýôôåêò äàåò êîìáèíèðîâàííûé ìåòîä ëå÷åíèÿ: êîðòèêîñòåðîèäû
(ïðåäíèçîëîí èëè òðèàìöèíîëîí, äåêñàìåòàçîí); äåëàãèë; íèêîòèíîâàÿ êèñëîòà èëè êîìïëàìèí per os èëè âíóòðèìûøå÷íî.
 ïîñëåäíåå âðåìÿ âûÿâëåíà àññîöèàòèâíàÿ ñâÿçü ìåæäó Candida albicans, äðóãèìè ïðåäñòàâèòåëÿìè ìèêðîôëîðû ïîëîñòè
ðòà è êðàñíûì ïëîñêèì ëèøàåì ñëèçèñòîé îáîëî÷êè ïîëîñòè ðòà. Âûñêàçûâàåòñÿ ïðåäïîëîæåíèå, ÷òî íàëè÷èå
ãèñòîëîãè÷åñêèõ èçìåíåíèé ýïèòåëèÿ ïðè êðàñíîì ïëîñêîì ëèøàå ÿâëÿåòñÿ ïðåäðàñïîëàãàþùèì ôàêòîðîì äëÿ èíâàçèâíîãî
ðîñòà Ñ. albicans. Èñõîäÿ èç âûøå ñêàçàííîãî ðÿä àâòîðîâ ðåêîìåíäóåò âêëþ÷åíèå â êîìïëåêñíîå ëå÷åíèå
ïðîòèâîãðèáêîâûõ ïðåïàðàòîâ: êåòîêîíîçîë, ãðèçåîëôóëüôèí. Ïðè íàçíà÷åíèè àíòèìèêîòèêîâ ó áîëüíûõ ñ
ýðîçèâíî-ÿçâåííîé ôîðìîé êðàñíîãî ïëîñêîãî ëèøàÿ óìåíüøàþòñÿ âîñïàëèòåëüíûå ÿâëåíèÿ, çíà÷èòåëüíî óñêîðÿþòñÿ
ïðîöåññû ýïèòåëèçàöèè.  öåëÿõ êîððåêöèè äèñáèîòè÷åñêèõ ñäâèãîâ âîçìîæíî ïðèìåíåíèå áèîïðåïàðàòà àöèëàêò, íîðìàçå.
 íåêîòîðûõ ñëó÷àÿõ, îñîáåííî ïðè ñèíäðîìå Ãðèíøïàíà, îáîñíîâàííîé ÿâëÿåòñÿ èñïîëüçîâàíèå ñîñóäîêîððèãèðóþùåé
òåðàïèè. Íàçíà÷àþò ñòóãåðîí èëè ñòóãåðîí-ôîðòå; òðåíòàë; íèêîòèíîâóþ êèñëîòó; àíäåêàëèí; òàíàêàí.
Âèòàìèí Â, èëè êàëüöèåâàÿ ñîëü ïàíòîòåíîâîé êèñëîòû èãðàåò âàæíóþ ðîëü â ïðîöåññàõ îêèñëåíèÿ è àöåòèëèðîâàíèÿ,
ó÷àñòâóåò â óãëåâîäíîì è æèðîâîì îáìåíå, â ñèíòåçå àöåòèëõîëèíà, ñïîñîáñòâóåò óëó÷øåíèþ òðîôèêè òêàíåé.
Ïàíòåíîë (â ñîñòàâ òàêæå âõîäèò ïàíòîòåíîâàÿ êèñëîòà) íàçíà÷àþò 2-4 òàáëåòêè åæåäíåâíî, ñîîòâåòñòâåííî 200-400 ìã
èëè äëÿ ïîäêîæíîãî, èëè âíóòðèìûøå÷íîãî ââåäåíèÿ
Ñ öåëüþ íîðìàëèçàöèè îáìåííûõ è ïðîëèôåðàòèâíûõ ïðîöåññîâ â îðãàíèçìå ðåêîìåíäóåòñÿ ïðèìåíåíèå ðûáüåãî æèðà èç
ïå÷åíè òðåñêè.
 êîìïëåêñíîì ëå÷åíèè êðàñíîãî ïëîñêîãî ëèøàÿ âîçìîæíî ïðèìåíåíèå íîâîãî îòå÷åñòâåííîãî ïðåïàðàòà ýéêîíîëà, êîòîðûé
ïðåäñòàâëÿåò ñîáîé êîíöåíòðèðîâàííûé ðûáèé æèð. Ïðåïàðàò âëèÿåò íà ìåòàáîëè÷åñêèå ïðîöåññû, íà ñèíòåç áèîëîãè÷åñêè
àêòèâíûõ âåùåñòâ, ïðèâîäèò ê ñíèæåíèþ óðîâíÿ õîëåñòåðèíà â êðîâè.
Íàçíà÷àþòñÿ àíòèáèîòèêè (àìïèöèëëèí, äîêñèöèêëèí, ðîâàìèöèí, ìåòðîíèäàçîë), ïðîòèâîâèðóñíûå (áîíàôòîí, àöèêëîâèð) è
ãîðìîíàëüíûå ïðåïàðàòû.
Èíäèâèäóàëüíî ìîæíî ðåêîìåíäîâàòü ãèðóäîòåðàïèþ êóðñîì.
 ýòî âðåìÿ ìåñòíî ïðîâîäÿò ñëåäóþùèå ïðîöåäóðû:
- Èñêëþ÷åíèå èç ðàöèîíà ïèòàíèÿ ñîëåíîé, êèñëîé, ãîðÿ÷åé ïèùè. Êóðåíèå, àëêîãîëü íå ðåêîìåíäóþòñÿ.
-  öåëÿõ îáåçáîëèâàíèÿ ñëèçèñòîé îáîëî÷êè íàçíà÷àþò âàííî÷êè ðàñòâîðà òðèìåêàèíà ñ óðîòðîïèíîì ïåðåä ïðèåìîì
ïèùè. - Ñî÷åòàíèå ïðèåìà âíóòðü âèòàìèíà À 2 ðàçà â äåíü ïî 10 êàïåëü âî âðåìÿ åäû ñ àïïëèêàöèÿìè åãî ìàñëÿíîãî
ðàñòâîðà íà 15-20 ìèí 3-4 ðàçà â äåíü. - Ñîëêîñåðèë (æåëå, ìàçü èëè ïàñòà ñîëêîñåðèë àäãåçèâíàÿ) â âèäå àïïëèêàöèé.
- Íàçíà÷àþòñÿ ñðåäñòâà, ñòèìóëèðóþùèå ìåñòíûé èììóíèòåò: àïïëèêàöèè 1% ð-ð íóêëåèíàòà íàòðèÿ, 5% ìåòèëóðàöèëîâîé
ìàçè, 10% ýìóëüñèè ìåòèëóðàöèëà è 10% ðàñòâîðîì ãàëàñêîðáèíà íà ñëèçèñòóþ îáîëî÷êó ïîëîñòè ðòà. - Äåëàãèë ïî 0,25 ã 3 ðàçà â äåíü.  òîì ñëó÷àå, åñëè ÷åðåç 10 äíåé ïîñëå ïðèìåíåíèÿ êîìïëåêñà âèòàìèíà À,
ñîëêîñåðèëà, äåëàãèëà ýðîçèè íå ýïèòåëèçèðóþòñÿ, íàçíà÷àþòñÿ èíúåêöèè 5% ðàñòâîðà äåëàãèëà ïîä ýðîçèè. Äëÿ ñíÿòèÿ
áîëåâûõ îùóùåíèé ê äåëàãèëó äîáàâëÿåòñÿ z ìë 1% ðàñòâîðà òðèìåêàèíà. Îäíîâðåìåííî ñ ïåðåõîäîì íà èíúåêöèè 5%
ðàñòâîðà äåëàãèëà, ïðè íàëè÷èè ýðîçèé, íå ïîääàþùèõñÿ ýïèòå-ëèçàöèè, äîïîëíèòåëüíî íàçíà÷àþòñÿ àïïëèêàöèè 0,5%
ïðåäíèçîëîíîâîé ìàçè äâàæäû â äåíü.
M.M. Ïoëeùyê
- Ìåñòíîå ëå÷åíèå êðàñíîãî ïëîñêîãî ëèøàÿ
- Ôèçèîòåðàïèÿ êðàñíîãî ïëîñêîãî ëèøàÿ
- Âñÿ èíôîðìàöèÿ ïî ýòîìó âîïðîñó
Источник
Здравствуйте уважаемые читатели моего блога!
В предыдущей статье я рассказал вам, что значит лишай кожи. Теперь расскажу об одном из самых распространенном заболевании с названием лишай – о Красном плоском лишае, или Lichenruberplanus.
Красный плоский лишай (КПЛ) – хроническое воспалительное заболевание кожи и слизистых оболочек (редко поражающее ногти) с характерными, имеющими плоскую поверхность (от лат. planus – плоский) фиолетовыми блестящими зудящими узелками (папулами), а также папулами молочно-белого цвета в полости рта.
Содержание:
- Распространенность красного плоского лишая
- Причина (этиология) заболевания
- Как проявляется (формы) красный плоский лишай (Фото)
- Особенности течения рерасного плоского лишая у детей
- Как диагностируется красный плоский лишай
- Принципы лечения кпасерго плоского лишая
1. Красный плоский лишай распространенность
КПЛ составляет около 1% всех заболеваний кожи. Заболеваемость КПЛ в России среди лиц в возрасте 18 лет и старше, по официальной статистике 2014 года, составила 12,7 случая на 100.000 соответствующего населения. Чаще болеет женщины в возрасте от 30 до 60 лет (2:1 по сравнению с мужчинами), реже дети (4% случаев заболевания).
2. Красный плоский лишай причина
Этиология заболевания неизвестна и рассматривается как возможно генетически обусловленное аутоиммунное заболевание, заключающееся в разрушении базальных кератиноцитов Т-лимфоцитами, активированными неизвестным антигеном.
Таким образом, к сожалению можно сделать вывод, что причина данного заболевания не известна.
Провоцирующими (триггерными) факторами являются вирусы (вирус гепатита С, герпес вирусы 6 и 7 типа, простого герпеса, варицелла зостер), бактерии, неврогенные нарушения, стоматологические материалы, некоторые лекарственные средства (каптоприл, метилдопа, соли золота, пеницилламин и др.).
3. Красный плоский лишай признаки
Клиническая картина КПЛ очень разнообразна. Поражения кожи отличаются от поражения слизистой оболочки полости рта.
Выделяют типичную и атипичные (веррукозную, атрофическую, пигментную, пузырную, эрозивно-язвенную, фолликулярную) формы красного плоского лишая.
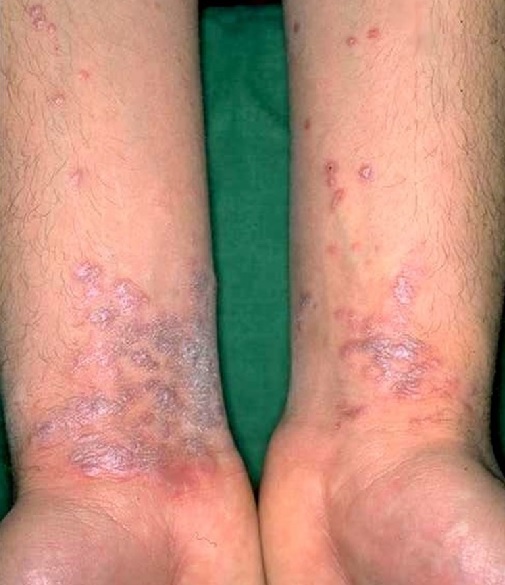
Для типичной формы красного плоского лишай у человека характерна уплощенная папула (узелок) диаметром 2-5 мм, полигональных очертаний. С вдавлением в центре, восковидным блеском, более отчетливым при боковом освещении. На поверхности более крупных узелков, особенно после смазывания растительным маслом, можно обнаружить сетевидный рисунок (симптом сетки Уикхема).
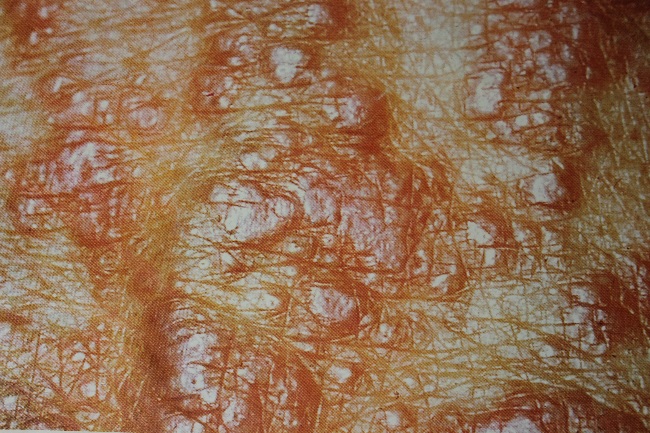
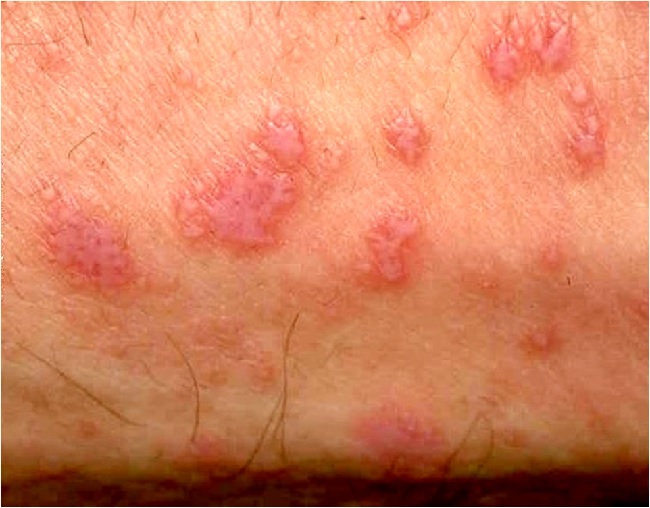
Высыпания могут группироваться с образованием чаще небольших бляшек, покрытых чешуйками, по периферии которых возникают новые, изолированно расположенные мелкие папулы.
В прогрессирующую стадию пациентов беспокоит интенсивный зуд.
При разрешении (регрессе) папул обычно на коже остается вторичная гиперпигментация.
Высыпания КПЛ, как правило, локализуются на сгибательных поверхностях лучезапястных суставов, предплечий, передней поверхности голеней, в области крестца, на половых органах у мужчин, туловище. В случае локализации высыпаний на коже волосистой части головы процесс может завершиться атрофией и облысением.
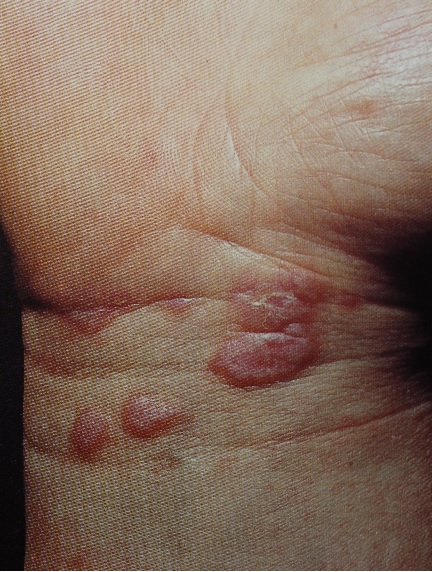

В большинстве случаев сыпь располагается симметрично. Количество высыпаний различно: от единичных (в полости рта, на половых органах) до множественных, покрывающих значительные участки тела.
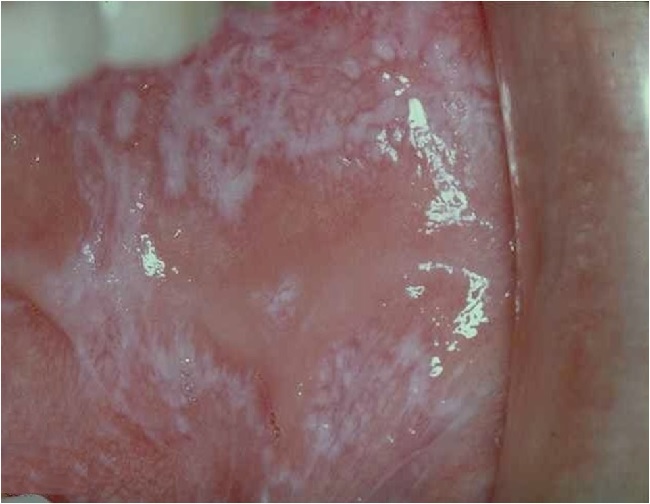
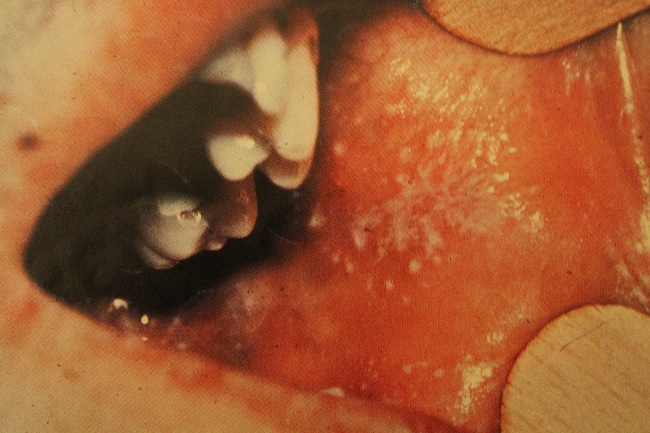
Красный плоский лишай в полости рта поражает слизистую оболочку в 25-30% случаев. Чаще всего высыпания локализуются в области щек, языка, губ, реже – десен, нёба. В полости рта при типичной форме КПЛ папулы не имеют характерного блеска вследствие постоянной мацерации, белесоватого цвета и почти не возвышаются над окружающей слизистой оболочкой.
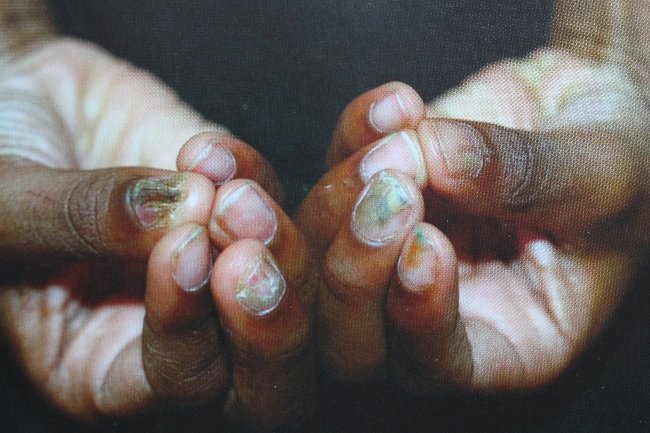
Красный плоский лишай ногтей (в 10% случаев) характеризуется образованием борозд, углублений, участков помутнения; ногти могут истончаться и даже частично или полностью разрушаться.
4. Красный плоский лишай у детей
Если говорить об особенностях течения красного плоского лишая у детей, то хочу еще раз отметить, что КПЛ у детей встречается редко, только в 4% случаев это заболевание развивается до 20-летнего возраста.
Более часто КПЛ встречается среди детей афроамериканского происхождения.
Часто КПЛ у детей возникает при метаболических нарушениях (например, диабете). Поэтому необходимо комплексное обследование ребенка, с целью выявления провоцирующих (триггерных) факторов.
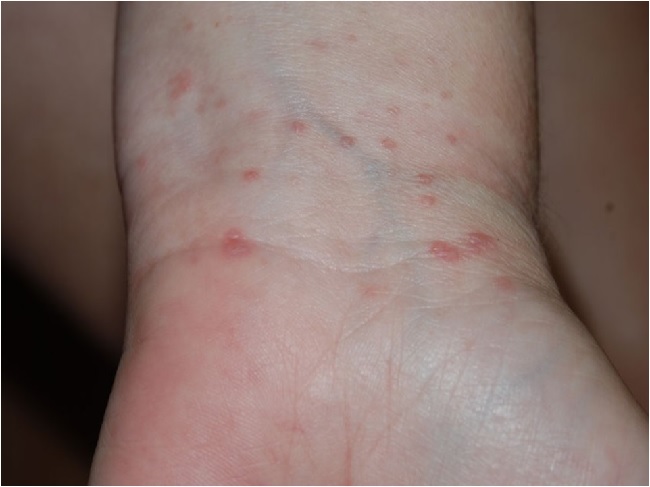
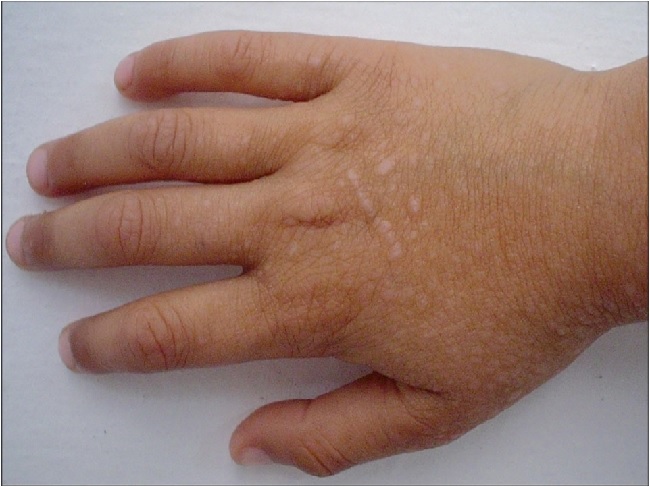
У детей часто КПЛ проявляется в виде буллезных форм и поражает слизистые оболочки.
5. Красный плоский лишай обследование
Напоминаю, что диагноз заболевания должен ставить только врач, а не пациент сам себе!
В типичных случаях заболевания диагноз ставится клинически (визуально) на основании типичной клинической картины, и подтверждать его какими либо дополнительными исследованиями не требуется.
В сомнительных случаях и при необходимости дифференцировки его от других заболеваний кожи и слизистых (туберкулеза кожи, буллезным пемфигоидом, красной волчанки, почесухи, саркомы Капоши и др.) проводят гистологическое исследование биоптатов (кусочка кожи) с наиболее характерных очагов поражения.
Иногда используют более сложное иммуногистологическое исследование биоптата с реакцией прямой иммунофлюоресценции. Это исследование показано для диагностики пузырной и эрозивно-язвенной формы КПЛ.
Так же при поражении КПЛ только полости рта в ряде случаев берут мазок (цитологическое исследование) на акантолитические клетки, для дифференциальной диагностики КПЛ от акантолитической пузырчатки.
Важно!Заболевание может существовать долго (до 5 лет), особенно при локализации на голенях и в полости рта. У двух третей пациентов заболевание самостоятельно проходит через год. Процесс может обостряться и возникать вновь (20%) после лечения, но со временем проходит (регрессирует), как правило, бесследно.
При локализации КПЛ во рту необходимо внимательное наблюдение у врача, т.к. в 1-2% возможна малигнизация заболевания (перерастание в рак).
6. Красный плоский лишай лечение
Если у пациента имеется заболевание, которое могло спровоцировать развитие КПЛ (например, инфекция, сахарный диабет), необходимо так же лечение и этих заболеваний.
Назначение тех или иных препаратов при КПЛ зависит от клинических проявлений заболевания и эффективности ранее проводимой терапии. Всё лечение можно разбить как бы на несколько этапов по принципу – от простого, к сложному.
Этап 1. Если у пациента имеются единичные проявления КПЛ, можно ограничиться только назначением местных глюкокортикостероидных препаратов средней активности на 4-8 недель. При локализации КПЛ на слизистой оболочки полости рта возможно так же назначение местных ретиноидов (изотретиноин, гель).
При сильном зуде назначают, какой-либо из антигистаминных препаратов внутрь на 7-10 дней.
Этап 2. При распространенной форме заболевания к лечению присоединяют антималярийные препараты (делагил, плаквенил, купренил) внутрь в виде таблеток, в среднем на 2-3 месяца, обязательно под контролем клинического анализа крови!
Этап 3. В случае слабого эффекта от проводимой терапии, желательно включение в комплексное лечение фототерапии: ПУВА-терапии или УФБ-311 нм. К сожалению, эти процедуры доступны не для всех пациентов, т.к. такие фототерапевтические кабины есть не во всех лечебных учреждениях нашей страны. А там где они есть пациенту необходимо 3 раза в неделю посещать процедуру, иногда в течение 6-12 недель. Да и сами процедуры часто не входят в программу ОМС (обязательного медицинского страхования) и являются платными для пациента.
Этап 4. Если выше приведенная терапия не эффективна или у пациента тяжелое течение КПЛ с генерализованными высыпаниями, назначают кортикостероиды внутрь или в виде капельниц (чаще в стационаре) или в виде инъекций, таблеток (преднизолон, бетаметазон) на 1-2 месяца.
Этап 5. При неэффективности предыдущих методов лечение, пациенту могут назначаться ретиноиды (неотигазон) или цитостатики (циклоспорин А) в среднем 3-8 недель.
Лечение этими препаратами должно обязательно проводиться под регулярным контролем врача и под контролем определенных показателей крови для предотвращения развития побочных реакций организма, которые могут быть вызваны приемами этих препаратов.
Каких либо специфических профилактических мероприятий при КПЛ не существует.
Таким образом, красный плоский лишай хорошо известное дерматологам заболевание. В арсенале врачей, в настоящее время, имеется много эффективных лекарственных препаратов для лечения КПЛ, которые при правильной их комбинации и контролем за проводимой терапией могут полностью избавить человека от этого заболевания!
Жду ваших комментариев и вопросов. Подписывайтесь на мою страничку.
Напоминаю вам, что вы так же можете задать мне личный вопрос на почту в разделе индивидуальные консультации.
С уважением Константин Ломоносов
Источник
ЛЕЧЕНИЕ КРАСНОГО ПЛОСКОГО ЛИШАЯ
1. РЕЖИМ,
ДИЕТА с исключением алкоголя, соленых блюд, пряностей..
2. УСТРАНИТЬ
ТРАВМИРУЮЩИЕ ФАКТОРЫ.
3. КРЕМ
КОРТИКОСТЕРОИД 1-2 р/день 14 ДНЕЙ
4. ЗАТЕМ КРЕМ
РАДЕВИТ 2 р/день ДО КЛИНИЧЕСКОГО УЛУЧШЕНИЯ
5. ФЕНКАРОЛ ПО
1т/2 раза в день
6. р-р. КАЛЬЦИЯ
ГЛЮКОНАТ 10% -10,0 в/м №5 через день.
7. р-р. НАТРИЯ
ТИОСУЛЬФАТ 30% -10,0 (на 200,0 -0,9%
р-ра NaCl) в/в №5 через день
8. АЕВИТ по 1
капс. 2 р/сут 20 дней
9. Р-Р НЕОВИР
12,5% назначают внутримышечно по 2 мл
(250мг) 1 раз в 2 – 3 дня, на курс 5 инъекций.
»»»
Важно
учитывать условия, способствующие появлению болезни. При этом необходимо
устранить факторы риска – бытовые и профессиональные вредности, сопутствующие
заболевания, очаги фокальной инфекции. Проводят санацию полости рта,
протезирование.
Пищевые
продукты не должны вызывать раздражение слизистых оболочек рта. Обращается
внимание на предшествующее лечение и переносимость лекарственных веществ.
·
Активным
и эффективным методом является сочетанное применение кортикостероидов и
антималярийных препаратов. Замечено, что эффективность одновременного
назначения этих медикаментов намного выше, чем каждого в отдельности. Можно
рекомендовать примерную методику терапии. Начинать с 4 таблеток (20 мг) преднизолона в сутки и 3 таблеток делагила (0,75 мг) или плаквенила (0,6 мг). Такую дозу применять
в течение 10 дней, а затем каждые 10 дней снижать дозы по 1 таблетке. Таким
образом, прием преднизолона продолжается 4, а делагила – 3 нед. При
недостаточной эффективности можно первую декаду удлинить до 2 нед.
o
Альтернативным
препаратом является кортикостероид пролонгированного действия дипроспан, который вводится
внутримышечно по 1 мл.
o
Вместо
преднизолона целесообразно вводить дипроспан каждые 7–10 дней. По нашему опыту,
достаточно 2, реже 3 инъекций этого препарата. Антималярийные препараты
одновременно следует назначать 5-дневными циклами по 3 таблетки в день с
перерывом 3 дня.
·
Для лечения больных с
гипертрофической
(веррукозной) формой КПЛ можно применять делагил
и одновременное внутриочаговое введение дипроспана.
Последний следует инъецировать строго внутрикожно, чтобы не вызвать явлений
атрофии. Введение дипроспана можно проводить еженедельно по 1 мл, всего 3–4
раза. При этих проявлениях болезни следует проводить разрушение наиболее
выраженных элементов, для чего можно применить разрушающий лазер, метод
радиоволновой хирургии (прибор
“Сургитрон-тм“) Если в большинстве случаев КПЛ наружное лечение
не проводится, то в данном случае целесообразно назначение под окклюзионую
повязку активных стероидов, в том числе содержащих салициловую кислоту (дермовейт, целестодерм, дипросалик,
белосалик).
·
В
остром периоде при наличии интенсивного зуда показаны гистаминовые H1-блокаторы
и антисеротониновые препараты и блокаторы кетехоламинов.
·
Наряду
с этим назначают седативные средства и антидепрессанты, способствующие
нормализации сна и уменьшению зуда.
·
На
метаболические процессы благоприятное действие оказывает витаминотерапия.
o
Витамин
А влияет на пролиферацию и дифференциацию кератиноцитов (суточная доза для
взрослых – 100 000 МЕ). Ретиноиды – дериваты витамина А (тигазон, неотигазон, этретионат) уменьшают интенсивность
воспалительной реакции, влияют на состояние клеточных мембран и нормализуют
процессы пролиферации. Более эффективны ретиноиды при поражении слизистой
оболочки рта и красной каймы губ. Суточная доза составляет от 25 до 50 мг,
лечение продолжается 2 – 3 нед. В последние годы с упехом применяются аналоги
витамина А – каротиноиды (препарат феноро),
особенно при атипичных формах, в частности эрозивно-язвенной, а также при
поражении слизистой рта и половых органов. Более высокие результаты нами
получены при назначении феноро (суточная доза – 75 мг) в сочетании с пресоцилом
(по 1 таблетке 3 раза в день).
o
Витамин
Е (a-токоферола ацетат), используемый как антиоксидант и ингибитор системы
цитохрома Р-450, позволяет при комплексном лечении кортикостероидами снизить
суточную дозу и сократить сроки стероидной терапии. Поливитаминный препарат аевит показан больным при длительном
хроническом течении болезни, при веррукозных формах и поражении слизистых
оболочек.
·
При
хроническом рецидивирующем течении дерматоза показаны средства, улучшающие
кислородное обеспечение тканей (цито-Мак, актовегин).
·
Гипертрофические
очаги разрушают путем криодеструкции или
электрокоагуляции. Эрозивно-язвенные очаги подлежат местной терапии
эпителизирующими средствами, в их числе солкосерил,
облепиховое масло, масло шиповника.
·
Из
методов немедикаментозной терапии заслуживает внимания фототерапия (субэритемные дозы УФО). В настоящее время
с успехом используется метод фотохимиотерпии (PUVA), в основе которого лежит фотохимическая реакция между
молекулами фотосенсибилизаторов (пувален,
бероксан, псорален), возбужденных длинноволновым УФО, и молекулами-мишенями
– нуклеиновыми кислотами, белками и липидами. PUVA-терапия оказывает влияние на
иммунные реакции, повреждая иммунокомпетентные клетки в коже. При этом исчезает
поверхностный лимфоцитарный инфильтрат в дерме, нормализуется клеточный состав
в эпидермисе.
·
В
литературе имеются сообщения о лечении больных красным плоским лишаем лазером.
·
В
последнее время все шире используется иммунотропная терапия красного плоского
лишая, в том числе с применением экзогенных интерферонов (реаферон, интерлок) и интерфероногенов (неовир, ридостин).
Неовир 12,5% назначают
внутримышечно по 2 мл 1 раз в 2 – 3 дня, на курс 5 инъекций, ридостин – по
2 мл через 2 дня на 3-й, всего 4 инъекции.
·
Наружные
методы лечения при красном плоском лишае могут быть разнообразными, но в
большинстве случаев они симптоматические. Широко используются кортикостероидные
кремы и мази («Флуцинар», «Синафлан», «Лоринден», «Фторокорт» и др.), а также
аэрозоли, содержащие кортикостероиды («Оксикорт», «Полькортолон ТС»). При
сильном зуде в острой стадии процесса возможно протирание очагов поражения 2–5%
водным или спиртовым раствором резорцина.
·
Наружное лечение аппликациями
кортикостероидных мазей, растворами и взбалтываемыми смесями с ментолом,
анестезином, лимонной кислотой, антигистаминными средствами назначают при
интенсивном зуде.
·
При поражении слизистых оболочек
используют растительные масла, ротокан, ромазулан, аппликации кортикостероидных
мазей, солкосерил, адгезивную дентальную пасту солкосерил.
·
При
неприятных ощущениях в случае локализации очагов поражения на слизистых
оболочках рта, половых органов целесообразны ванночки или полоскания раствором шалфея, ромашки, эвкалипта и другими
растительными средствами.
·
Если
поражены ногтевые пластинки, то на
фоне общего лечения в ряде случаев эффективны компрессные повязки с
концентратом витамина А, гидрокортизона в 40% растворе димексида, контрастные
ванночки, электрофорез цинка, кортикостероидных мазей.
Источник
