Гистология при красном плоском лишае
Красный плоский лишай (КПЛ) — хронический воспалительный дерматоз с поражением кожи, слизистых оболочек и придатков кожи [1, 2]. Это самый частый лихеноидный дерматоз [3]. Он встречается у лиц 30—50 лет [4], среди женщин почти в 2 раза чаще [5, 6]. В общей структуре дерматологических заболеваний его частота составляет 1—5% [7, 8], а популяционная частота — 0,4—1,9% [9, 10].
Этиология КПЛ не выяснена. Обсуждается его связь с инфекционными (гепатит С и др.) [11], неврогенными, токсико-аллергическими (включая β-адреноблокаторы, нестероидные противовоспалительные, антималярийные препараты [12]), вирусными, иммунопатологическими (активация Тh1 иммунного ответа, приводящая к запуску апоптоза базальных кератиноцитов с повышением уровня интерферона-γ, фактора некроза опухоли-α, интерлейкинов Iα, 6, 8, AS/Apo-1 и Bcl-2, CXCLI0 [13]) факторами. Наследственная предрасположенность подтверждается ассоциацией КПЛ с антигенами HLA-DR1 и DQwl [14]. В частности, связь генерализованного КПЛ с антигеном HLA-DR1 отмечается в 80%, лекарственно индуцированного — в 56%, локализованного — в 54%, полости рта — в 31% случаев [4].
По клинической картине выделяют типичную (классическую), гипертрофическую, атрофическую, буллезную, фолликулярную, пигментную, кольцевидную, линейную, зостериформную, эритематозную, приплюснутую формы, а также 6 клинических форм КПЛ слизистой оболочки и красной каймы губ (типичную, экссудативно-гиперемическую, эрозивно-язвенную, гиперкератотическую, буллезную, атрофическую) [2].
Характерными для КПЛ гистологическими признаками являются гиперкератоз, гипергранулез, акантоз, вакуольная дистрофия клеток базального слоя, диффузный полосовидный инфильтрат в верхнем слое дермы [2].
Важность проблемы КПЛ для здравоохранения обусловлена наличием тяжелых форм заболевания, возможностью злокачественной трансформации очагов поражения [14], сложностью диагностики атипичных клинических форм, нередкой торпидностью к терапии [3, 15].
Нами проанализированы клинические особенности КПЛ у 279 больных (91 (32,4%) мужчины, 188 (67,6%) женщин) в возрасте 17—85 лет (средний возраст 49,0±3,4 года) из Москвы и Московской области, находившихся в последние 13 лет на лечении в отделении дерматовенерологии и дерматоонкологии МОНИКИ. Продолжительность заболевания на момент госпитализации варьировала от 1,5 мес до 40 лет и в среднем составила 2,3±0,1 года. В 75 (27%) случаях КПЛ имел рецидивирующее течение. Данные о клинических формах заболевания представлены в табл. 1.
Типичный
КПЛ, имевшийся у 212 (77%) пациентов, был представлен полигональными фиолетовыми папулами диаметром 1—5 мм с гладкой, преимущественно плоской поверхностью, с сетчатым узором (сетка Уэкхема) и центральным пупковидным вдавлением на ней. Сыпь поражала симметрично и прежде всего кожу сгибов конечностей, переднюю поверхность голеней и стоп, половые органы (рис. 1). Рисунок 1. КПЛ ствола и головки полового члена. В 4 случаях наблюдалась эритродермия (рис. 2).
Рисунок 1. КПЛ ствола и головки полового члена. В 4 случаях наблюдалась эритродермия (рис. 2). Рисунок 2. КПЛ. Эритродермия.
Рисунок 2. КПЛ. Эритродермия.
Прогрессирующая стадия продолжалась 6—10 нед (в среднем 8,0±0,2 нед) и характеризовалась изоморфной реакцией (феноменом Кебнера) с распространением сыпи за счет слияния элементов в бляшки синюшно-фиолетового или бурого цвета диаметром 2—3 см с шероховатой, покрытой чешуйками поверхностью.
В стадии регресса элементы уплощались, приобретая преимущественно бурый, коричневый цвет с разными оттенками.
Поражение ладоней и подошв имели 5 (1,8%) пациентов. Оно характеризовалось ороговевающими папулами/бляшками с четкими границами, неправильной формы с мелкопластинчатым шелушением, а также высыпаниями, напоминающими кератодермию.
Вовлечение в патологический процесс наружных половых органов отмечено в 24 (9%) случаях (при распространенном КПЛ). У мужчин поражались головка (6 случаев) и ствол полового члена (6), а также мошонка (3), у женщин — вульва (10 случаев), перианальная область (2) и влагалище.
Высыпания в области половых органов были представлены лихеноидными папулами диаметром 1—6 мм, иногда сливающимися в бляшки диаметром до 2 см. В 17 случаях отмечался зуд, в 7 — зуд и жжение, в 7 случаях высыпания были бессимптомными.
Поражение
слизистых оболочек
(полость рта и половых органов) при типичном КПЛ отмечено в 53 (23,5%), полость рта — в 50 (23%) случаях (табл. 2).
Высыпания на слизистой оболочке полости рта характеризовались сетью из беспорядочно перекрещивающихся белых полос, поражающих щеки (рис. 3), Рисунок 3. Типичный (сетчатый) КПЛ слизистой оболочки щеки. десны, боковую и дорсальную части языка (рис. 4),
Рисунок 3. Типичный (сетчатый) КПЛ слизистой оболочки щеки. десны, боковую и дорсальную части языка (рис. 4), Рисунок 4. Типичный (сетчатый) КПЛ дорсальной поверхности языка. реже — твердое и мягкое небо, дно полости рта, губу, ретромалярные участки.
Рисунок 4. Типичный (сетчатый) КПЛ дорсальной поверхности языка. реже — твердое и мягкое небо, дно полости рта, губу, ретромалярные участки.
Очаги обычно были билатеральными и, как правило, бессимптомными (за исключением КПЛ дорсальной поверхности языка, отличающегося выраженной болезненностью). Типичные поражения слизистой оболочки значительно легче визуализировались, чем сетка Уэкхема на кожных элементах, в 4 случаях распространялись на слизистую оболочку губ и в 2 — на красную кайму нижней губы.
Поражения
слизистой оболочки половых органов
клинически не отличались от таковых при КПЛ слизистой оболочки полости рта и в 14 случаях сочетались с ними, но в отличие от них сопровождались эритемой слизистой оболочки, зудом или жжением, в 1 случае развился стеноз влагалища.
При сочетании типичного КПЛ с
красной волчанкой
(оverlap-синдром c красной волчанкой) очаги красной волчанки синюшно-красного или фиолетового цвета с гипо- и гиперпигментацией, телеангиэктазиями и атрофией располагались в дистальных отделах конечностей, тогда как на других участках (в том числе на слизистой оболочке полости рта) (рис. 5) Рисунок 5. Overlap-синдром с системной красной волчанкой. Поражение спинки носа, верхней губы и красной каймы нижней губы. имелись типичные очаги КПЛ, а в 2 случаях — дистрофические изменения ногтей. При гистологическом исследовании выявлялись признаки обоих заболеваний, а при ПИФ — линейные и зернистые депозиты иммуноглобулинов и С3-компонента комплемента вдоль базальной мембраны.
Рисунок 5. Overlap-синдром с системной красной волчанкой. Поражение спинки носа, верхней губы и красной каймы нижней губы. имелись типичные очаги КПЛ, а в 2 случаях — дистрофические изменения ногтей. При гистологическом исследовании выявлялись признаки обоих заболеваний, а при ПИФ — линейные и зернистые депозиты иммуноглобулинов и С3-компонента комплемента вдоль базальной мембраны.
Атипичные
формы КПЛ (в зависимости от расположения и характера морфологических элементов) имели 47 (24%) больных.
Линейный
КПЛ наблюдался у больного 34 лет и был представлен лихеноидными папулами, слившимися в одну прямую линию длиной 5 см (рис. 6). Рисунок 6. Линейная форма КПЛ.
Рисунок 6. Линейная форма КПЛ.
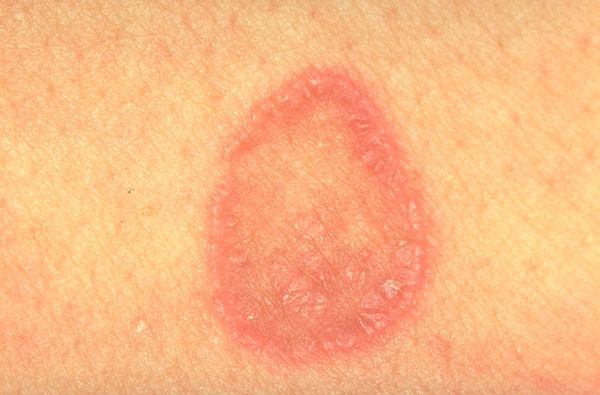
Кольцевидный КПЛ,
имевшийся у 9 (3,2%) больных, характеризовался кольцевидным расположением папул. Очаг формировался путем обратного развития центра крупных бляшек с атрофией и западением и сохранялся по периферии слегка приподнятого валика неразрешившегося инфильтрата (кольцевидно-атрофическая разновидность) или путем слияния мелких папул с образованием дуг, гирлянд, колец, внутри которых сохранялась нормальная кожа, а также путем слияния папул в бляшку с последующим разрешением центрально расположенных папул, оставляющих после себя пигментацию. Размер кольцевидных очагов варьировал от 0,2 до 3,0 см, количество — от 1 до 10. Чаще такие элементы располагались на половых органах (головка полового члена, мошонка, вульва), в крупных складках (рис. 7), Рисунок 7. Кольцевидные элементы КПЛ в складке кожи. на спине, ягодицах, боковых поверхностях туловища, шее и веках и в 5 случаях сочетались с очагами типичного КПЛ.
Рисунок 7. Кольцевидные элементы КПЛ в складке кожи. на спине, ягодицах, боковых поверхностях туловища, шее и веках и в 5 случаях сочетались с очагами типичного КПЛ.
Атрофический
КПЛ отмечен у 8 (2,85%) пациентов. Он характеризовался формированием на месте бывших полигональных папулезных элементов очагов поверхностной атрофии желтовато-буроватой или коричневатой окраски (в том числе кольцевидных), окруженных типичными папулами КПЛ, включая милиарные. Высыпания диаметром 2—3 см с шероховатой, покрытой чешуйками поверхностью поражали туловище (рис. 8), Рисунок 8. Солитарный атрофический элемент КПЛ кольцевидной формы. подмышечные впадины, половые органы, а также волосистую часть головы (в 2 случаях сформировалась псевдопелада Брока).
Рисунок 8. Солитарный атрофический элемент КПЛ кольцевидной формы. подмышечные впадины, половые органы, а также волосистую часть головы (в 2 случаях сформировалась псевдопелада Брока).
Пигментный
КПЛ наблюдался у 4 (1,4%) пациентов и характеризовался очагами темно-коричневой окраски. В 2 случаях на коже и слизистой оболочке полости рта имелись элементы типичного КПЛ. Эта форма поражала кожу крупных складок (рис. 9), Рисунок 9. Пигментный КПЛ паховой складки. живота, ягодиц, нижних конечностей. Ее следовало отличать от регрессирующей стадии типичного КПЛ, когда гиперпигментация развивается вторично в местах бывших папулезных элементов, а также от лихеноидной токсической меланодермии, при которой высыпания располагаются преимущественно на открытых участках кожи и провоцируются инсоляцией. При пигментном КПЛ гиперпигментация формировалась на месте предшествующей эритемы, причем коричневые мелкие узелки располагались в зоне устьев волосяных фолликулов.
Рисунок 9. Пигментный КПЛ паховой складки. живота, ягодиц, нижних конечностей. Ее следовало отличать от регрессирующей стадии типичного КПЛ, когда гиперпигментация развивается вторично в местах бывших папулезных элементов, а также от лихеноидной токсической меланодермии, при которой высыпания располагаются преимущественно на открытых участках кожи и провоцируются инсоляцией. При пигментном КПЛ гиперпигментация формировалась на месте предшествующей эритемы, причем коричневые мелкие узелки располагались в зоне устьев волосяных фолликулов.
Фолликулярный
(остроконечный) КПЛ, характеризовавшийся возвышающимися остроконечными узелками с роговой пробкой, отмечен в 9 (3,2%) случаях, при этом волосистая часть головы была поражена изолированно в 3 (1,1%) случаях, а в сочетании с высыпаниями на коже — в 6 (2,1%). При локализации такой формы на волосистой части головы обратное развитие завершается атрофией и облысением (lichen planus follicularis decalvans) (рис. 10). Рисунок 10. Фолликулярная форма КПЛ.
Рисунок 10. Фолликулярная форма КПЛ.
Сочетание последней разновидности с нерубцовой алопецией подмышечных впадин, лобка и диссеминированными фолликулярными папулами на других участках кожного покрова называют синдромом Грехема—Литтла—Лассауэра.
Гипертрофическая форма КПЛ отмечена у 20 (7,2%) больных. Она характеризовалась бородавчатыми папулами и бляшками, возвышающимися над уровнем кожи, с ноздреватой гиперкератотической поверхностью и округлыми, овальными или неровными очертаниями (рис. 11). Рисунок 11. КПЛ голени, гипертрофическая форма.
Рисунок 11. КПЛ голени, гипертрофическая форма.
Эритематозный
КПЛ имелся у 6 (2,2%) больных и характеризовался внезапным развитием диффузной эритемы с малиновым оттенком на значительной поверхности туловища и конечностей. Типичные папулы при этом были едва различимы в 4 случаях (рис. 12) Рисунок 12. Эритематозная форма КПЛ. и отсутствовали в 2 случаях.
Рисунок 12. Эритематозная форма КПЛ. и отсутствовали в 2 случаях.
Буллезный
КПЛ был у одного пациента и характеризовался везикобуллезными высыпаниями на фоне зудящих папулезных элементов типичного КПЛ нижних конечностей (рис. 13). Рисунок 13. Буллезная форма КПЛ. Методом ПИФ антитела вдоль базальной мембраны не выявлялись.
Рисунок 13. Буллезная форма КПЛ. Методом ПИФ антитела вдоль базальной мембраны не выявлялись.
Пемфигоидная форма
КПЛ (overlap-синдром с булллезным пемфигоидом) отмечена у 6 (2,2%) больных. При ней в области конечностей (в местах травмы кожи, прежде всего на ладонях и подошвах) возникали пузыри и пузырьки с прозрачным содержимым, а через 2—8 нед появлялись зудящие папулезные высыпания, как при типичном КПЛ.
При гистологическом исследовании выявлялись признаки КПЛ с субэпидермальными щелями (рис. 14), Рисунок 14. Субэпидермальный пузырь, содержащий фибрин и клеточные элементы. Полосовидный лимфогистиоцитарный инфильтрат в дерме. Окрашивание гематоксилином и эозином (×200). сохраненным базальным слоем и наличием в пузырном содержимом нейтрофилов, лимфоцитов и/или эозинофилов, а в реакции ПИФ — линейные депозиты IgG и C3-компонент комплемента в lamina lucida базальной мембраны, а также IgM и фибрин в тельцах Сиватта, разбросанных вдоль сосочкового слоя дермы.
Рисунок 14. Субэпидермальный пузырь, содержащий фибрин и клеточные элементы. Полосовидный лимфогистиоцитарный инфильтрат в дерме. Окрашивание гематоксилином и эозином (×200). сохраненным базальным слоем и наличием в пузырном содержимом нейтрофилов, лимфоцитов и/или эозинофилов, а в реакции ПИФ — линейные депозиты IgG и C3-компонент комплемента в lamina lucida базальной мембраны, а также IgM и фибрин в тельцах Сиватта, разбросанных вдоль сосочкового слоя дермы.
Приплюснутый
КПЛ (синоним — lichen planus obtusus) был у одного больного и характеризовался наличием изолированных, расположенных на разгибательной поверхности голеней, уплощенных полусферических гипертрофированных папул диаметром 0,3—0,8 см, резко выступающих над поверхностью кожи. Они имели фиолетовую окраску, гладкую поверхность, центральное западение (рис. 15) Рисунок 15. Приплюснутый КПЛ: плоские фиолетовые папулы с гладкой поверхностью в области голени. и сопровождались незначительным зудом.
Рисунок 15. Приплюснутый КПЛ: плоские фиолетовые папулы с гладкой поверхностью в области голени. и сопровождались незначительным зудом.
При атипичном КПЛ поражение слизистой оболочки было отмечено в 25 (37%) случаях, высыпания в области слизистой оболочки, как и при типичном КПЛ, были билатеральными, но представлены не только характерными для типичного КПЛ белыми или серыми сетчатыми и линейными пятнами, но и бляшкоподобными, атрофическими, эрозивными, язвенными и буллезными элементами, сопровождавшимися жжением (14 случаев) и болью (15).
Данные о клинических формах и локализации последнего в полости рта представлены в табл. 3 и 4.

Экссудативно-гиперемическая форма
характеризовалась белесоватыми элементами, расположенными на отечном, гиперемированном фоне слизистой оболочки (рис. 16) Рисунок 16. Экссудативно-гиперемическая форма КПЛ слизистой оболочки щеки. и в каждом случае сопровождалась неприятными ощущениями при приеме острой и горячей пищи.
Рисунок 16. Экссудативно-гиперемическая форма КПЛ слизистой оболочки щеки. и в каждом случае сопровождалась неприятными ощущениями при приеме острой и горячей пищи.
Эрозивно-язвенная форма
характеризовалась выраженной воспалительной реакцией вокруг эрозий (рис. 17), Рисунок 17. КПЛ слизистой оболочки щеки, эрозивно-язвенная форма. болью на протяжении многих лет и резистентностью к лечению. Она являлась в каждом случае осложнением экссудативно-гиперемической формы и у 3 больных развилась в результате травмы при синдроме Гриншпана—Потекаева.
Рисунок 17. КПЛ слизистой оболочки щеки, эрозивно-язвенная форма. болью на протяжении многих лет и резистентностью к лечению. Она являлась в каждом случае осложнением экссудативно-гиперемической формы и у 3 больных развилась в результате травмы при синдроме Гриншпана—Потекаева.
Гиперкератотическая форма
характеризовалась бляшками с четкими границами и выраженным ороговением (рис. 18, 19). Рисунок 18. Гиперкератотический КПЛ десен.
Рисунок 18. Гиперкератотический КПЛ десен. Рисунок 19. Гиперкератотический КПЛ спинки языка.
Рисунок 19. Гиперкератотический КПЛ спинки языка.
При
буллезной форме
наряду с типичными высыпаниями на слизистой оболочке щек появлялись пузыри размером от 2—3 мм до 1,0—1,5 см в диаметре с плотной покрышкой. Они существовали не более 1 сут, затем вскрывались с образованием болезненных, но быстро эпителизирующихся эрозий (рис. 20), Рисунок 20. КПЛ слизистой оболочки полости рта, буллезная форма. вокруг которых также можно было обнаружить типичные проявления КПЛ.
Рисунок 20. КПЛ слизистой оболочки полости рта, буллезная форма. вокруг которых также можно было обнаружить типичные проявления КПЛ.
Атрофическая форма
отмечена у больной вульвовагинально-гингивальным синдромом и характеризовалась белыми сетевидными участками атрофии на фоне эритемы слизистой оболочки (рис. 21). Рисунок 21. Атрофическая форма КПЛ слизистой оболочки полости рта при вульвовагинально-гингивальном синдроме: разлитая гиперемия, эрозии, белесоватые бляшки в области щек и красной каймы губ.
Рисунок 21. Атрофическая форма КПЛ слизистой оболочки полости рта при вульвовагинально-гингивальном синдроме: разлитая гиперемия, эрозии, белесоватые бляшки в области щек и красной каймы губ.
У каждой из 4 находившихся под нашим наблюдением пациенток этот синдром сопровождался болезненными высыпаниями в полости рта и вагинальными симптомами с дизурией. Поражение половых органов при нем проявлялось высыпаниями на внутренней поверхности малых половых губ (рис.22), Рисунок 22. Вульвовагинально-гингивальный синдром: гиперемия и эрозии вокруг входа во влагалище и нижней части малых половых губ с белесоватыми краями. а также преддверия и стенок влагалища, болью, выделениями из влагалища, дизурией, диспареунией и в одном случае онихорексисом (рис. 23).
Рисунок 22. Вульвовагинально-гингивальный синдром: гиперемия и эрозии вокруг входа во влагалище и нижней части малых половых губ с белесоватыми краями. а также преддверия и стенок влагалища, болью, выделениями из влагалища, дизурией, диспареунией и в одном случае онихорексисом (рис. 23). Рисунок 23. Онихорексис.
Рисунок 23. Онихорексис.
Атипичные очаги КПЛ на половых органах отмечены в 4 случаях и имели
кольцевидную форму
(на лобке, больших и малых половых губах, теле и головке полового члена), были бессимптомными даже при зудящих очагах поражения на других участках кожи.
В других 4 случаях элементы вокруг входа во влагалище (рис. 24) Рисунок 24. Вульвовагинально-гингивальный синдром: эрозии в области малых половых губ. на больших и малых половых губах были эрозивными с белесоватым сетчатым рисунком и выраженной болезненностью, что часто сопровождается диспареунией. При вовлечении в патологический процесс влагалища его стенки были гиперемированы, кровоточили при прикосновении; отмечались влагалищные выделения, в 2 тяжелых случаях — рубцовые изменения влагалища (в одном со сращением стенок). Эрозивный КПЛ половых органов в каждом из 4 случаев ассоциировался с поражением полости рта.
Рисунок 24. Вульвовагинально-гингивальный синдром: эрозии в области малых половых губ. на больших и малых половых губах были эрозивными с белесоватым сетчатым рисунком и выраженной болезненностью, что часто сопровождается диспареунией. При вовлечении в патологический процесс влагалища его стенки были гиперемированы, кровоточили при прикосновении; отмечались влагалищные выделения, в 2 тяжелых случаях — рубцовые изменения влагалища (в одном со сращением стенок). Эрозивный КПЛ половых органов в каждом из 4 случаев ассоциировался с поражением полости рта.
Таким образом, при обследовании 279 больных КПЛ типичная его форма была выявлена у 76%, атипичная — у 24% пациентов, слизистые оболочки поражались при типичном КПЛ в 23,6%, при атипичном — в 35% случаев и всегда сочетались с поражением кожи, а в 7 и 12% случаев соответственно с поражением слизистой оболочки половых органов. Наиболее тяжелое течение дерматоза отмечено при его атипичных формах (фолликулярном, атрофическом, гипертрофическом КПЛ кожи, вульвовагинально-гингивальном синдроме, а также при эрозивно-язвенной форме КПЛ полости рта).
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Красный плоский лишай – распространенное неконтагиозное воспалительное заболевание кожи и слизистых оболочек, течение которого может быть как острым, так и хроническим.
Причина развития этого заболевания до сих пор не известна.
 [1], [2]
[1], [2]
Код по МКБ-10
L43 Лишай красный плоский
Эпидемиология
Общая распространенность красного плоского лишая в общей популяции составляет около 0,1 – 4%. Встречается чаще у женщин, чем у мужчин, в соотношении 3:2, и в большинстве случаев диагностируется в возрасте от 30 до 60 лет.
 [3], [4], [5], [6]
[3], [4], [5], [6]
Причины красного плоского лишая
Причины и патогенез красного плоского лишая окончательно не установлены. Красный плоский лишай – полиэтиолотическое заболевание, наиболее часто развивающееся в связи с приемом лекарственных препаратов, контактом с химическими аллергенами, в первую очередь с реактивами для цветной фотографии, инфекциями, особенно вирусными, неврогенными нарушениями. Поражение слизистой оболочки полости рта при красном плоском лишае нередко обусловлено гиперчувствительностью к компонентам зубных протезов и пломб. Имеются данные о связи заболевания с болезнями печени, нарушениями углеводного обмена, аутоиммунными болезнями, в первую очередь с красной волчанкой.
Существуют теории вирусного, инфекционно-аллергического, токсико-аллергического и неврогенного происхождения заболевания. В последние годы исследованиями доказано, что в патогенезе красного плоского лишая большое значение имеют изменения в системе иммунитета. Об этом свидетельствуют снижение общего количества Т-лимфоцитов и их функциональной активности, отложение IgG и IgM в дермоэпидермальной границе и др.
 [7], [8], [9]
[7], [8], [9]
Патогенез
При типичной форме красного плоского лишая характерными признаками являются гиперкератоз с неравномерным гранулезом, акантоз, вакуольная дистрофия базального слоя эпидермиса, диффузный полосовидный инфильтрат в верхнем отделе дермы, вплотную примыкающий к эпидермису, нижняя граница которого “размыта” клетками инфильтрата. Отмечается экзоцитоз. В более глубоких отделах дермы видны расширенные сосуды и периваскулярные инфильтраты, состоящие преимущественно из лимфоцитов, среди которых находятся гистиоциты, тканевые базофилы и меланофаги. В старых очагах инфильтраты менее густые и состоят преимущественно из гистиоцитов.
Веррукозная, или гипертрофическая, форма красного плоского лишая характеризуется гиперкератозом с массивными роговыми пробками, гипергранулезом, значительным акантозом, папилломатозом. Как и при типичной форме, в верхней части дермы – диффузный полосовидный инфильтрат из лимфоидных клеток, которые, проникая в эпидермис, как бы “размывают” нижнюю границу эпидермиса.
Фолликулярная форма красного плоского лишая характеризуется резким расширением устьев волосяных фолликулов, заполненных массивными роговыми пробками. Волосы, как правило, отсутствуют. Зернистый слой утолщен, у нижнего полюса фолликула имеется густой лимфоцитарный инфильтрат. Его клетки проникают в эпителиальное влагалище волоса, как бы стирая границу между ним и дермой.
Атрофическая форма красного плоского лишая характеризуется атрофией эпидермиса со сглаживанием эпителиальных выростов. Гипергранулез и гиперкератоз выражены слабее, чем при обычной форме. Полосовидный инфильтрат в дерме бывает редко, чаше он периваскулярный или сливающийся, состоит в основном из лимфоцитов, в субпидермальных отделах отмечается пролиферация гистиоцитов. Всегда, хотя и с трудом, можно найти участки “размытия” клетками инфильтрата нижней граница базального слоя. Иногда среди клеток инфильтрата обнаруживают значительное количества меланофагов с пигментом в цитоплазме – пигментная форма.
Пемфигоидная форма красного плоского лишая характеризуется большей частью атрофическими явлениями в эпидермесе, сглаживанием его выростов, хотя гиперкератоз и гранулез почти всегда выражены. В дерме – скудный, чаше периваскалярный инфильтрат из лимфоцитов с примесью большого количества гистиоцитов. На отдельных участках эпидермис отслаивается от подлежащей дермы с образованием щелей или довольно больших пузырей.
Коралловидная форма красного плоского лишая характеризуется увеличением числа сосудов, вокруг которых выявляется очаговый лимфоцитарный инфильтрат. Гиперкератоз и гранулез выражены значительно слабее, иногда может быть паракератоз. Всегда можно видеть и отдельных участках эпидермалъных выростов “размытие” нижней границы базального слоя к вакуолизацию его клеток.
Гистологическая картина поражения при красном плоском лишае слизистых оболочек подобна описанной выше, однако отсутствуют гипергранулез и гиперкератоз, чаше встречается паракератоз.
Гистогенез красного плоского лишая
В развитии заболевания придают большое значение цитотоксическим иммунным реакциям в базальном слое эпидермиса, так как в клеточных инфильтратах, особенно длительно существующих элементов, преобладают активированные цитотоксические Т-лимфоциты. Количество клеток Лангерганса а эпидермисе значительно повышено. R.G. Olsen и соавт. (1984) с помощью непрямой реакции иммунофлюоресценции обнаружили и шиповатом и зернистом слоях эпидермиса специфический для красного плоского лишая антиген. При иммунноэлектронно-микроскопическом исследовании пемфигондной формы С. Prost и соавт. (19?5) обнаружили отложения IgG и С3-компонента комплемента в lamina hicula базальной мембраны в перибуллезной зоне очага поражения, как при буллезном пемфигоиде, но в отличие от последнего они находятся не в покрышке пузыря, а в зоне базальной мембраны вдоль дна пузыря. Семейные случаи заболевании указывают на возможную роль генетических факторов, в пользу чего свидетельствует также возможность ассоциации красного плоского лишая с некоторыми антигенами тканевой совместимости системы HLА.
 [10], [11], [12]
[10], [11], [12]
Гистопатология красного плоского лишая
Гистологически характерны гиперкератоз, утолщение зернистого слоя с увеличением в клетках кератогиалина, неравномерный акантоз. вакуольная дистрофия клеток базального слоя, диффузный полосовидный инфильтрат сосочкового слоя дермы, состоящий из лимфоцитов, значительно реже – гистиоцитов, плазматических клеток и полиморфно-ядерных лейкоцитов и вплотную примыкающий к эпидермису с проникновением клеток инфильтрата в эпидермис (экзоцитоз).
Симптомы красного плоского лишая
Заболевание часто встречается у взрослых, преимущественно у женщин. Типичная форма красного плоского лишая характеризуется мономорфной сыпью (от 1 до 3 мм в диаметре) в виде полигональных папул красно-фиолетового цвета с пупковидным вдавлением в центре элемента. На поверхности более крупных элементов видна сетка Уикхема (опаловидные белые или сероватые точки и полоски – проявление неравномерного гранулеза), которая хорошо проявляется при смазывании элементов растительным маслом. Папулы могут сливаться в бляшки, кольца, гирлянды, располагаться линейно. В стадии обострения дерматоза наблюдается положительный феномен Кебнера (появление новых высыпаний в зоне травматизации кожи). Высыпания обычно локализуются па сгибательных поверхностях предплечий, лучезапястных суставах, пояснице, животе, но могут появляться и на других участках кожи. Процесс иногда может принять распространенный характер, вплоть до универсальной эритродермии. Регресс сыпи обычно сопровождается гиперпигментацией. Поражение слизистых оболочек может быть изолированным (полость рта. половые органы) или сочетаться с кожной патологией. Папулезные элементы имеют белесоватый цвет, сетчатый или линейный характер и не возвышаются над уровнем окружающей слизистой оболочки. Встречаются также веррукозная, эрозивно-язвенная формы поражений слизистой оболочки.

Ногтевые пластинки поражаются в виде продольных борозд, углублений, участков помутнения, продольного расщепления и онихолизиса. Субъективно отмечается интенсивный, иногда мучительный зуд.
Формы
Выделяют несколько клинических форм заболевания:
- буллезная, характеризующаяся образованием пузырей с серозно-геморрагическим содержимым на поверхности папул или на фоне типичных проявлений красного плоского лишая на коже и слизистых оболочках;
- кольцевидная, при которой происходит группировка папул в форме колец, нередко с центральной зоной атрофии;
- веррукозная, при которой высыпания обычно располагаются на нижних конечностях и представлены плотными бородавчатыми бляшками, имеющими синевато-красную или коричневую окраску. Такие очаги поражения очень резистентны к проводимой терапии;
- эрозивно-язвенная, возникающая чаще на слизистой оболочке рта (щеки, десна) и гениталий, с образованием болезненных эрозий и язв неправильной формы с красным бархатистым дном. На других участках кожи отмечаются типичные папулезные элементы. Наблюдается чаще у больных сахарным диабетом и гипертонической болезнью;
- атрофическая, проявляющаяся атрофическими изменениями наряду с типичными очагами красного плоского лишая. Возможна вторичная атрофия кожи после разрешения элементов, особенно бляшек;
- пигментная, проявляющаяся пигментными пятнами, которые предшествуют формированию папул, чаще поражаются лицо и верхние конечности;
- линеарная, отличающаяся линейным поражением высыпаний;
- псориатформная, проявляющаяся в виде папул и бляшек, покрытых чешуйками, имеющими серебристо-белый цвет как при псориазе.
Обычная форма красного плоского лишая характеризуется высыпаниями мелких блестящих папул полигональных очертаний, красно-фиолетового цвета с центральным пупковидным влавленнем, располагающимися преимущественно на сгибательной поверхности конечностей, туловище, на слизистой оболочке полости рта, половых органов, нередко сгруппированными в виде колец, гирлянд, полудуг, линейных и зостериформных очагов. В слизистой оболочке полости рта наряду с типичными высыпаниями отмечаются экссудативно-гиперемические, эрозивно-язвенные и буллезные. Шелушение на поверхности папул обычно незначительное, чешуйки отделяются с трудом, изредка наблюдается псориазиформное шелушение. После смазывания узелков растительным маслом можно обнаружить на их поверхности сетевидный рисунок (сетка Уикхема). Часто встречаются изменения погтей в виде продольной исчерченности и трещин ногтевых пластинок. В активной фазе процесса наблюдается положительный симптом Кебнера и, как правило, имеется разной интенсивности зуд.
Течение заболевания хроническое, лишь в редких случаях наблюдается острое начало, иногда в виде полиморфной сыпи, сливающейся в крупные очаги вплоть до эритродермии. При длительном существовании процесса, особенно при локализации на слизистых оболочках, веррукозной и эрозивно-язвенной формах, возможно развитие рака. Описаны сочетания красного плоского лишая и дискоидной красной волчанки с локализацией очагов преимущественно на дистальных отделах конечностей, имеющих гистологические и иммуноморфологические признаки обоих заболеваний.
Веррукозная, или гипертрофическая, форма красного плоского лишая встречается значительно реже, клинически характеризуется наличием на переднебоковых поверхностях голеней, реже на кистях и других участках кожи, резко очерченных бляшек с бородавчатой поверхностью, выраженным гиперкератозом, значительно возвышающихся над поверхностью кожи, сопровождающихся интенсивным зудом. Вокруг этих очагов поражения, а также на слизистой оболочке полости рта могут выявляться типичные для красного плоского лишая высыпания.
Вегетирующая форма отличается от предыдущей наличием на поверхности очагов поражения папилломатозных разрастаний.
Фолликулярная, или остроконечная, форма характеризуется высыпаниями остроконечных фолликулярных узелков с роговой пробкой на поверхности, на месте которых могут развиваться атрофия, облысение, особенно при локализации высыпаний на голове (синдром Грехема-Литтла-Пиккарди-Лассюэра).
Атрофическая форма характеризуется наличием атрофии на месте регрессирующих, преимущественно кольцевидных высыпаний. По краю атрофических элементов можно заметить буровато-синюшный ободок сохранившейся инфильтрации колец.
Пемфигоидная форма красного плоского лишая встречается наиболее редко, клинически характеризуется развитием везикуло-буллезных элементов с прозрачным содержимым, обычно сопровождающихся зудом. Буллезные очаги располагаются в зоне папулезных высыпаний и бляшечных очагов поражения, а также на фоне эритемы или клинически здоровой коже. Эта форма может быть паранеоплазией.
Коралловидная форма наблюдается очень редко, клинически характеризуется высыпаниями преимущественно на шее, в области плечевого пояса, на груди, животе крупных уплощенных папул, расположенных в виде четок, сетевидно, в виде полос. Вокруг таких очагов могут наблюдаться типичные высыпания, часто гиперпигментированные. А.Н. Mehregan и соавт. (1984) не считают эту форму разновидностью красного плоского лишая. Они полагают, что это, вероятно, аномальная реакция кожи на травму, проявляющаяся образованием линейных гипертрофических рубцов.
Как вариант красного плоского лишая, сходный по клиническим признакам с коралловидной формой, рассматривается “keratosis lichenoides chronica”, описанный М.Н. Margolis и соавт. (1972) и проявляющийся высыпаниями на волосистой части головы и лице, сходными с себорейным дерматитом, а также лихеноидными гиперкератотическими папулами на коже конечностей. Указывается на три типа гиперкератотических поражений, которые наблюдаются у большинства больных:
- линейные, лихеноидные и веррукозные;
- желтые кератотические очажки и
- слегка возвышающиеся папулы с роговыми пробками.
Отмечается частое поражение ладоней и подошв в виде диффузного кератоза и отдельных гиперкератотических папул, иногда поражаются ногти, они утолщаются, окрашиваются в желтоватый цвет, на их поверхности появляются продольные гребешки. По мнению А.Н. Mehregan и соавт. (1984), эта клиническая форма соответствует не коралловидному, а веррукозному красному плоскому лишаю.
Язвенная форма красного плоского лишая встречается также очень редко. Язвенные поражения болезненны, особенно при локализации на нижних конечностях, они небольших размеров с инфильтрированными краями, красновато-синюшного цвета. При этом на других участках кожи можно обнаружить типичные для красного плоского лишая высыпания.
Пигментная форма красного плоского лишая может проявляться в виде типичных по морфологии узелковых элементов, но имеющих буровато-коричневую окраску, диффузных очагов пигментации, изменений, сходных с пойкилодермическими, при которых с трудом могут быть обнаружены узелковые высыпания. В некоторых случаях обнаруживают типичные проявления красного плоского лишая на слизистой оболочке полости рта. Вариантом пигментной формы красного плоского лишая некоторые авторы считают стойкую дисхромическую эритему, или “пепельный дерматоз”, клинически проявляющуюся множественными пепельно-серыми пятнами, располагающимися преимущественно на шее, плечах, спине, не сопровождающимися субъективными ощущениями.
Субтропическая форма встречается преимущественно в странах Среднего Востока, характеризуется пигментно-кольцевидными очагами поражения, располагающимися главным образом на открытых частях тела. Зуд незначительный или отсутствует, ногти и волосистая часть головы поражаются редко.
Течение красного плоского лишая обычно хроническое. Элементы на слизистых оболочках регрессируют медленнее, чем на коже. Длительно существующие гипертрофические и эрозивно-язвенные очаги могут трансформироваться в плоскоклеточный рак.
 [13], [14], [15]
[13], [14], [15]
