Большая медицинская энциклопедия красный лишай

Лишай красный плоский (lichen ruber planus; син. лишай Вильсона) — дерматоз неясной этиологии, характеризующийся мономорфной зудящей папулезной сыпью на коже, а также поражением слизистых оболочек, реже ногтей. Впервые описан в 1860 г. Ф. Геброй как lichen ruber, в 1869 г. — Вильсоном (W. J. E. Wilson) как lichen planus, в 1877 г.— М. Капоши как lichen ruber planus. Составляет ок. 1% всех кожных заболеваний. Болеют преимущественно взрослые в возрасте 30—50 лет.
Этиология и патогенез
Существует несколько теорий развития Лишая красного плоского. Неврогенная теория основана на выявлении нарушения процессов возбуждения и торможения в ц. н. с., провоцирующей роли психической травмы, поражений в. н. с., дистрофических изменений периферических окончаний нервных волокон в коже и др. Эндокринная теория основана на обнаружении дисфункции коры надпочечников, повышения экскреции катехоламинов; предполагается, что нервные и эндокринные расстройства являются скорее факторами патогенетическими, чем этиологическими. Инфекционная теория предполагает в качестве возбудителя фильтрующийся вирус, вегетирующий внутрикожно; при электронной микроскопии выявлены морфологические структуры, сходные с вирусом, а также с микоплазмами и бактериями, однако выделить возбудителя не удалось. Инфекционноаллергическая теория исходит из того, что пораженные вирусом клетки эпидермиса индуцируют антителообразование и развитие аутоаллергических реакций, приводящих к повреждению базальной мембраны и клеток базального слоя с формированием клеточных инфильтратов в дерме. Определенное значение придается наследственному предрасположению. Допускается также возможность провоцирующей роли аутоинтоксикации из жел.-киш. тракта, некоторых медикаментов (мышьяк, стрептомицин, синтетические антималярийные препараты и др.), профвредностей (трихлорэтан, парафенилендиамин и др.), изменения реактивности организма и пр.
Патогистология
Наблюдаются гиперкератоз, неравномерный гранулез, акантоз, вакуольная дистрофия клеток базального слоя эпидермиса. Базальная мембрана местами разрушена, тонофибриллы утратили электронную плотность, правильное расположение и связь с десмосомами, которые, как и полудесмосомы, разрушены. В ядрах клеток эпидермиса — пластинчатые и зернистые включения. Дермо-эпидермальная граница смазана четко отграниченным снизу лимфоцитарным инфильтратом с единичными нейтрофилами, а позднее с примесью фибробластов и хроматофоров. Сосочки дермы куполообразны. Нервные окончания с явлениями дистрофии. Местами видны щели между эпидермисом и дермой.
Клиническая картина

Рис. 1. Полигональные блестящие папулы с пупковидным вдавлением в центре на коже предплечья. Рис. 2. Папулезные высыпания с сеткой Уикхема на коже предплечья. Рис. 3. Линейная форма — папулезные элементы расположены по ходу нерва. Рис. 4. Эритродермия при красном плоском лишае — поражение кожи туловища, шеи, лица в результате слияния папулезных высыпаний. Рис. 5. Кольцевидная форма — папулезные элементы группируются в кольцо на коже медиальной лодыжки. Рис. 6. Бородавчатая форма — гипертрофированные, покрытые чешуйками бляшки на коже голеней и стоп. Рис. 7 —10. Поражение слизистой оболочки полости рта: рис. 7 — сетевидное расположение высыпаний на слизистой оболочке щеки; рис. 8 — экссудативно-гиперемическая форма — отек, воспаление слизистой оболочки, вокруг сетевидный рисунок из папул; рис. 9 — эрозивноязвенная форма — эрозия и изъязвления на языке при синдроме Гринспана; рис. 10 — бородавчатая форма — белесоватые бляшки плотноватой консистенции, напоминающие веррукозную лейкоплакию, на слизистой оболочке щеки.
Поражение кожи характеризуется политональными, четко отграниченными, слегка возвышающимися над уровнем окружающей кожи красновато-фиолетовыми плотноватыми папулами диам. 0,5—4 мм, с блестящей поверхностью и пупковидным вдавлением в центре (цветн. рис. 1). Постепенно они приобретают бурый, а затем коричневый оттенок. Развитие папул медленное, прогрессирующее. Сливаясь, они образуют полициклические мозаичные, слегка шелушащиеся бляшки диам. до 30 мм. На отдельных бляшках заметен серовато-белый сетчатый рисунок, обусловленный неравномерным гранулезом, который особенно хорошо выявляется при смазывании папул растительным маслом — сетка Уикхема (цветн. рис. 2). Высыпания располагаются симметрично, рассеянно или сгруппированно на сгибательной стороне запястий, предплечьях, нижней части живота, пояснице, нижних конечностях, реже на половых органах, шее, ладонях и подошвах, очень редко на волосистой части головы. Л. к. п. сопровождается зудом.
Существуют клин, разновидности Лишая красного плоского кожи.
1. Кольцевидный Л. к. и. образуется при группировке папул в кольцо диам. до 20 мм или при центробежном росте отдельных бляшек со слегка запавшим и пигментированным центром (цветн. рис. 5) чаще на коже мошонки и полового члена.
2. Серпигинозная форма — папулы группируются в дуги, полукруги и другие фигуры.
3. Линейный (зониформный) Л. к.п.— папулезные элементы располагаются линейно, обычно по ходу нервных стволов на туловище или на нижних конечностях (цветн. рис. 3).
4. Лишай плоский волосяной (фолликулярный) — мелкие папулы локализуются вокруг устьев фолликулов на волосистой части головы; часто завершается атрофической алопецией (см. Литтла — Лассюэра синдром).
5. Эритематозная форма возникает внезапно на значительной части кожного покрова в виде малиновокрасной эритемы на туловище и конечностях с незначительным отеком и легким шелушением; папулезные элементы трудно различимы до уменьшения интенсивности эритемы.
6. Пемфигоидный Л. к. п.— помимо типичных папул, образуются субэпидермальные пузыри с серозным или геморрагическим содержимым, расположенные на поверхности папул или на неизмененной коже; нередко возникает у больных со злокачественными опухолями внутренних органов, являясь параонкологическим дерматозом.
7. Гипертрофический (бородавчатый) Л. к. п.— четко отграниченные фиолетовые бляшки с расширенными устьями волосяных фолликулов и потовых желез, закупоренными роговыми пробками, покрытыми толстыми асбестовидными чешуйками (цветн. рис. 6); характеризуется упорным течением и преимущественной локализацией на коже голеней.
8. Приплюснутый Л. к. п.— полусферические, слегка шелушащиеся папулы диам, до 10 мм, локализующиеся обычно на коже голеней.
9. Коралловидный Л. к. п.— уплощенные папулы величиной до 10 мм, располагающиеся в виде четок и чередующиеся с участками гиперпигментации (встречается очень редко).
10. Пигментный Л. к. п.— выраженная гиперпигментация, появляющаяся практически одновременно с появлением папул (встречается редко).
11. Остроконечный Л. к. п.— скученные на ограниченных участках фолликулярные остроконечные, конусовидные узелки, ороговевшие на вершине, диам. 1 — 3 мм, на ощупь напоминающие поверхность терки.
12. Атрофический Л. к. п. (син. вторичный склерозирующий лихен) — атрофические изменения кожи на месте папул (встречается редко).
13. Острый остроконечный Л. к. п.— мелкие ярко-красные конические, реже сферические, папулы на фоне эритемы и отека, возникающие остро и в течение нескольких дней покрывающие все тело с формированием эритродермии (цветн. рис. 4); типичные папулы при этом можно обнаружить только с помощью лупы. Этот вариант может через 1 — 2 мес. перейти в обычную хроническую форму.
Поражение слизистых оболочек наблюдается почти у половины больных Л. к. п. и возникает одновременно с высыпаниями на коже либо изолированно. Чаще всего на слизистой оболочке щек, спинки языка, реже неба, красной каймы губ, вульвы, внутреннего листка крайней плоти и на головке полового члена появляются высыпания в виде серовато-белой кружевной сетки (цветн. рис. 7), разветвлений, колец, округлых островков опалового цвета. Реже наблюдаются экссудативно-гиперемическая, везико-буллезная, бородавчатая и эрозивно-язвенная формы (цветн. рис. 8—10). Последняя иногда развивается у больных сахарным диабетом и гипертонической болезнью — синдром Гринспана. Некоторые авторы выделяют также атрофическую, или склеротическую, форму, представляющую собой, по-видимому, вариант очаговой склеродермии (см.), а также инфильтративно-перигландулярную и пигментную формы Л. к. п.
Поражение ногтей наблюдается у 10—15% больных Л. к. п. и характеризуется образованием продольных гребнеобразных борозд, помутнением, истончением и углублением ногтевых пластин, которые становятся хрупкими и разрушаются.
Диагноз
Диагноз в большей части случаев не затруднен и ставится на основании клин, картины. Иногда для более четкого выявления характерных папул применяют некоторые тесты. Так, напр., после смазывания папул растительным маслом выявляется сероватая кружевная сетка, после согревающего компресса папулы набухают, приобретают перламутровый оттенок (симптом Поспелова). В острой стадии болезни зачастую наблюдается изоморфная реакция Кебнера (см. Кебнера феномен), возникающая через 7—10 дней на месте травматизации кожи.
Высыпания на коже следует дифференцировать с папулами во вторичном периоде сифилиса, при лихеноидном парапсориазе (см.), с плоскими бородавками (см.), узловатой почесухой (см.); на слизистых оболочках — с лейкоплакией (см.), кандидозом (см.).
Лечение
Покой, исключение возбуждающих средств (кофе, пряности и т. д.), теплые ванны, гипнотерапия, электросон, седативные препараты, по необходимости транквилизаторы, ликвидация очагов фокальной инфекции (тонзиллит, гайморит), антигистаминные препараты, витамины группы В, токоферолацетат, ретинола ацетат. Сообщают об эффективном применении бийохинола, препаратов гидразида изоникотиновой к-ты, антибиотиков. В тяжелых упорных случаях течения Л. к. п. показаны кортикостероиды. Наружно — при сильном зуде в острой стадии процесса — обтирания 2—5% водным или спиртовым р-ром резорцина или 0,1% р-ром ментола с 1% хлоралгидрата; кортикостероидные мази, в дальнейшем — дегтярно-нафталановые мази, УФ-облучение, диадинамические токи. При бородавчатой форме Лишая красного плоского кожи применяют аппликации 33% трихлоруксусной к-той, подофиллином, сухим льдом, жидким азотом, выскабливание острой ложкой Фолькманна, разрушение очагов поражения термокаутером, обкалывание химопсином, кортикостероидами. При поражениях слизистых оболочек рта удаляют неправильно пригнанные зубные протезы, проводят вакуум-терапию.
Прогноз и Профилактика
Прогноз для жизни благоприятный. Средняя продолжительность заболевания 8—12 мес., но на слизистых оболочках высыпания могут держаться в течение нескольких лет. Особенно упорно протекает бородавчатая форма Л. к. п. Возможны рецидивы заболевания. Очень редко наблюдается малигнизация поражений на слизистой оболочке рта (преимущественно бородавчатой формы Л. к. п.).
Профилактика: избегать нервных перенапряжений, своевременно санировать очаги локальной инфекции.
Библиография: Базыка Д. А. и Базыка А. П. Этиология, патогенез и терапия красного плоского лишая, Вестн, дерм, и вен., № 11, с. 58, 1977; Многотомное руководство по дермато-венерологии, под ред. С. Т. Павлова, т. 3, с. 162, М., 1964, библиогр.; Рыбаков А. И. и Банченко Г. В. Заболевания слизистой оболочки полости рта, М., 1978, библиогр.; Стоянов Б. Г., Абрамова Е.И. и Васьковская Г. П. Особенности клиники Pi лечения красного плоского лишая слизистой оболочки полости рта, Стоматология, т. 56, № 4, с. 14, 1977; Таджибаев Т. Т. Красный плоский лишай, Ташкент, 1968, библиогр.; Штейнлухт Л. А. и др. Персоцил в терапии больных красным плоским лишаем, Вестн. дерм. и вен., № 1, с. 74, 1978; Gertler W. Systematische Dermatologie und Grenzgebiete, Bd 2, Lpz., 1972; Johnson F. R. a. Fry L. Ultrastructural observations on lichen planus, Arch. Derm., v. 95, p. 596, 1967; Laufer J. et Kuffer B. Le lichen plan buccal, P., 1970, bibliogr.
H. А. Торсуев; В. В. Владимиров (цветн. рис.— 1, 5, 6).
Источник
Лишай розовый (pityriasis rosea; син.: розовый лишай Жибера, пятнистый и круговой лишай Дюринга, шелушащаяся розеола Фурнье — Никола) — эритематозно-сквамозный дерматоз предположительно инфекционного генеза. Впервые описан Жибером (С. M. Gibert) в 1860 г. Составляет ок. 1 — 2% всех кожных заболеваний.
Этиология и патогенез
Предполагается инфекционная (вероятнее вирусная) этиология заболевания, однако возбудитель не установлен. Контагиозность Лишая розового незначительна. Он нередко развивается после переохлаждения, острых респираторных заболеваний, чаще в весенне-осенний сезоны. Описаны единичные случаи семейного заболевания.
Патогистология: акантоз (см.) и паракератоз (см.), небольшой межклеточный и внутриклеточный отек; в сосочковом слое дермы умеренное расширение сосудов, отечность и околососудистые, преимущественно лимфоцитарные инфильтраты.
Клиническая картина
Заболевание чаще наблюдается в возрасте 20—40 лет; развивается остро; на коже появляются симметричные розовато-желтые или светло-красные, слегка приподнятые над уровнем кожи пятна овальной или округлой формы, увеличивающиеся до 1 — 2 см в диаметре. В центре пятен отмечается нежная складчатость кожи, тонкое отрубевидное шелушение, а по краю венчик розовато-красного цвета, свободный от чешуек. Шелушение в центральной части постепенно прекращается, оставляя лишь узкую кайму отслаивающегося рогового слоя. В 40—50% случаев за 7—10 дней до появления высыпаний возникает «материнская» бляшка (первичный «медальон») — крупное (3X4 см) пятно ярко-розового цвета с отрубевидными чешуйками на поверхности.

Рис. 12. Розовые пятна вытянутой формы, расположенные по линиям Лангера на коже туловища.
Пятна обычно располагаются на коже вдоль линий Лангера (см. Кожа) на туловище и проксимальных частях конечностей (цветн. рис. 12), значительно реже на шее и лице.
Лишай розовый может сопровождаться зудом, иногда в начале заболевания отмечается субфебрильная температура. Через 4—5 нед. пятна бледнеют и постепенно исчезают, не оставляя следов.
К атипичным формам Л. р. относятся уртикарная, папулезная, везикулезная, фолликулярная и милиарная, наблюдаемые крайне редко. Особо выделяют кольцевидный и окаймленный лишай Видаля (pityriasis circinata et marginata Vidal), который некоторые авторы называют гигантским Л. р. Количество высыпаний при этой форме небольшое, но размеры их достигают 5—8 см в диаметре. Эта форма отличается хрон, течением (месяцы, даже годы).
В некоторых случаях при применении средств, вызывающих раздражение кожи, или мытье кожи мылом и мочалкой Л. р. может осложняться экзематизацией.
Диагноз основывается на клин, данных — наличии «материнской» бляшки и типичных пятнистых высыпаний. Дифференциальный диагноз проводят с сифилитической розеолой (см. Сифилис), псориазом (см.), парапсориазом (см.), лишаем отрубевидным (см.).
Лечение, Прогноз и Профилактика
Применяют антибиотики (эритромицин, левомицетин, тетрациклин, сигмамицин, рондомицин), при зуде — антигистаминные препараты. Целесообразно назначение витаминов (особенно пантотеновой к-ты, аскорутина, витаминов группы В), риванола внутрь (по 0,01—0,03 г в желатиновых капсулах 2 раза в день в течение 7—10 дней), аутогемотерапии. Наружно применяют цинк-водную взвесь, кортикостероидные кремы.
Прогноз в отношении выздоровления благоприятный. Рецидивов заболевания, как правило, не наблюдается.
Профилактика. Следует избегать переохлаждения. В целях предотвращения экзематизации при Лишае розовом запрещается мытье кожи мылом и мочалкой в течение 3—5 нед.
Библиография: Машкиллейсон Л. Н. Частная дерматология, с. 230, М., 1965, библиогр.; Скрипкин Ю.К. и Шарапова Г. Я. Кожные и венерические болезни, с. 238, М., 1972; Gibert С.-М. Traite pratique des maladies de la peau et de la syphilis, t. 1—2, P., 1860; Klauder J. V. Does the tanned skin prevent eruption of pityriasis rosea? Arch. Derm., v. 76, p. 200, 1957.
Ю. К. Скрипкин; В. В. Владимиров (цветн, рис.).
Источник: Большая Медицинская Энциклопедия (БМЭ), под редакцией Петровского Б.В., 3-е издание
Рекомендуемые статьи
Источник
- Медицинская энциклопедия
I
Лишай красный плоский (lichen ruber planus)
заболевание, характеризующееся зудящей папулезной (узелковой) сыпью на коже, а также поражением слизистых оболочек и ногтей.
Этиология и патогенез окончательно не установлены. Существуют неврогенная, а также вирусная и инфекционно-аллергическая теории происхождения Л.к.п.; большое значение в возникновении заболевания придается очагам хронической инфекции. Отмечены случаи развития Л.к.п. как аллергической реакции на некоторые лекарственные препараты (например, антибиотики, антималярийные препараты). У части больных выявлено снижение функциональной активности печени. Чаще болеют взрослые.
Клиническая картина характеризуется появлением на коже сгибательных поверхностей конечностей, тыла кистей, груди, живота, передней поверхности голеней зудящих мелких (2—5 мм) плоских блестящих папул розовато-фиолетового цвета полигональных очертаний с точечным вдавлением в центре (рис. 1). В дальнейшем размер некоторых папул постепенно увеличивается, на их поверхности появляется сетевидный белесоватый рисунок (сетка Уикхема), особенно четко проявляющийся при смазывании высыпаний растительным маслом (рис. 2). При прогрессировании заболевания на месте мелких травм кожи возникают свежие высыпания (положительная изоморфная реакция Кебнера). На отдельных участках кожи мелкие узелки могут группироваться, сливаться в бляшки диаметром до 1 см и более, имеющие шероховатую, покрытую чешуйками поверхность. Цвет бляшек постепенно становится синюшно-фиолетовым или бурым. При рассасывании высыпаний остаются участки гиперпигментации кожи интенсивно-коричневого цвета.
Различают кроме описанной выше типичной формы несколько клинических разновидностей Л.к.п.: кольцевидный Л.к.п., при котором папулы группируются в кольца диаметром 1—3 см (рис. 3), незамкнутые дуги; атрофический Л.к.п., характеризующийся развитием на месте папулезных высыпаний атрофических изменений кожи; пигментный, при котором наряду с типичными папулезными высыпаниями отмечаются мелкие (с маковое зерно) темно-коричневые узелки и пятна интенсивно-коричневого цвета; буллезный Л.к.п., проявляющийся образованием пузырей на поверхности папул (реже на неизмененной коже); буллезный Л.к.п. нередко возникает как параонкологический дерматоз, может развиться и как аллергическая реакция на лекарственный препарат. Выделяют также бородавчатый и эрозивно-язвенный Л.к.п. При бородавчатом Л.к.п. образуются плотные крупные папулы красновато-синюшного цвета, резко возвышающиеся над поверхностью кожи и покрытые толстыми асбестовидными чешуйками, бородавчатыми разрастаниями. Наиболее часто они локализуются на разгибательной поверхности голеней, тыле стоп. Обычно больных беспокоит мучительный зуд. Развитию бородавчатого Л.к.п. способствуют нарушения периферического кровообращения при варикозном расширении вен, тромбофлебите, лимфостазе. На длительно существующих (в течение многих лет) участках бородавчатого Л.к.п. возможно развитие плоскоклеточного ороговевающего рака. Эрозивно-язвенный Л.к.п. чаще наблюдается на слизистых оболочках; поражение такого характера на коже представляет собой редкую атипичную разновидность (отличается выраженной тенденцией к малигнизации).
Поражение слизистых оболочек при Л.к.п. отмечается почти у половины больных. Оно может быть изолированным, локализующимся только на слизистой оболочке полости рта чаще в области щек (рис. 4), на спинке языка или половых органов (на головке полового члена, вульве), или сочетаться с поражением кожи. Изолированное поражение слизистой оболочки рта нередко связывают с наличием металлических зубных коронок (особенно если они сделаны из разных металлов). Высыпания имеют вид серовато-белой кружевной сетки (рисунок папоротника), разветвлений, колец, округлых островков опалового цвета. Реже наблюдается буллезная, бородавчатая, а также эрозивно-язвенная форма, которая может развиваться у больных, страдающих сахарным диабетом (синдром Гринспана).
Поражение ногтей отмечается у 10—15% больных. Оно характеризуется истончением, ломкостью, помутнением ногтевых пластинок, образованием на их поверхности продольных борозд (рис. 5).
Диагноз устанавливают на основании клинической картины, подтвержденной в сомнительных случаях гистологическим исследованием пораженной кожи. Дифференциальный диагноз проводят с сифилитическими папулами, имеющими медно-красный цвет, полушаровидную форму, плотную консистенцию и сочетающимися с другими проявлениями вторичного периода сифилиса, включая положительные серологические реакции; решающее значение имеет обнаружение возбудителя заболевания (см. Сифилис). Бородавчатый Л.к.п. иногда трудно отличить от проявлений амилоидоза кожи — амилоидного лихена, при котором папулы имеют желтовато-коричневый цвет, округлые очертания, плотную консистенцию, склонны к слиянию в блестящие коричневатые выбухающие бляшки; основное значение в диагностике имеет выявление амилоида при гистологическом исследовании кожи (см. Амилоидоз). От Л.к.п. следует отличать изменения кожи при микседеме (микседематозный лихен) и саркоидозе (мелкоузелковый саркоидоз кожи). При микседематозном лихене слизистые оболочки не поражаются, папулы имеют восковидный блеск и цвет нормальной кожи, округлые очертания и полушаровидную форму, сливаются в склеродермоподобные бляшки; при гистологическом исследовании выявляется гомогенизация коллагеновых волокон дермы. Мелкоузелковый саркоидоз кожи отличается полушаровидной формой бугорков, желтовато-бурым цветом высыпаний; при гистологическом исследовании бугорков выявляется гранулема, состоящая из эпителиоидных клеток (см. Саркоидоз).
Лечение проводится дерматологом в стационаре или амбулаторно в зависимости от выраженности клинических проявлений. Больным необходим покой, исключение из рациона кофе, пряностей, шоколада, меда, алкоголя. Показаны седативные средства (особенно в острой стадии) — препараты брома, валерианы, пустырника, Транквилизаторы, в отдельных случаях — Нейролептические средства, а также гипнотерапия, Применяют десенсибилизирующие средства — препараты кальция (хлористый кальций, глюконат или глицерофосфат кальция), сульфат магния, тиосульфат натрия и антигистаминные препараты (пипольфен, супрастин, фенкорол, тавегил, диазолин). При наличии очагов хронической инфекции необходим курс антибиотикотерапии (в течение 10—14 дней). Витаминотерапия включает назначение витаминов С, Е, РР, А, группы В. При упорном течении заболевания показаны препараты хингаминового ряда — делагал (резохин), гидроксихлорохин (плаквенил). Если процесс продолжает распространяться, применяют кортикостероидные препараты (преднизолон, триамцинолон, дексаметазон) или АКТТ (такое же лечение проводят при буллезном Л.к.п.). При бородавчатом Л.к.п. производят также прижигания жидким азотом и диатермокоагуляцию отдельных элементов, воздействие лучами Букки, крио- и лазеротерапию, обкалывание очагов поражения химопсином, кортикостероидными препаратами — дексаметазоном, гидрокортизоном, метилпреднизолоном (урбазоном) и др.
Из физиотерапевтических процедур используют электросон, диадинамические токи паравертебрально, индуктотермию поясничной области. Наружно назначают противозудные взбалтываемые взвеси, кортикостероидные мази, 2—5% дегтярно-нафталанные мази.
Прогноз для жизни благоприятный. Первичная профилактика заключается в санации очагов хронической инфекции, лечении психоневрологических расстройств; следует также избегать переутомлений, стрессов. Профилактика обострений: назначение водных процедур — ванн, душа (в остром периоде заболевания не рекомендуются), сероводородных и радоновых ванн; соблюдение диеты.
Библиогр.: Базыка Д.А. и Базыка А.Д. Этиология, патогенез и терапия красного плоского лишая. Вестн. дерм. и вен., № 11, с. 58,1977; Дифференциальная диагностика кожных болезней, под ред. Б.А. Беренбейна и А.А. Студницина, с. 269, М., 1983; Довжанский С.И. и Юдин С.В., Синдром Grinspan, Вестн. дерм. и вен., № 10, с. 66, 1984. библиогр.; Потоцкий И.И. Справочник дермато-венеролога, с. 88, Киев, 1985; Справочник практического врача, под ред. А.И. Воробьева, с. 464, М., 1982.
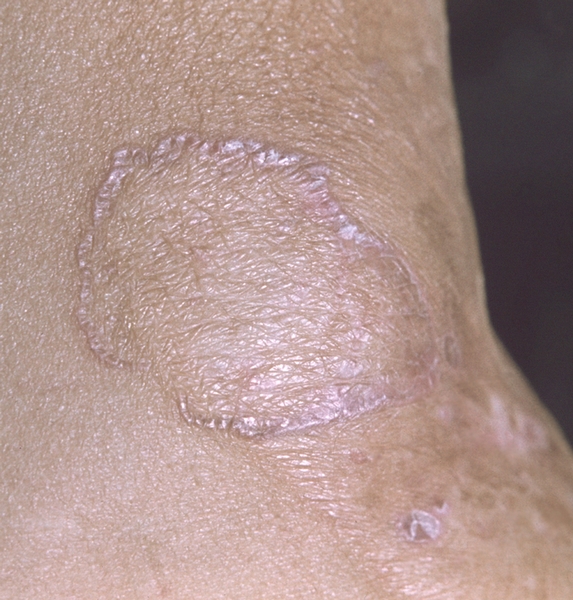
Рис. 3. Кольцевидная форма красного плоского лишая.
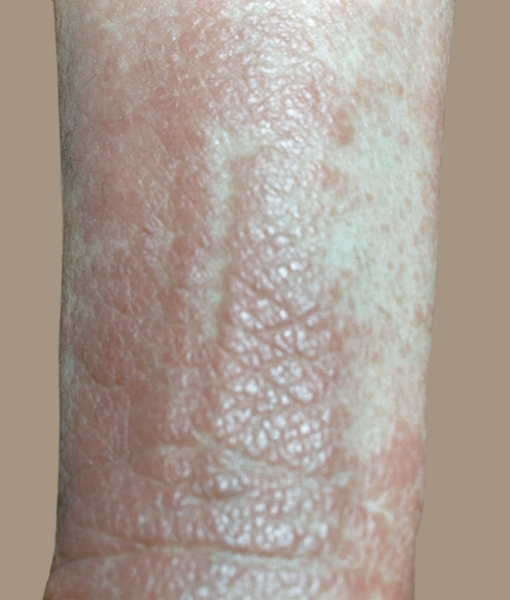
Рис. 2. Папулезные высыпания с сеткой Уикхема — сетевидным белесоватым рисунком на коже предплечья при красном плоском лишае.
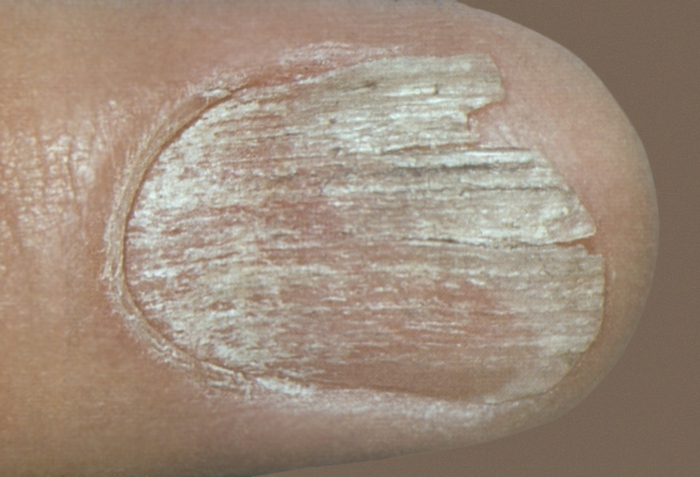
Рис. 5. Истончение, ломкость ногтевой пластинки, образование на ее поверхности продольных борозд при красном плоском лишае.
Рис. 1. Плоские блестящие папулы полигональных очертаний с точечным вдавлением в центре на сгибательной поверхности руки при красном плоском лишае.
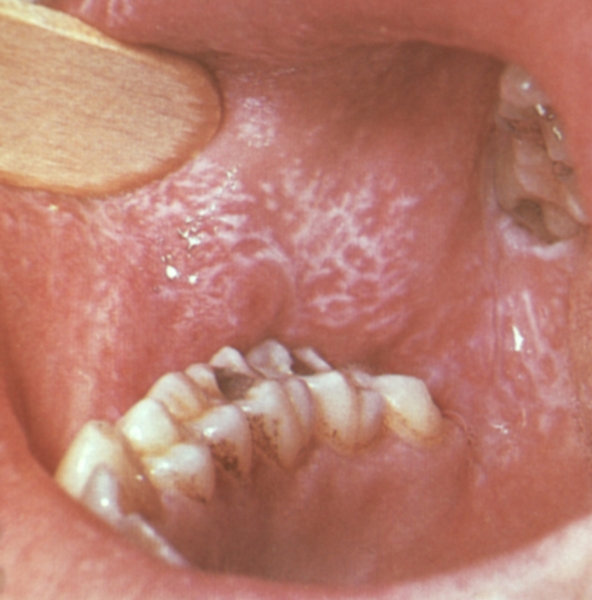
Рис. 4. Высыпания в виде кружевной сетки на слизистой оболочке щеки при красном плоском лишае.
II
Лишай красный плоский (lichen ruber planus; син.: Вильсона лишай, лихен красный плоский)
зудящий дерматоз неясной этиологии, характеризующийся плоскими красными полигональными папулами с гладкой блестящей поверхностью и легким западением в центре, а также поражением слизистых оболочек и реже ногтей.
Лишай красный плоский атрофический (l. ruber planus atrophicus; син. лихен атрофический вторичный) — Л. к. плоский, при котором на месте папул возникает атрофия кожи.
Лишай красный плоский бородавчатый (l. ruber planus verru cosus) — см. Лишай красный плоский гипертрофический.
Лишай красный плоский буллёзный (l. ruber planus bullosus) — Л. к. п., при котором на фоне папулезных высыпаний образуются пузыри.
Лишай красный плоский гиперкератотический (l. ruber planus hyperkeratolicus; син. Л. красный плоский роговой) — Л. к. п., при к-ром на поверхности папул наблюдается выраженный гиперкератоз; локализуется главным образом
Лишай красный плоский гипертрофический (l. ruber planus hypertrophicus; син. Л. красный плоский бородавчатый) — Л. к. плоский, характеризующийся крупными папулами фиолетового цвета, которые могут быть покрыты роговыми наслоениями.
Лишай красный плоский зониформный — см. Лишай красный плоский линейный.
Лишай красный плоский кольцевидный (l. ruber planus circinatus) — Л. к. плоский, при котором папулы расположены кольцами, растущими эксцентрически.
Лишай красный плоский коралловидный (l. ruber planus moniliformis) — Л. к. п., при котором папулы диаметром до 1 см расположены в виде четок и чередуются с участками гиперпигментации.
Лишай красный плоский линейный (l. ruber planus linearis; син. Л. красный плоский зониформный) — Л. к. плоский, при котором папулы расположены линейно, иногда по ходу какого-либо нерва.
Лишай красный плоский пигментный (l. ruber planus pigihentosus) — Л. к. п., при котором плоские папулы едва заметны на фоне одновременно возникшей разлитой меланодермии.
Лишай красный плоский приплюснутый — см. Лишай красный плоский притупленный.
Лишай красный плоский притупленный (l. ruber planus obtusus; син. Л. красный плоский приплюснутый) — Л. к. п.в виде крупных полусферических, гладких, плотных, мало зудящих папул, расположенных на голенях, пояснице и ягодицах.
Лишай красный плоский роговой — см. Лишай красный плоский гиперкератотический.
Лишай красный плоский серпигинозный (l. ruber planus serpiginosus) — Л. к. п., при котором папулы группируются в виде дуг или полуокружностей.
Лишай красный плоский эритематозный (l. ruber planus erythematosus) — Л. к. п., характеризующийся высыпанием крупных зудящих отечных зритематозных пятен, а также папул, трудноразличимых до уменьшения интенсивности эритемы; сопровождается явлениями общей интоксикации.
Источник:
Медицинская энциклопедия
на Gufo.me
Значения в других словарях
- лишай красный плоский —
Красный плоский лишай — хронический зудящий дерматоз неясной этиологии, характеризующийся появлением плоских красных полигональных папул с гладкой блестящей поверхностью и лёгким западением в центре. Частота. 450:100 000.
Медицинский словарь - ЛИШАЙ КРАСНЫЙ ПЛОСКИЙ —
мед. Красный плоский лишай — хронический зудящий дерматоз неясной этиологии, характеризующийся появлением плоских красных полигональных папул с гладкой блестящей поверхностью и лёгким западением в центре. Частота. 450:100 000.
Справочник по болезням

Источник
